子痫前期患者的胎盘微血管密度、血清VEGF和D-二聚体水平及其在预测不良妊娠结局中的价值▲
恽丹玉 刘 钰 姚小燕 陈华山
(中国人民解放军联勤保障部队第九〇四医院常州院区1 特诊科彩超室,2 内科,江苏省常州市 213000;3 中国人民解放军联勤保障部队第九〇六医院彩超室,浙江省宁波市 315040)
子痫前期是妊娠期高血压疾病的一种类型,主要发生在妊娠20周以后,主要临床表现为蛋白尿和新发高血压。子痫前期可导致流产、胎死宫内、早产、新生儿窒息等不良妊娠结局,严重威胁孕产妇和围产儿的健康及生命安全。因此,及时预测病情发展有助于改善子痫前期患者的妊娠结局[1-2]。超声微血管成像(superb microvascular imaging,SMI)可以计算胎盘微血管密度(microvascular density,MVD),MVD可真实地反映胎盘微细血流循环的灌注情况,因此其在子痫前期诊断中具有重要的应用价值[3]。血管内皮生长因子(vascular endothelial growth factor,VEGF)是一种特异性促血管内皮有丝分裂因子,具有维持人体正常血管生长,增加血管内皮细胞通透性的作用,还可促进内皮细胞迁移、增殖[4]。研究表明,VEGF在子痫前期患者血清中的表达水平降低,与病情严重程度相关,是诊断子痫前期的潜在标志物[5]。D-二聚体是纤溶酶水解交联纤维蛋白后形成的降解产物,可作为高凝状态和纤溶亢进的分子标志物。研究表明,D-二聚体与癌症、血栓栓塞、创伤、子痫前期等的发生密切相关[6]。靳桂香等[7]的研究表明,子痫前期孕妇血浆D-二聚体水平升高是评估子痫前期患者病情严重程度的良好指标。目前,关于胎盘MVD、VEGF、D-二聚体同时预测子痫前期患者预后的研究报告不多。本研究采用ELISA检测VEGF、D-二聚体在子痫前期患者血清中的表达情况,探讨MVD联合血清VEGF、D-二聚体水平对子痫前期不良妊娠结局的预测价值,现报告如下。
1 资料与方法
1.1 临床资料 回顾分析2019年8月至2020年10月在中国人民解放军联勤保障部队第九〇四医院常州院区就诊的98例子痫前期患者(子痫前期组)的临床资料。患者年龄20~38(28.30±5.50)岁,分娩时孕周29~37(34.10±1.50)周,孕前体质指数(23.78±3.45)kg/m2。纳入标准:(1)符合子痫前期的诊断标准[8],即妊娠20周以后出现收缩压≥140 mmHg和/或舒张压≥90 mmHg并且同时伴有蛋白尿≥0.3 g/24 h,或随机尿蛋白(+);(2)均为自然妊娠且为单胎的孕妇;(3)无器质性心脑血管疾病;(4)孕妇及家属均对诊疗情况知情同意;(5)临床资料完整。排除标准:(1)合并慢性高血压、糖尿病及其他妊娠期并发症等疾病者;(2)孕前有甲状腺功能亢进症或甲状腺功能亢进减退症、血栓或出血性疾病等患者;(3)合并胎膜早破、感染等患者。另选同期产检的100例正常孕妇作为对照组,年龄21~38(28.90±5.40)岁,分娩时孕周32~38(34.50±1.40)周,孕前体质指数(24.41±3.32)kg/m2。纳入标准:(1)孕期血压正常;(2)均为自然妊娠且为单胎的孕妇;(3)孕前无贫血、慢性高血压及其他心血管病史。排除标准:存在妊娠并发症及合并症;超声检查提示胎儿畸形、围产儿结局不良等。两组孕妇的年龄、孕周、孕前体质指数比较,差异均无统计学意义(均P>0.05)。本研究样本采集均经过本院医学伦理委员会批准,患者均对本研究知情同意并签署知情同意书。
1.2 研究方法
1.2.1 样品的采集及保存:采集分娩前1周所有观察对象清晨空腹外周静脉血4 mL,肝素抗凝,室温静置30 min后,在常温下以3 000 r/min离心10 min收集血清,置于-80 ℃冰箱保存备用。
1.2.2 ELISA检测血清中VEGF和D-二聚体水平:采用ELISA检测血清VEGF和D-二聚体水平,严格按照试剂盒说明书中的步骤进行检测,试剂盒均购自美国Elabscience公司(批号:E-EL-H0111c、E-EL-H6145)。
1.2.3 胎盘MVD检测:使用日本东芝Aplio 500 彩色超声诊断仪检测孕妇分娩前1周胎盘MVD,检测探头频率为 6 MHz,选取彩色量程范围为1.3~2.3 cm/s。检查时孕妇取仰卧位,无胎动或无胎儿呼吸样运动时检测,选取大小合适的取样框,以能够清晰显示胎盘微血管为准,留存检测到的图片,记录取样框面积(cm2)。由两位超声科的专业医生独立观察所拍摄图像,并计算取样框内的胎盘血管条数和胎盘MVD,胎盘MVD=微血管条数/取样框面积,测量3次,取平均值。
1.2.4 不良妊娠结局的评定及分组:不良妊娠结局包括胎死宫内或非正常引产、胎儿宫内生长受限、新生儿死亡、新生儿呼吸窘迫综合征、新生儿低蛋白血症、羊水过少等与子痫前期相关的危及胎儿或新生儿生命健康的情况[9]。发生上述情况之一即视为不良结局(结局不良组),其余为结局良好。98例子痫前期患者中,结局良好组40例,结局不良组58例。
1.3 统计学分析 采用SPSS 22.0软件进行统计分析。计量资料以(x±s)表示,两组间比较采用成组设计两样本t检验;采用受试者工作特征(receiver operating characteristic,ROC)曲线分析胎盘MVD、血清VEGF及D-二聚体水平对子痫前期不良妊娠结局的诊断效能。以P<0.05为差异有统计学意义。
2 结 果
2.1 子痫前期组与对照组血清VEGF、D-二聚体水平及胎盘MVD的比较 与对照组相比,子痫前期组患者的血清VEGF水平及胎盘MVD降低,血清D-二聚体水平升高(均P<0.05),见表1。
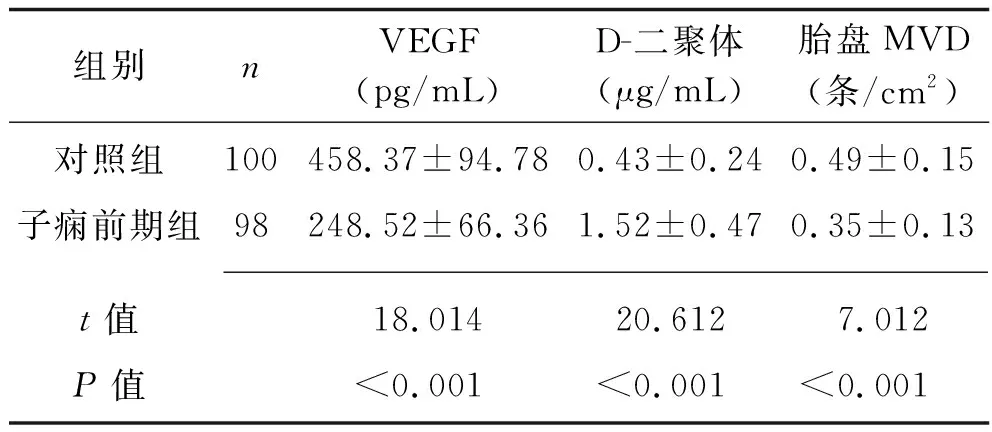
表1 子痫前期组与对照组的血清VEGF、D-二聚体水平及胎盘MVD的比较(x±s)
2.2 不同妊娠结局子痫前期患者血清VEGF、D-二聚体水平及胎盘MVD的比较 与结局良好组相比,结局不良组的血清VEGF水平及胎盘MVD降低,血清D-二聚体水平升高(均P<0.05),见表2。

表2 不同妊娠结局子痫前期患者血清VEGF、D-二聚体水平及胎盘MVD的比较(x±s)
2.3 胎盘MVD、血清VEGF、D-二聚体水平及三者联合检测对子痫前期患者不良结局的预测效能 预测子痫前期患者不良结局时,胎盘MVD的灵敏度为81.03%,特异度为75.00%,最佳截断值为0.39条/cm2,ROC曲线下面积为0.853(95%CI:0.767,0.916;P<0.001);血清VEGF水平的灵敏度为84.84%,特异度为75.00%,最佳截断值为246.91 pg/mL,ROC曲线下面积为0.834(95%CI:0.745,0.902;P<0.001);血清D-二聚体水平的灵敏度为75.86%,特异度为80.00%,ROC曲线下面积为0.873(95%CI:0.790,0.932;P<0.001),最佳截断值为1.29 μg/mL;胎盘MVD联合血清VEGF、D-二聚体水平的灵敏度为94.55%,特异度为85.00%,ROC曲线下面积为0.939(95%CI:0.899,0.979;P<0.001)。见图1。
3 讨 论
子痫前期是妊娠期特有的疾病,发生率为5%~10%,子痫前期可进一步发展为子痫,导致孕产妇出现严重的并发症甚至死亡,造成早产、胎儿生长受限等不良妊娠结局[10-11]。子痫前期的病理生理改变包括微循环障碍、全身小血管痉挛、脏器血液灌注减少等,胎盘内部微血流的变化早于脐动脉血流变化,因此检测胎盘微循环情况有助于早期评估病情[12]。SMI 技术是一种在彩色多普勒的基础上发展起来的彩色血流显像技术,对评估胎盘内部微血流变化具有较高的灵敏度,可显示出微细血流的动态变化情况,反映组织的血流灌注状态[13]。研究表明,通过SMI检测MVD可以了解子痫前期患者的胎盘微循环状况,有助于预测新生儿的出生体重[14]。本研究结果显示,与对照组比较,子痫前期患者的胎盘MVD降低,且结局不良患者的胎盘MVD低于结局良好者(均P<0.05),这提示子痫前期孕妇的胎盘微血管数量减少,可能存在胎盘微循环障碍,且胎盘MVD降低可能与子痫前期患者的不良妊娠结局有关。
VEGF由巨噬细胞、T淋巴细胞、肿瘤细胞合成并分泌,可促进新血管生成,增加血管通透性,与许多疾病的发生相关[15]。VEGF可由滋养细胞分泌,在妊娠早期参与胎盘血管网的形成,在正常妊娠胎盘中可促进血管生长与增殖,并具有修复受损血管的功能。VEGF水平较低时,可影响胎盘血管的生成与血管内皮功能,使得血管损伤修复功能受损,导致胎盘功能状态变差[16]。黄淑晖等[17]研究发现,合并胎儿宫内生长受限的子痫前期孕妇的血清及胎盘组织中VEGF蛋白的表达水平降低,认为VEGF水平降低可能影响胎盘血管生成,导致胎盘缺血、缺氧加重,影响胎儿生长发育。金莉娅等[18]的研究表明,重度子痫前期孕妇的血清VEGF水平明显降低,且与胎儿生长受限、胎儿窘迫、新生儿窒息、胎死宫内均存在相关性,表明子痫前期孕妇血清VEGF水平降低与不良妊娠结局相关。本研究结果显示,子痫前期患者血清中的VEGF水平较正常孕妇降低,且结局不良的子痫前期患者的血清VEGF水平较妊娠良好者更低(均P<0.05),与上述文献报告的结果相似,这提示子痫前期患者可能存在血管内皮损伤,且VEGF水平的降低可能与子痫前期患者的不良预后有关。
D-二聚体是反映凝血酶和纤溶酶形成的重要指标,与子痫前期患者产后出血有关[19]。葛立玲等[20]研究发现,子痫前期患者血清D-二聚体水平升高,可将其作为子痫前期的早期诊断指标。另有研究表明,妊娠晚期孕妇血清D-二聚体水平升高与不良妊娠结局有关;随着孕妇机体内D-二聚体水平的不断升高,其不良妊娠结局的发生率也将随之增加,D-二聚体水平异常升高是不良妊娠结局及新生儿不良结局的独立危险因素[21]。本研究结果显示,与正常孕妇相比,子痫前期患者的血清D-二聚体水平升高(P<0.05)。分析原因可能是因为子痫前期患者存在胎盘缺血、胎盘缺氧、绒毛坏死、炎症反应等因素,导致滋养细胞被大量溶解,毛细血管内皮细胞损伤,血液处于高凝及纤溶亢进状态,从而致使D-二聚体水平升高。本研究结果还显示,结局不良的子痫前期患者的血清D-二聚体水平高于结局良好者(P<0.05),这提示血清D-二聚体水平升高可能与子痫前期患者的不良妊娠结局有关。
本研究进一步行ROC曲线分析后结果显示,胎盘MVD、血清VEGF及D-二聚体水平预测子痫前期患者不良结局的曲线下面积均>0.8,表明三者均具有较好的预测价值。而三者联合预测时ROC曲线下面积达0.939,预测效能高,且灵敏度和特异度均进一步提高,提示联合检测胎盘MVD、血清VEGF和D-二聚体水平有助于更为准确地评估子痫前期患者的临床结局,从而及时给予有效的临床干预,有利于改善母婴预后。
综上所述,子痫前期患者胎盘MVD降低,血清VEGF水平降低而D-二聚体水平升高,且妊娠结局不良者的上述情况更为明显;三者对子痫前期患者的不良结局均具有一定的预测价值,三者联合应用时可进一步提高预测效能,有助于临床医生及时评估母婴结局。但三者在子痫前期中的具体作用机制仍需进一步研究。

