外周血PLR、FIB联合血栓弹力图在肺炎合并2型糖尿病患者高凝状态评估中的应用
鲁 敏,陈小丽,戴静华
高凝状态也称易栓症,为凝血系统异常引起的静脉血栓形成倾向,是诱发静脉血栓栓塞的独立危险因素之一[1]。相关报道显示,多数肾病综合征患者易出现高凝状态,最直接表现为常规凝血检查(CCTs)指标血浆纤维蛋白原(FIB)水平升高,血小板的聚集性增强[2]。合并肺炎为2型糖尿病患者免疫受损而发生的肺部感染综合征,多数患者机体抗磷脂抗体指标检测结果呈阳性,表现为自身免疫系统紊乱,机体高凝状态[3]。肺炎合并2型糖尿病高凝状态一般与疾病严重程度相关,感染加重,则患者机体炎症及凝血障碍更为严重,将会提高患者死亡风险。有关数据显示,糖尿病患者中约10%的全体致死原因为感染,其中肺部感染占总体的45%,糖尿病患者合并肺部感染的病死率高达41%[4]。因而,了解肺炎合并2型糖尿病患者机体代谢状态与凝血情况,对疾病诊断及预后预测具重要意义。外周血血小板/淋巴细胞比值(PLR)为反映患者机体炎症和免疫状态的重要指标,可用于预测肺部恶性肿瘤的预后[5];FIB病理性升高多见于血栓前状态或血栓性疾病[6];血栓弹力图(TEG)检查则主要反映机体血液凝固动态变化,从物理学原理解释凝血因子变化机制,临床多用于评估凝血异常和预测患者死亡风险[7]。目前,国内关于PLR、CCTs指标联合TEG评估肺炎合并2型糖尿病患者机体凝血状态的研究尚少,本研究主要分析PLR、FIB联合TEG在肺炎合并2型糖尿病患者高凝状态评估中的应用价值,旨在为临床评估糖尿病合并肺部感染机体代谢状态的研究提供依据,现报告如下。
1 资料与方法
1.1一般资料 选取2020年1月—2021年12月在上海交通大学医学院附属松江医院就诊的90例肺炎合并2型糖尿病为研究对象。①纳入标准:入选研究对象均满足肺炎合并2型糖尿病的相关诊断标准[8],且经肺部影像学检查显示肺部有炎症阴影;均行CCTs、血常规及TEG检查;研究对象及家属均同意配合本研究,并签订知情同意书。②排除标准:应激性高血糖或其他原因导致的糖代谢失衡、其他类型如1型糖尿病、特殊类型糖尿病;肺部恶性肿瘤或肺结核;妊娠期或哺乳期女性;糖尿病合并其他感染。将并发栓塞的患者设为高凝组38例,未发生栓塞的患者设为非高凝组52例。高凝组男25例,女13例;年龄35~80(55.27±7.57)岁;2型糖尿病病程5~30(21.37±6.45)年;肺部感染病程3~15(7.25±2.13)d;空腹血糖(7.68±1.63)mmol/L。非高凝组男34例,女18例;年龄33~82(56.89±7.73)岁;2型糖尿病病程5~30(20.42±6.83)年;肺部感染病程3~16(7.62±2.09)d;空腹血糖(7.55±1.32)mmol/L。非高凝组与高凝组性别、年龄、空腹血糖、2型糖尿病和肺部感染病程等资料比较差异无统计学意义(P>0.05),具有可比性。
1.2方法
1.2.1CCTs和血常规检查:非高凝组与高凝组均在入院时采集空腹肘静脉血5 ml,置于含EDTA抗凝剂采集管中,行枸橼酸钠抗凝后设置离心参数:转速1500 r/min、半径16 cm、时间10 min,取血浆,采用全自动血凝分析仪STA-R检测CCTs指标:凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)、FIB。将留取的血液标本应用XN9000全自动血液分析仪检测血小板及淋巴细胞计数,并计算PLR。
1.2.2TEG检查:取抗凝后全血1 ml置于高岭土激活剂瓶,混匀、静置,加入0.2 mol/L的CaCl220 μl,激活标本,置于DRNX-Ⅲ血栓弹力图仪(重庆鼎润医疗器械有限责任公司)检测通道,计算机收集处理资料,记录图像及参数:R时间、K时间、Angle角、凝血指数(CI)、最大振幅(MA)值。
1.3观察指标 比较非高凝组与高凝组CCTs指标、TEG参数、PLR;分析TEG参数与CCTs指标及PLR的关系,并分析以上指标联合预测肺炎合并2型糖尿病患者高凝状态的价值。
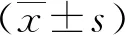
2 结果
2.1CCTs指标、TEG参数、PLR比较 高凝组PLR、Angle角、CI、MA值、PT、APTT、FIB水平均高于非高凝组,R时间、K时间均短于非高凝组(P<0.01)。见表1。

表1 2组肺炎合并2型糖尿病CCTs指标、TEG参数、PLR比较
2.2CCTs指标、PLR与TEG参数之间的相关性分析 Spearman相关性分析显示,TEG参数R时间、K时间分别与PLR、PT、APTT、FIB呈负相关性(P<0.01),Angle角、CI、MA值分别与PLR、PT、APTT、FIB呈正相关性(P<0.01)。见表2。

表2 肺炎合并2型糖尿病患者CCTs指标、PLR与TEG参数之间的相关性
2.3FIB、PLR与TEG参数联合诊断肺炎合并2型糖尿病患者高凝状态的价值 ROC曲线分析显示,FIB、PLR、TEG参数及三者联合检测评估肺炎合并2型糖尿病患者高凝状态的曲线下面积(AUC)分别为0.724、0.751、0.905及0.916。见图1和表3。

表3 FIB、PLR与TEG参数联合评估肺炎合并2型糖尿病患者高凝状态的价值

图1 FIB、PLR与TEG参数联合评估肺炎合并2型糖尿病患者高凝状态的ROC曲线
3 讨论
肺炎合并2型糖尿病临床表现较复杂,多数2型糖尿病患者由于长期的高血糖状态引发机体营养代谢失衡,免疫系统功能低下,极易并发肺部感染,但在少部分患者中没有肺炎症状、体征,通常表现为糖尿病病情进展、食欲明显下降,精神不振[9]。肺炎合并2型糖尿病由于机体内环境稳态受到严重影响,极易出现高度应激,血糖代谢受限,组织血流灌注与氧气获取明显减少,很容易导致“失控性炎症反应”,而炎症与机体凝血功能具重要相关性,严重的炎症会导致凝血机制失衡,而凝血机制失衡还会反向作用于炎症,使病情加重[10]。相关报道认为,自身免疫紊乱为诱发机体高凝状态的重要影响因素之一[11]。肺炎合并2型糖尿病患者高凝状态会加快病情进展,严重影响疾病治疗效果,威胁患者预后。因此,迅速、精准的评估肺炎合并2型糖尿病患者机体高凝状态尤为重要。
本研究比较高凝组与非高凝组CCTs指标、PLR与TEG参数结果显示,高凝组PLR、Angle角、CI、MA值、PT、APTT、FIB水平均高于非高凝组,R时间、K时间均短于非高凝组,这与陈昌勤等[12]的研究结果相似。提示CCTs指标、PLR与TEG参数变化与肺炎合并2型糖尿病患者高凝状态发生具有重要相关性,可根据这些指标预测患者机体代谢情况。本研究Spearman相关性分析显示,TEG参数R时间、K时间分别与PLR、PT、APTT、FIB呈负相关性,Angle角、CI、MA值分别与PLR、PT、APTT、FIB呈正相关性。
相关研究表明,高凝状态为机体血液较正常状态在静脉系统内更易凝固,加上血流循环受限或内皮受损,很可能发生深静脉血栓,一般这种状态与机体合成FIB增加有关,FIB合成超过正常水平是判定机体处于高凝状态的重要生物标志物[13-14]。此外,血小板高活性也是多数糖尿病患者机体呈现高凝状态的诱发因素,糖尿病患者由于营养代谢紊乱,血管受损,机体存在较强的炎症反应,会引发组织缺氧致免疫功能低下,极易引发低蛋白血症、高脂血症并抑制涎酸糖蛋白合成,增强了血小板聚集,进而发生凝血异常,由此可见PLR可反映机体血凝状态[15-16]。TEG参数R时间指被充分激活的凝血因子至初始纤维蛋白凝块形成时间,可反映凝血因子在凝血机制启动时的总体情况;K时间、Angle角与血浆FIB合成及功能相关,二者均可反映血凝块形成速度;MA值为纤维蛋白-血小板凝块在强度最大时的振幅,可反映由FIB、血小板参与二期止血情况,前者占20%,后者占80%,在血小板活性增强相关疾病的凝血状态评估中具良好应用价值;CI则反映整体凝血和机体代偿情况,数值异常通常表示凝血异常或失代偿性[17-19]。相关研究表明,TEG检查可确定各血液成分在凝血过程的作用机制,并根据检查显示的参数变化情况评估患者血栓发生风险,凝血异常状态时TEG参数变化的特异度、敏感度高[20]。以上结果均表明,FIB、PLR与TEG参数均为评估患者机体高凝状态的重要指标。本研究ROC曲线分析显示,FIB、PLR、TEG参数及三者联合检测评估肺炎合并2型糖尿病患者高凝状态的AUC分别为0.724、0.751、0.905及0.916。提示各指标联合预测肺炎合并2型糖尿病患者高凝状态的效能较高,可提高患者高凝状态评估的敏感度,对于临床病情诊断、栓塞发生预测、防治方案确定具有指导意义。
综上所述,FIB、PLR、TEG参数、联合检测均可较好的评估肺炎合并2型糖尿病患者高凝状态,可用于该病病情严重程度或并发栓塞的评估和诊断。

