产后认知功能改变及其影响因素的初步探究
陈兰凤 韩佩佩 金豪杰 王峥峥 孟波
“怀孕脑(pregnancy brain)”,即常说的“一孕傻三年”,表现为孕妇产后主诉记忆力降低等认知功能减退症状,进而一定程度影响日常生活[1]。研究证实怀孕可导致大脑结构的长期改变[2]。这种轻微认知功能减退不仅会增加生活中意外事件的发生率,且可能导致类似阿尔茨海默病的神经病变[3]。此外,多项研究证实产后抑郁与认知功能减退具有密切相关性[4],故对产后认知功能的评估随访在一定程度上有助于产后抑郁的筛查。然而目前国内鲜有研究关注,故本研究初步探究产后不同时间段产后认知功能减退(Postpartum cognitive decline,PPCD)的发生情况,并分析相关影响因素。
1 资料与方法
1.1 临床资料 选取2019年5月至2021年7月在舟山市妇女儿童医院进行围产保健和分娩的健康孕产妇。纳入标准:美国麻醉医师协会(american society of anesthesiologists,ASA)分级为Ⅰ或Ⅱ级;年龄18~40岁。排除标准:拒绝知情同意;小学及以下学历;抑郁症、精神分裂症等精神疾病病史;产程中出现严重并发症;改为剖宫产;新生儿Apgar评分≤3分;认知评测期间经历重大创伤、手术或家庭变故。本研究经医院医学伦理委员会批准,所有患者签署知情同意书。
1.2 观察指标 (1)认知评测时间与内容:分别于产前1周内(分娩启动前)、产后1周与产后6周进行认知功能评测。评测内容为分属于5个认知维度的5项经改良的经典神经心理测验,按照评测顺序,依次为:学习记忆评测:改良版简短认知能力测验(modified syndrom kurz test,M-SKT),包括三次学习与延迟回忆[5];注意力评测:改良版连线测验(modified trail making test,M-TMT),得分为完成连线所需时间(s)的负数[6];改良版本顿视觉保持测验(modified Benton visual retention test,M-BVRT),共14套图片,全部正确得2分,选对一个得1分;执行力评估评测:改良版数字符号测验(modified symbol digit modalities test,M-SDMT),评分为正确填写个数[6];语言功能评测:Boston命名测验(boston naming test,BNT)20 项(BNT-20)[7],仅采用自发命名正确数作为评分标准。(2)认知评测管理:评估由固定一位经过神经心理测验培训的麻醉护士进行。评测地点环境安静,且保证评测过程中患者不受外界因素干扰。(3)认知功能影响因素记录:除年龄、身高等一般资料外,还需询问并记录的影响因素为:产前、产后第1天和产后第2天疼痛NRS评分;生活习惯、饮食习惯、教育程度、工作压力与家庭关系。(4)产后认知功能减退(PPCD)的诊断:采用围术期认知功能障碍研究推荐使用的Z计分法进行PPCD诊断[8]。若产妇A产前某测验得分为A1,产后某时间点得分为A2,记△C=A2-A1,记所有产妇△C的均值为△均值,标准差为SD(C);若某产妇产前某测验得分为B1,产后某时间点得分为B2,则Z值=[△C均值-(B2-B1)]/SD(C),若2项及2项以上测验的Z值>1.96或所有测验平均Z值>1.96则认为该产妇发生了PPCD,否则为无产后认知功能减退(non-postpartum cognitive decline,No-PPCD)。
1.3 统计学方法 采用SPSS 20.0统计软件。计量资料符合正态分布以()表示,组间比较采用独立样本t检验或重复测量方差分析继以Bonferroni法两两比较。非正态分布计量资料以[M(P25,P75)]表示,组间比较采用Mann-Whitney U秩和检验。计数资料以[n(%)]表示,采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 纳入情况 产前共135例产妇纳入研究,因拒绝知情同意排除12例,小学以下学历排除3例,抑郁症排除1例,共119例产妇完成了产前认知评测。产后1周,因拒绝认知测评排除9例,改为剖宫产排除7例,共103例完成认知评测,其数据纳入产后1周PPCD分析。产后6周,119例产妇中因无法获得联系排除16例,拒绝认知测评排除11例,共92例完成认知评测,其数据纳入产后6周PPCD分析。
2.2 产后1周PPCD发生率及影响因素分析 产后1周,根据Z计分法,103例产妇中有16例(15.53%)发生PPCD。相比No-PPCD产妇,PPCD产妇产前及产后2 d疼痛NRS评分升高(P<0.05)、生活习惯总数减少(P>0.05)、偏爱肉类饮食者比例减少以及教育程度减低(P<0.05)。见表 1。
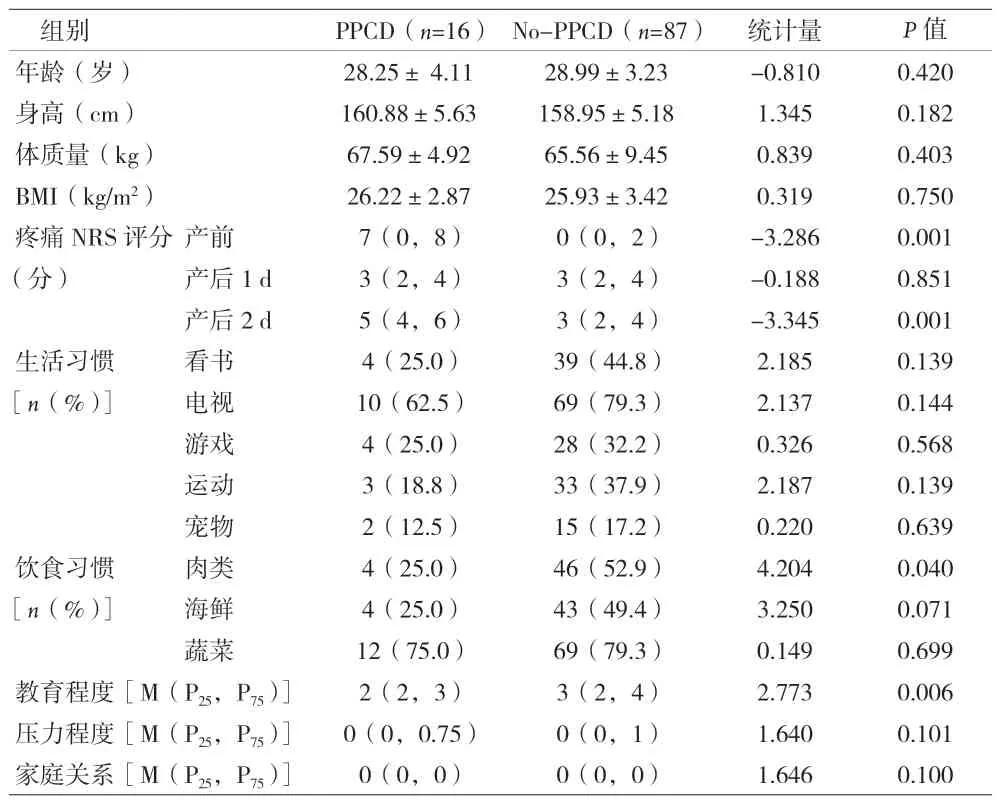
表1 产后1周PPCD与No-PPCD产妇的一般资料比较
2.3 产后1周PPCD与No-PPCD产妇认知评测结果比较 产前,两组产妇各项神经心理测验结果均无显著差异(P>0.05);产后 1周,PPCD 产妇 M-SKT 即刻、M-SKT延迟(P<0.001)、M-BVRT以及M-SDMT测验得分均显著低于No-PPCD产妇(P<0.05),两组产妇M-TMT与BNT-20测验得分差异无统计学意义(P>0.05),见表2。
表2 产后1周,PPCD与No-PPCD产妇神经心理测验评分比较()

表2 产后1周,PPCD与No-PPCD产妇神经心理测验评分比较()
时间 神经心理测验 PPCD(n=16)No-PPCD(n=87) t值 P值产前 M-SKT即刻_B/L(张) 30.56±2.28 29.59±2.13 1.669 0.098 M-SKT延迟_B/L(张) 10.31±1.14 9.86±1.15 1.439 0.153 M-TMT_B/L(s) -32.80±8.87 -35.89±10.58 1.096 0.276 M-BVRT_B/L(分) 25.69±1.45 24.89±2.35 1.818 0.078 M-SDMT_B/L(个) 37.06±5.20 34.45±7.05 1.412 0.161 BNT-20_B/L(张) 17.25±1.53 16.26±2.09 1.799 0.075产后1周 M-SKT即刻_1W(张) 28.06±1.98 32.22±2.74 -7.212 <0.001 M-SKT延迟_1W(张) 7.75±0.77 10.61±1.34 -11.854 <0.001 M-TMT_1W(s) -32.39±5.41 -30.16±8.22 -1.384 0.177 M-BVRT_1W(分) 22.38±3.98 25.62±2.55 -3.144 0.006 M-SDMT_1W(个) 27.88±7.03 35.61±6.66 -4.233 <0.001 BNT-20_1W(张) 18.19±1.22 18.53±1.38 -0.924 0.358
2.4 产后6周PPCD发生率及影响因素分析 产后6周,92例纳入数据分析的产妇中有14例(15.21%)发生PPCD。相比No-PPCD产妇,PPCD产妇生活中看书、看电视比例减少、生活习惯数量减少、食用肉类与海鲜比例减少、教育程度亦减低(P<0.05)。此外,14例PPCD产妇中有6例(42.9%)在产后1周发生PPCD,比例显著高于No-PPCD产妇(P<0.05),见表3。

表3 产后6周,PPCD与No-PPCD产妇的一般资料比较
2.5 产后6周PPCD与No-PPCD产妇认知评测结果比较 产前,两组产妇各项神经心理测验结果均无显著差异(P>0.05);产后6周,PPCD产妇M-SKT即刻、M-SKT延迟、M-TMT、M-BVRT以及M-SDMT测验得分均显著低于No-PPCD产妇(P<0.05),BNT-20测验得分两组差异无统计学意义(P>0.05),见表4。
表4 产后6周,PPCD与No-PPCD产妇神经心理测验评分比较()

表4 产后6周,PPCD与No-PPCD产妇神经心理测验评分比较()
时间 神经心理测验 PPCD(n=14) No-PPCD(n=78) t值 P值产期 M-SKT即刻_B/L(张) 30.21±2.22 29.80±2.18 0.641 0.523 M-SKT延迟_B/L(张) 10.14±1.35 9.90±1.16 0.597 0.552 M-TMT_B/L(s) -36.56±10.33 -34.99±10.29 -0.524 0.606 M-BVRT_B/L(分) 25.57±1.60 25.06±2.04 0.879 0.382 M-SDMT_B/L(个) 36.57±5.33 35.19±6.34 0.765 0.446 BNT-20_B/L(张) 16.78±2.08 16.32±1.91 0.825 0.411产后6周 M-SKT即刻_6W(张) 27.00±2.35 32.56±3.39 -5.878 <0.001 M-SKT延迟_6W(张) 7.64±0.92 9.96±1.82 -7.177 <0.001 M-TMT_6W(s) -35.51±5.62 -30.71±8.16 -2.107 0.038 M-BVRT_6W(分) 19.71±2.36 25.14±2.97 -6.458 <0.001 M-SDMT_6W(个) 23.78±5.43 34.39±8.43 -6.102 <0.001 BNT-20_6W(张) 18.50±0.94 19.08±1.72 -1.239 0.218
2.6 产前、产后1周与产后6周认知评测结果比较 共86例产妇完成了产前、产后1周与产后6周共3次认知评测,结果显示产后1周及产后6周M-SKT即刻、M-TMT以及BNT-20得分显著高于产前(P<0.001);余神经心理测验无统计学差异(P>0.05),见表5。
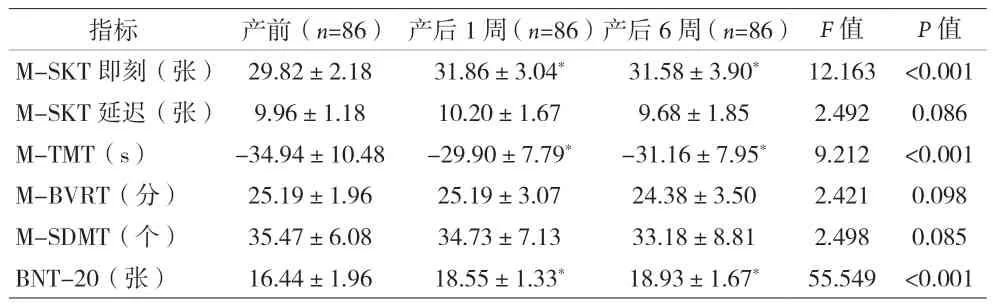
表5 不同时间点神经心理测验评分比较
3 讨论
本研究采用了分属于5个认知维度的5项经改良的经典神经心理测验,对产妇的认知功能进行评估,各分测验的信效度大都已初步证实[5-7]。PPCD的诊断方法采用了围术期神经认知障碍(perioperative neurocognitive disorders,PND)领域普遍采用的Z计分法[8],而未使用需常模数据的1个标准差法(1SD法),一定程度确保了所用改良版神经心理测验的有效性。
本研究发现产后1周PPCD发生率为15.53%(16/103),产后6周为15.21%(14/92),且主要表现为记忆力、视觉空间能力及执行力的降低。ELAD等[4]研究发现33.3%(40/120)产妇在产后1~3 d出现认知功能的减退,且主要表现为执行力下降(SDMT90、SDMT4),与本研究结果相一致。一项研究则发现孕期女性综合认知功能(MMSE、brief cognitive rating scale)与注意力(TMT-B)均有显著下降(P<0.001)[9]。上述各研究间以及与本研究结论均存在一定差异,除去文化差异、评测时间等问题外,所使用的认知评测方法需谨慎考虑。基于本研究使用的5种测评工具,表5可看出M-SKT即刻、M-TMT与BNT-20具有显著学习效应,主要表现为产后1周与6周结果均高于产前,这也是导致本研究结果的可能原因,在一定程度说明了这三种量表的重测信度在年轻人群中较差。
本研究发现教育水平、围产期疼痛程度、平素生活与饮食习惯是PPCD可能影响因素,既往已有研究表明,低教育程度是轻度认知功能障碍的独立危险因素[10]。本研究结果表明,围产期疼痛评分增高是产后1周PPCD的危险因素。研究发现分娩过程中有效镇痛可降低血清IL-6水平,缓解分娩过程中机体应激反应,缓解产后抑郁及其伴随PPCD的发生[11]。另有研究表明,未接受硬膜外镇痛是产后1 d PPCD危险因素,但非产后42 d PPCD危险因素[12],与本研究结论较为一致。关于生活习惯,本研究分析了5种生活习惯与PPCD的相关性,结果发现PPCD产妇平素生活习惯数量减少,且产后6周PPCD产妇生活中看电视比例明显减少。
综上所述,本研究初步证实孕产妇PPCD具有较高发生率,且主要表现为记忆力、视觉空间能力及执行力的降低;教育水平、围产期疼痛程度、平素生活与饮食习惯是其可能影响因素。

