心脏病史与首发卒中预后的相关性研究
赵博特,王晓宇,王安琪,张贵涛,王拥军,2,刘改芬,2
1.首都医科大学附属北京天坛医院神经病学中心 国家神经系统疾病临床医学研究中心,北京 100070;2.首都医科大学北京脑重大疾病研究院
随着我国社会经济水平的增高和人民生活方式的转变,心脑血管疾病的患病率和致死率呈现逐渐上升的趋势。据《中国卫生健康统计年鉴2019》报道,2018年我国心、脑血管病现患人数庞大,其中脑卒中1 300万,冠心病1 139万,心力衰竭890万,心房颤动487万[1]。《中国心血管健康与疾病报告2020》显示,2018年中国居民脑血管病粗死亡率和心脏病粗死亡率分别为死因顺位的第3位和第1位[2]。既往研究[3-5]发现,心血管疾病与脑血管病存在共同的发病机制和危险因素。国内外学者曾分别单独报道过心房颤动[6]、心肌梗死[7]、冠心病[8]和心力衰竭[9]病史与脑血管病患者死亡风险增加相关,但对于心脏病史是否会增加首发卒中患者的预后不良风险,特别是卒中复发和神经功能残疾的风险,研究尚不充分。本研究旨在基于大规模、具有全国代表性的中国国家卒中登记研究,探讨心脏病史对首发卒中预后的影响。
1 对象与方法
1.1 研究对象 中国国家卒中登记(CNSR)研究于2007年9月至2008年8月连续纳入了来自全国132家二级和三级医院的急性卒中住院患者,详细情况已在其他文献中介绍[10]。本研究从CNSR数据库中筛选诊断为缺血性卒中的患者。本研究经首都医科大学附属北京天坛医院医学伦理委员会审批。纳入标准:①年龄≥18岁的住院患者;②临床诊断为缺血性卒中,并通过计算机断层扫描或磁共振成像检查证实;③脑血管事件发生在就诊后14 d内;④患者或家属(代理人)签署知情同意。排除标准为:①既往有至少1次卒中和(或)短暂性脑缺血发作病史的患者;②无症状及体征的静止性脑梗死;③非脑血管病事件;④发病至就诊的时间超过14 d;⑤拒绝参与登记调查者。
1.2 临床资料收集 采用病例报告表收集患者的人口统计学资料(包括年龄、性别等),吸烟、饮酒史,体重指数(BMI),既往病史(包括高血压、糖尿病、高脂血症、冠心病、心肌梗死、心房颤动、慢性心力衰竭及心脏瓣膜病),入院前抗血小板、降血压、降糖和降脂治疗,入院前改良Rankin量表(mRS)评分、神经功能缺损评分(NIHSS)和出院带抗血小板药物等。其中既往病史的收集是采用患者的自我报告。
1.3 心脏病史的定义与分组 本研究按照患者自我报告的冠心病、心肌梗死、心房颤动、慢性心力衰竭及心脏瓣膜病病史,有其中任何1种病史归为有心脏病史组,无其中任何1种归为无心脏病史组。
1.4 预后情况 采用中心化电话随访方式,对患者发病3、6和12个月时的预后情况进行随访,包括全因死亡、卒中复发和神经功能结局。其中卒中复发定义为随访期间再次发生缺血性卒中或出血性卒中。采用mRS评分以评价神经功能结局,0~2分为神经功能预后良好,3~5分为神经功能残疾[11]。
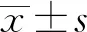
2 结果
2.1 临床特征比较 本研究共纳入7 979例首发卒中患者,年龄(64.4±12.8)岁,男性4 872例(61.1%),女性3 107例(38.9%)。疾病史与用药史等见表1。与无心脏病史组相比,有心脏病史组平均年龄更大,女性、入院mRS为3~5分、入院NIHSS>7分、BMI≥28 kg/m2、有高血压、糖尿病和高脂血症病史和出院带抗血小板药物的患者比例更高,但有吸烟史、饮酒史的患者比例均低于无心脏病史组,以上结果差异均有统计学意义。见表1。

表1 有无心脏病史患者的基线特征比较
2.2 心脏病史情况 患者心脏病史为:冠心病997例(12.5%),心肌梗死293例(3.7%),心房颤动521例(6.5%),慢性心力衰竭137例(1.7%),心脏瓣膜病187例(2.3%)。有至少1种上述心脏病史的患者1 425例(17.9%)。
2.3 患者预后比较 有心脏病史组与无心脏病史组卒中患者3、6和12个月时死亡、复发和神经功能残疾(mRS为3~5分)分布情况见表2。有心脏病史组患者3、6和12个月随访的死亡、复发和神经功能残疾比例均高于无心脏病史组(P值均<0.001)。
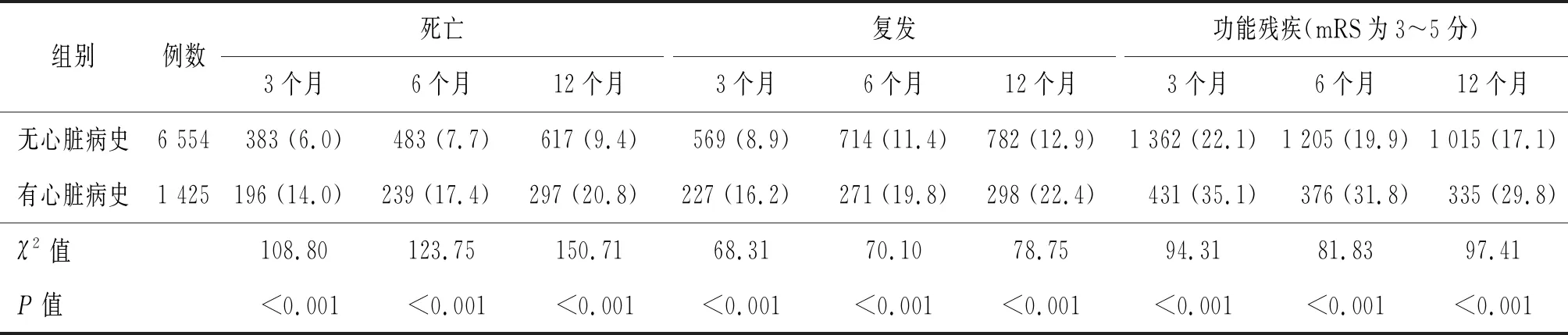
表2 有无心脏病史患者死亡、复发和神经功能残疾比较[例(%)]
2.4 心脏病史与首发卒中患者预后的关系 单因素logistic回归分析表明,在3、6和12个月随访中,与无心脏病史组相比,有心脏病史组患者有着更高的病死、卒中复发和神经功能残疾比例,其中发病3个月的死亡危险为无心脏病史患者的2.57倍(OR=2.57,95%CI:2.14~3.09,P<0.001),3个月复发危险为无心脏病史患者的1.99倍(OR=1.99,95%CI:1.69~2.35,P<0.001),12个月神经功能残疾危险为无心脏病史患者的2.05倍(OR=2.05,95%CI:1.77~2.37,P<0.001)。在多因素logistic回归分析中,对年龄、性别、吸烟、饮酒等混杂因素进行校正后,发现心脏病史是首发卒中患者发病3、6和12个月死亡和复发的危险因素,其中12个月的死亡危险为无心脏病史患者的1.51倍(OR=1.51,95%CI:1.20~1.90,P<0.001),12个月复发危险为无心脏病史患者的1.35倍(OR=1.35,95%CI:1.11~1.64,P<0.01),12个月神经功能残疾的危险为无心脏病史患者的1.23倍(OR=1.23,95%CI:1.01~1.50,P<0.05)。见表3。

表3 心脏病史与首发卒中患者死亡、复发和神经功能残疾的logistic回归分析
3 讨论
本研究基于全国多中心、前瞻性的国家卒中登记研究,发现心脏病史与首发卒中患者发病3、6和12个月的死亡和卒中复发及12个月神经功能残疾的风险增高相关。本研究发现提示临床医生在对首发卒中患者进行诊治时,应关注患者的心脏病病史情况,采取更有效的二级预防措施,以改善心脑血管疾病患者的预后。
既往研究发现,动脉粥样硬化是心血管疾病和脑血管病共同的发病基础[4]。心血管疾病和脑血管病存在着共同的危险因素,如年龄增长、家族遗传史、吸烟、饮酒、肥胖、高血压、血脂紊乱、糖尿病等[3,5]。此外,心血管疾病史还可能增加脑血管病死亡和复发的风险。Pana等[6]在对10 816例缺血性卒中患者进行前瞻性住院登记研究后,发现32.7%的患者同时患有心房颤动,且有心房颤动病史的患者死亡比例为42.9%,高于无心房颤动病史患者(29.1%),心房颤动是缺血性卒中患者5年死亡(HR=1.45,95%CI:1.33~1.59)和3年卒中复发(HR=1.50,95%CI:1.26~1.78)的危险因素。本研究中伴心房颤动首发卒中患者为918例(7.4%),有心脏病史组患者3、6和12个月随访的卒中死亡、复发比例均高于无心脏病史组,其中12个月时有心脏病史组患者死亡比例为22.9%,高于无心脏病史组(11.0%)。Micheli等[7]报道急性心肌梗死是急性卒中患者3个月内死亡的独立预测因子(OR=6.3,95%CI:2.2~18.1)。Wu等[8]报道冠心病史是卒中患者5年全因死亡的危险因素(HR=2.26,95%CI:1.35~3.79)。Wood等[12]报道风湿性心脏瓣膜病是卒中患者不良预后的危险因素,会增加卒中患者发生呼吸衰竭(OR=2.09,95%CI:1.87~2.33)、休克(OR=2.13,95%CI:1.64~2.77)和肺炎(OR=2.00,95%CI:1.81~2.20)的风险。Tsagalis等[9]研究发现心力衰竭是急性卒中患者10年死亡(HR=2.24,95%CI:1.50~3.36)和卒中复发(HR=2.21,95%CI:1.48~3.29)的独立预测因子。本研究发现心脏病史是首发卒中患者发病3、6和12个月死亡、复发的危险因素,其中12个月的死亡危险为无心脏病史患者的1.51倍(OR=1.51,95%CI:1.20~1.90),12个月复发危险为无心脏病史患者的1.35倍(OR=1.35,95%CI:1.11~1.64)。
Pana等[6]在卒中患者(包含有短暂性脑缺血发作患者)中,将卒中入院和出院时mRS的差值分为三分位,以第一分位作为参照,发现有心房颤动病史患者mRS差值达到第三分位的危险增加(OR=1.36,95%CI:1.12~1.64),提示住院时额外的功能残疾。Banks等[13]研究证实了mRS评分对评价神经功能结局有着良好的信度和效度,故本研究采用mRS评分对患者神经功能结局进行评估。本研究发现有心脏病史的首发卒中患者发病12个月神经功能残疾(mRS为3~5分)的危险为无心脏病史患者的1.23倍(OR=1.23,95%CI:1.01~1.50)。上述研究均显示心脏病史与卒中患者长期致残风险增高有关,提示在临床诊治和疾病预防工作中,需要更加注重对心、脑血管疾病的共同防治。在首发卒中患者的诊治中,加强对心血管疾病病史的询问和检查,以期改善首发卒中患者的预后。
本研究存在着一定的局限性。首先,采用患者自我报告方式采集心脏病史信息,未能在入院时再次进行全面系统的诊断,可能存在一定程度的信息偏倚;本研究的随访采用中心化电话随访方式,虽然和面对面随访结果有着较高的一致性[14],但仍可能存在一些信息偏倚。其次,本研究仅聚焦了几种常见的心脏疾病,未能将全部心脏病类型纳入研究范围。本研究的发现仍需进一步的包含多种、精确诊断的心脏病史的大型前瞻性研究的验证。
综上所述,心脏病史可能与首发卒中患者死亡、卒中复发和长期神经功能残疾风险增高相关。积极开展心脏病的预防和疾病管理,将有益于改善首发卒中患者的临床预后。

