运用红细胞多个参数对我国高水平运动员非贫血性铁缺乏的筛查
谭秋实 常雅珊 阚朝勃 王启荣
国家体育总局运动医学研究所,国家体育总局运动营养重点实验室(北京 100029)
1 前言
铁是人体必需微量元素,更与运动员的运动能力、能量代谢等息息相关[1,2],而运动员特别是女性和耐力项目运动员由于生理、饮食和训练等原因,往往容易成为缺铁的高危人群[3-6]。非贫血性铁缺乏是指机体储存铁已经减少,但贫血尚未发生的一种亚临床状态。有研究表明[7-9],由于运动员对携运氧能力有较高要求,机体对铁缺乏反应敏感,非贫血性铁缺乏同样会降低运动员的运动能力。
我国临床上评价铁缺乏的常用指标包括血清铁蛋白(serumferritin,SF)、总铁结合力(total iron binding capacity,TIBC)、转铁蛋白(transferrin,TF)、血清铁(serum iron,SI)、骨髓铁染色(bone marrow iron staining,BMIS)等[10]。虽然检测指标很多,但是存在着取血量大、检测过程复杂、检测结果回报时间长、检测费用高昂等问题,不易进行常规监控。血常规是运动员血液学检测最常用的指标之一,具有操作简单、安全性较高、检测费用较低等优势。血常规的红细胞参数,特别是血红蛋白(hemoglobin,Hb)等指标,是临床判定运动员是否贫血及贫血程度的重要依据,尤其可以作为运动员缺铁性贫血的重要参数;而对于非贫血性铁缺乏,由于血红蛋白值常处于正常范围内而往往被忽视。如果能够利用红细胞参数在发生缺铁性贫血前的缺铁状态加以筛查和鉴别,将极大程度地降低运动员的检测成本,对运动员早期缺铁的及时发现和诊断均具有重要意义。
目前,已有越来越多的研究探索红细胞相关参数对缺铁的预测作用[11-13],但专门针对运动员的研究较少[14],对于我国高水平运动员的研究更鲜有报道。本文旨在分析红细胞计数(red blood cell,RBC)、红细胞压积(hematocrit,HCT)、红细胞分布宽度(red blood cell distribution width,RDW)、平均红细胞体积(mean corpuscular volume,MCV)、平均血红蛋白含量(mean corpuscular hemoglobin,MCH)、平均血红蛋白浓度(mean corpuscular hemoglobin concentration,MCHC),以及红细胞新参数:低血红蛋白密度(low hemoglobin density,LHD)、小红细胞贫血因子(microcytic anaemia factor,MAF)等对我国高水平运动员缺铁性贫血发生前不同阶段储铁缺乏的筛查价值,探讨以上参数及参数联合诊断对于我国高水平运动员早期缺铁的预测作用。
2 研究对象与方法
2.1 研究对象
回顾性研究近些年来(2015年~2021年)本实验室进行血常规及血清铁蛋白项目测试的国家队高水平运动员血液样本,样本经筛选均来自各项目常规训练周期的运动员,排除缺铁性贫血以外的血液性疾病、感染性疾病、其它器质性疾病及测试期一周内服用铁剂者,共纳入高水平运动员血液样本693例(二级运动员25例、一级运动员125例、运动健将363例、国际级运动健将180例;年龄16~35岁)。其中,非贫血性铁缺乏运动员血液样本335例,包括早期铁缺乏247例、中晚期铁缺乏88例,另有同期铁贮备正常的运动员血液样本358例(运动项目例数分布见表1)。所有样本按照3∶1比例随机划分为用于评价红细胞参数诊断价值的训练集(train set,TS)和用于检验诊断方法准确性的验证集(validation set,VS)。

表1 运动项目例数分布
2.2 筛选标准
参照《临床运动营养学》(第五版)[15],对研究对象进行分组。①对照组(control group,CG组)(铁储备正常组),满足:Hb>115 g/L;SF>35 ng/mL。②非贫血性铁缺乏组(no-anaemic iron deficiency,NAID组),满足:Hb>115 g/L;SF<35 ng/mL。其中再根据缺铁程度,分为早期储铁缺乏/Ⅰ组(12 ng/mL<SF<35 ng/mL)和中晚期储铁缺乏/Ⅱ组(SF<12 ng/mL)。具体分组情况见表2。

表2 男女运动员分组情况
2.3 研究方法
2.3.1 样本处理及测试
运动员经调整日(周日)24 h恢复后,次日清晨空腹抽取受试者静脉血5 ml,其中EDTA抗凝管2 ml,用于血红蛋白(Hb)、红细胞计数(RBC)、红细胞压积(HCT)、红细胞分布宽度(RDW)、平均红细胞体积(MCV)、平均红细胞血红蛋白含量(MCH)、平均血红蛋白浓度(MCHC)指标测试;促凝管抽取3 ml,3000 r/min离心20 min,取血清EP管分装后-80℃冰箱保存,用于血清铁蛋白(SF)测试。LHD由公式LHD%=100(MCHC单 位:g/dl)[16]计 算 得 出,MAF由公式MAF=(Hb×MCV)/100[14]计算得出。
2.3.2 仪器及试剂
使用Siemens ADVIA2120全自动血细胞仪及其配套 试 剂 测 试Hb、RBC、HCT、RDW、MCV、MCH和MCHC;使用Beckman Coulter DXI800全自动免疫分析仪及其配套试剂盒检测SF。
2.4 数据统计
实验数据使用SPSS 22.0软件进行统计,计算CG组及NAID组各红细胞参数的均值和标准差,结果以均值±标准差表示,组间的差异比较采用单因素方差分析,相关性分析采用Pearson相关性检验,P<0.05定义为差异具有统计学意义。①通过受试者工作特征曲线(receiver operating characteristic,ROC)分析得到各红细胞参数的曲线下面积(area under Curve,AUC)、敏感度、特异度、约登指数、诊断切点(cut-off),通过AUC确定诊断价值:AUC越接近于1,诊断价值越大;AUC<0.5表示无诊断价值;0.5≤AUC<0.7表示诊断价值较低;0.7≤AUC<0.85表示诊断价值中等;0.85≤AUC<0.95表示诊断价值较高;AUC>0.95表示诊断价值极高。②二元Logistic分析逐步回归筛选自变量,建立红细胞多参数联合诊断模型Logistic(P)=a+b1X1+b2X2+…+bnXn(a代表回归分析常量;b代表回归分析系数;X代表自变量值;n代表指标个数),以联合预测概率值绘制ROC曲线,比较其与单一红细胞参数ROC曲线变化情况。③对不同诊断方法cut-off值进行检验。准确性采用敏感度、特异度、准确度进行检验:敏感度=真阳性/(真阳性+假阴性),特异度=真阴性/(真阴性+假阳性),准确度=(真阳性+真阴性)/(真阳性+假阳性+假阴性+真阴性);诊断结果与实测结果的差异性检验采用McNemar配对卡方检验;一致性检验采用Kappa值检验:0.81~1完全一致,0.61~0.8基本一致,0.41~0.6中等一致,0.21~0.4一般一致,0.0~0.2轻度一致。
3 结果
3.1 红细胞各参数水平比较
与CG组相比,NAID组Ⅰ组男性运动员体内Hb、MCH、MCHC、RDW、LHD、MAF水平均有显著差异(P<0.05,P<0.01),Ⅱ组除以上参数外,MCV、HCT也具有显著性差异(P<0.01);NAID组Ⅰ组女性运动员MCH、MCHC、RDW、LHD有显著变化(P<0.01),Ⅱ组除上述参数外,Hb、MCV、MAF也具有显著差异(P<0.01)。与Ⅰ组比较,Ⅱ组男性运动员Hb、HCT、MCV、MCH、RDW、MAF有显著性差异(P<0.05,P<0.01),Ⅱ组女性运动员除RBC外,其他红细胞参数均具有显著性差异(P<0.01)。男女组间比较,CG组和NAID组的男性运动员较女运动员,RBC、Hb、HCT有显著差异(P<0.01),NAID组Ⅰ组男性运动员较Ⅰ组女性运动员,RDW、MAF有显著差异(P<0.01)(表3)。
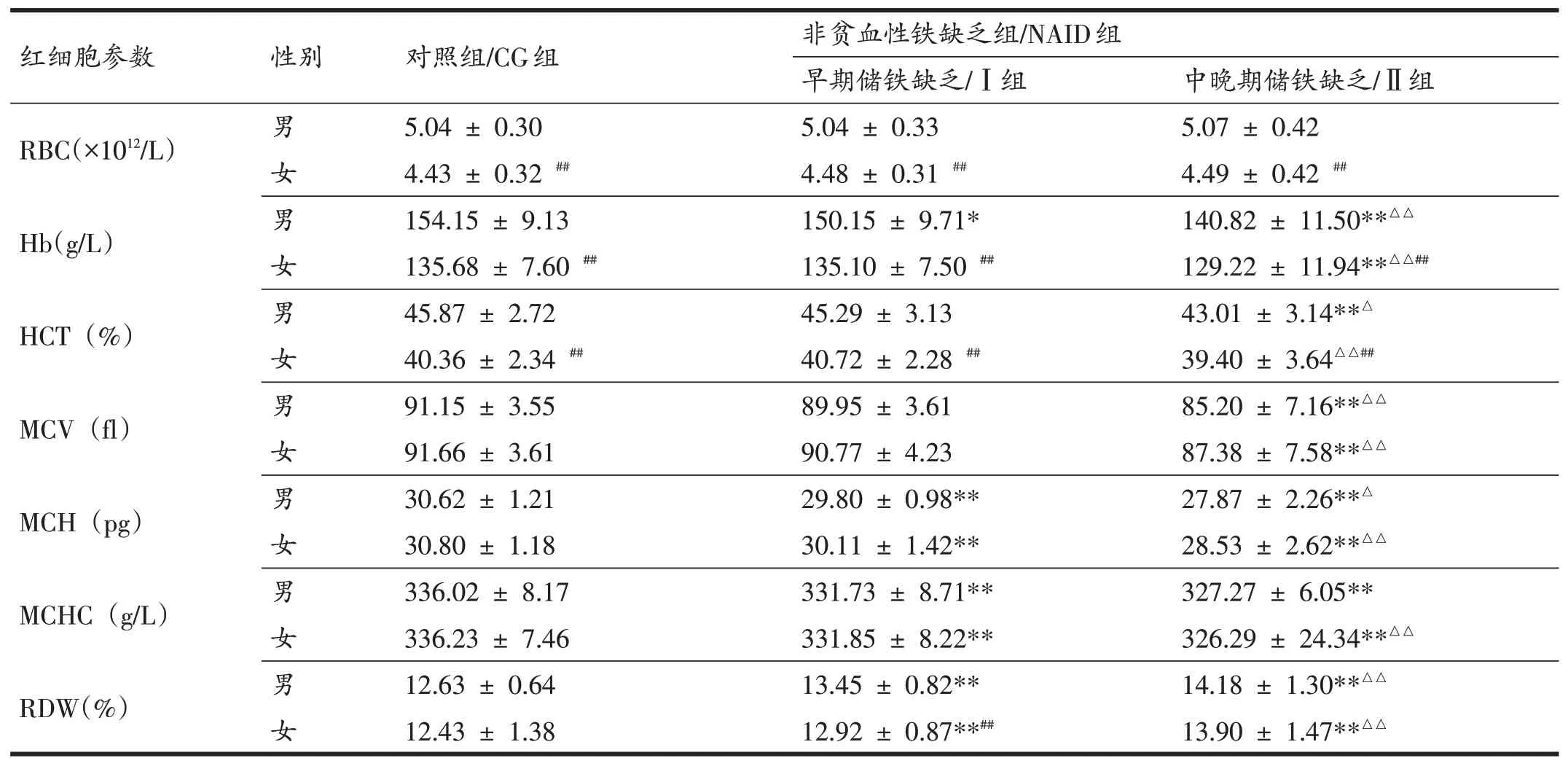
表3 男女运动员不同组间红细胞各参数水平比较
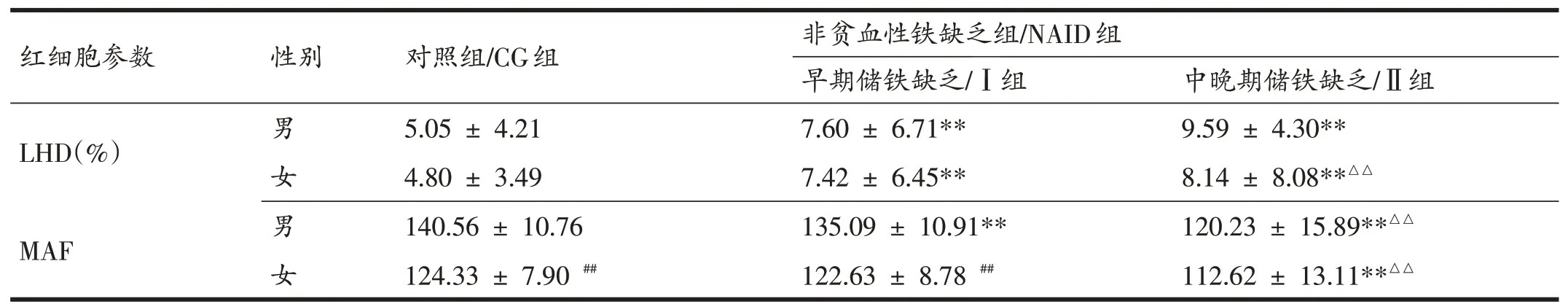
(续表3)
3.2 各项红细胞参数对非贫血性铁缺乏筛查价值的ROC曲线
Ⅰ组男运动员RDW的ROC曲线AUC值大于0.7而小于0.85,其余各红细胞参数均小于0.7;Ⅰ组女运动员红细胞参数ROC曲线AUC值均小于0.7。Ⅱ组男性运动员除RBC外,其余几种红细胞参数ROC曲线AUC值均大于0.7,其中MCH、MAF的AUC值大于0.85;Ⅱ组女性运动员除RBC、Hb、HCT外,其余几种红细胞参数ROC曲线AUC值均大于0.7,其中MCH的AUC值大于0.85(表4)。
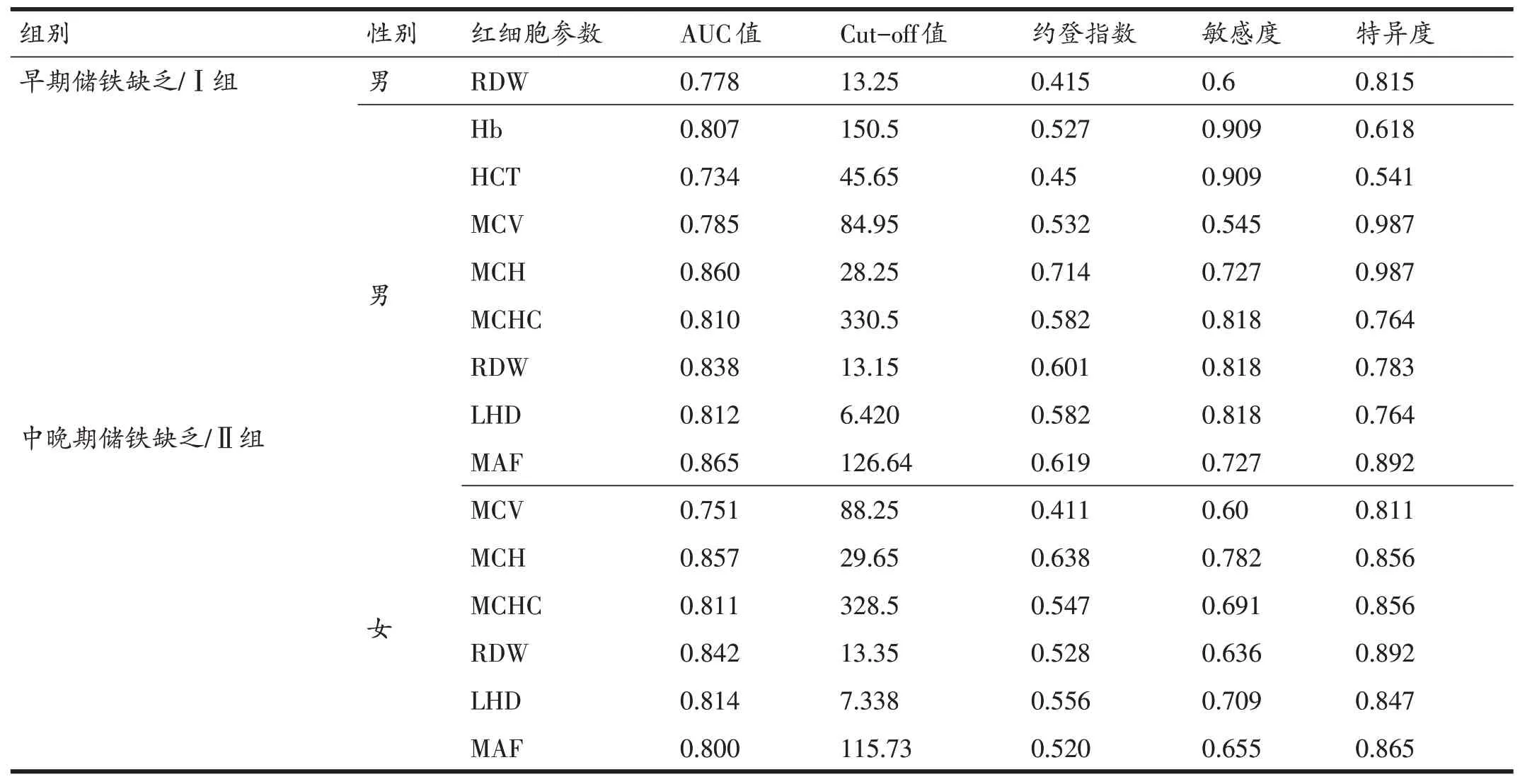
表4 红细胞参数对于评估男、女运动员非贫血性铁缺乏的ROC曲线(AUC值>0.7)
3.3 Logistic回归分析模型及联合变量的ROC曲线
二元Logistic回归分析逐步回归筛选RDW、MCH作为男性运动员Ⅰ组联合变量,构建回归分析模型:Logistic(PRDW+MCH,Ⅰ男)=-9.713+1.621×RDW-0.422×MCH;筛选LHD、MCH作为女性运动员Ⅰ组联合变量,构建回归分析模型:Logistic(PLHD+MCH,Ⅰ女)=8.539+0.121×LHD-0.295×MCH;筛选RDW、MCH作为男性运动员Ⅱ组联合变量,构建回归分析模型:Logistic(PRDW+MCH,Ⅱ男)=7.364+1.328×RDW-0.932×MCH;筛选RDW、MCH作为女性运动员Ⅱ组联合变量,构建回归分析模型:Logistic(PRDW+MCH,Ⅱ女)=9.26+1.489×RDW-0.984×MCH(表5)。以得到的联合预测概率值绘制ROC曲线(表6),由结果可见:Ⅰ组男性运动员PRDW+MCH的AUC值为0.803,高于RDW单独诊断的AUC值;Ⅰ组女性运动员PLHD+MCH的AUC值小于0.7,联合诊断价值不高;Ⅱ组男性运动员PRDW+MCH的AUC值为0.855,与MCH、MAF单独诊断的AUC值相比并无增加;Ⅱ组女运动员PRDW+MCH的AUC值为0.902,高于MCH单独诊断的AUC值。
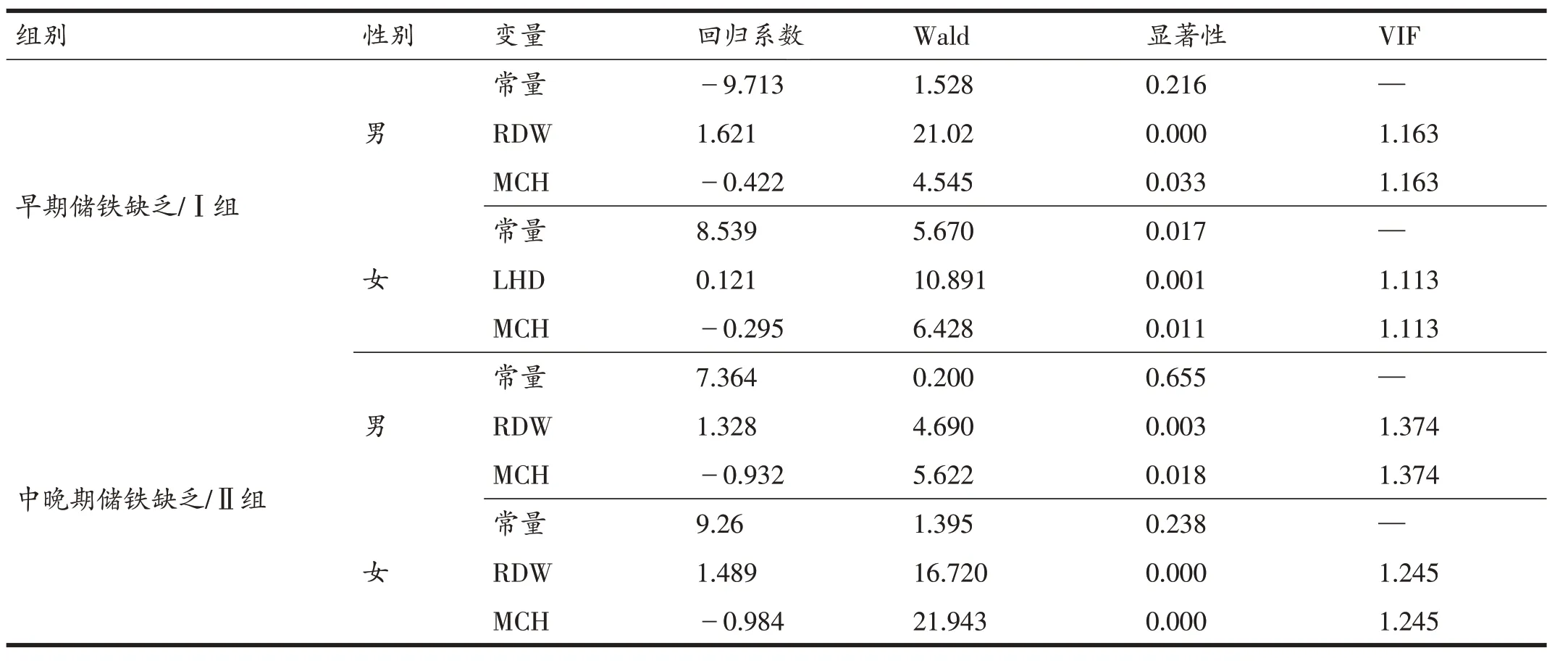
表5 Logistic回归分析模型
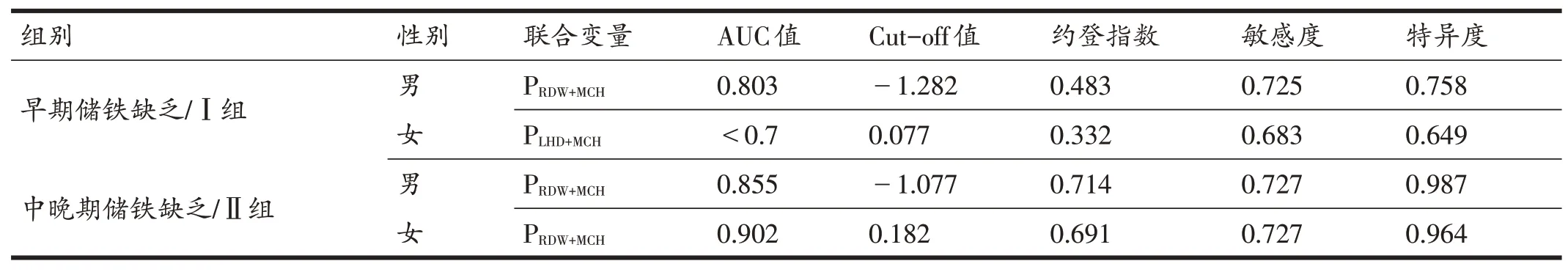
表6 红细胞联合变量ROC曲线
3.4 单一红细胞参数诊断与多参数联合诊断准确性、一致性的检验
利用VS集将红细胞多参数联合诊断与单一红细胞参数诊断(Ⅰ组AUC>0.7;Ⅱ组AUC>0.85)的准确性、差异性、一致性进行检验(表7)。与TS集(表4、表6)相比,无论单一红细胞参数诊断还是多参数联合诊断,敏感度、特异度差异均小于0.2;Ⅰ组男性运动员RDW+MCH联合诊断与RDW诊断相比,两种方法准确度均在0.8以上(准确度:0.818),诊断结果与实测结果均无显著差异(P>0.05),一致性均为中等(Kappa值:RDW+MCH联合诊断为0.551,RDW诊断为0.457);Ⅱ组男性运动员RDW+MCH联合诊断与MAF、MCH诊断相比,两种方法诊断结果与实测结果均无显著差异(P>0.05),RDW+MCH联合诊断准确度、一致性均有所提高,其诊断准确度达到0.982,一致性为完全一致(Kappa值:0.848);Ⅱ组女性运动员RDW+MCH联合诊断与MCH单独诊断相比,两种方法诊断结果与实测结果均无显著差异(P>0.05),RDW+MCH联合诊断准确度、一致性均有所提高,其诊断准确度达到0.927,一致性为完全一致(Kappa值:0.830)。
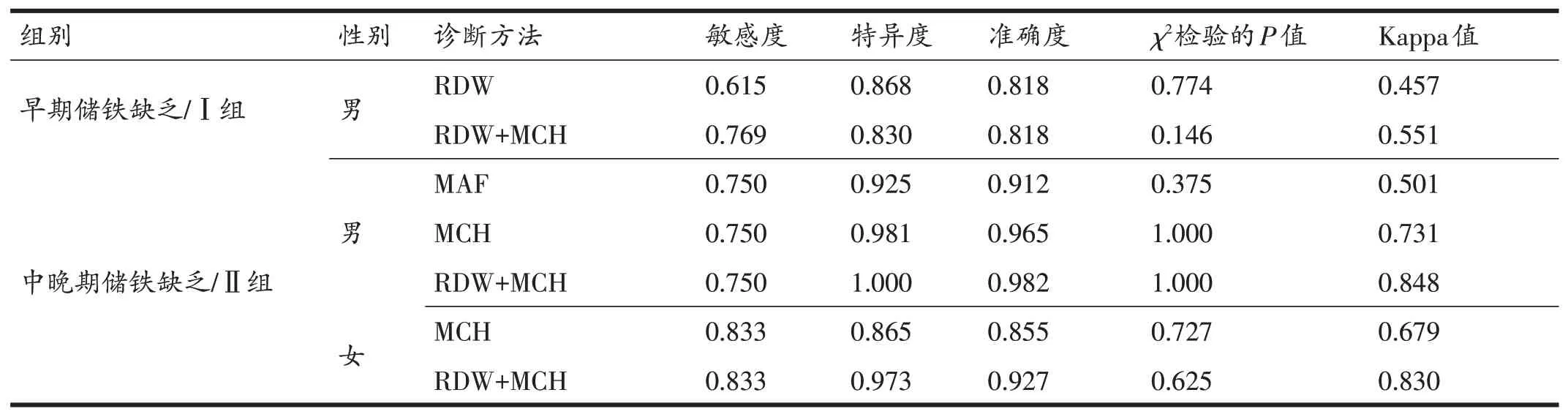
表7 不同诊断方法准确性、一致性的检验
3.5 单一红细胞参数、联合预测概率值与SF的相关性分析
将单一红细胞参数(Ⅰ组AUC>0.7;Ⅱ组AUC>0.85)、联合预测概率值与SF进行相关性分析(表8),结果显示:Ⅰ组男性运动员RDW以及PRDW+MCH均与SF负相关,相关系数r绝对值均小于0.5;Ⅱ组男性运动员MCH与SF正相关,PRDW+MCH与SF负相关,相关系数r绝对值均小于0.4,MAF不具有相关性;Ⅱ组女性运动员MCH、PRDW+MCH与SF均不具有相关性。
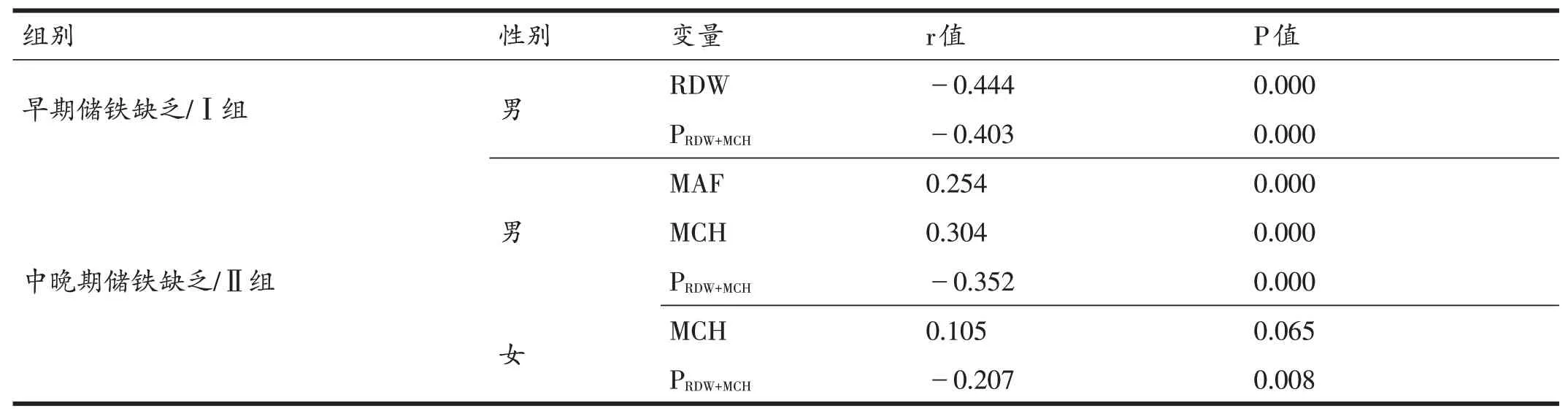
表8 单一红细胞参数、联合预测概率值与SF的相关性分析
4 分析与讨论
简单的缺铁性贫血通常可通过红细胞参数和生化指标(包括血清铁蛋白、血清铁和转铁蛋白饱和度等)与铁平衡之间的负相关来识别[17,18]。而对于发展成缺铁性贫血前铁储备缺乏的鉴别,目前红细胞参数在实际临床应用方面并不广泛。本文重点分析了传统红细胞参数及经过数学模型转换的新参数LHD、MAF等单独诊断及联合诊断对我国高水平男、女运动员非贫血性铁缺乏筛查的价值。
4.1 非贫血性铁缺乏的诊断标准
《现代临床营养学》(第二版)[19]将SF<12 ng/mL作为实验室诊断铁缺乏的标准,但有研究认为诊断铁缺乏的标准可适当提高至SF<30 ng/mL为机体储存铁减少[20],Philip等[21]研究老年人的患病率和相关死亡率,将非贫血性缺铁人群的血清铁蛋白定义为小于30 ng/mL。考虑运动员特殊性,Nabhan等[22]对1085名精英运动员铁状态分析以及Tan等[23]评价10名精英足球运动员训练期间溶血反应时,将SF<35 ng/mL作为储铁缺乏的临界值,而铁蛋白浓度低于12 ng/mL被认为是铁缺乏的高度特征,机体已极有可能发展为缺铁性贫血[15,24]。本研究综合参考上述文献并以《Clinical Sports Nutrition》(第五版)[15]铁状况评价标准为依据,在Hb>115 g/L基础上,将SF<35 ng/mL定义为非贫血性铁缺乏早期阶段,SF<12 ng/mL定义为非贫血性铁缺乏中晚期阶段。
4.2 单一红细胞参数对运动员非贫血性铁缺乏的诊断价值
应用单一红细胞参数ROC曲线鉴别运动员非贫血性铁缺乏(表4),可以发现,在非贫血性铁缺乏早期,即体内铁储备开始减少阶段,利用单一红细胞参数筛查女性高水平运动员铁缺乏的价值并不理想(AUC<0.7),而对于男性运动员,只有RDW的AUC值达到0.7以上(AUC=0.778),提示与其他红细胞参数相比,RDW的筛查价值在男性运动员非贫血性铁缺乏早期较为明显。RDW是定量反映红细胞体积异质性的参数,Sultana等[25]研究表明RDW可用于无其他并发症的缺铁性贫血早期筛查,国内也有研究证明RDW可以作为粗略判断有无潜在缺铁的检测指标[26]。值得注意的是,RDW的ROC曲线灵敏度较低(0.6),特异度较高(0.815),即应用RDW筛查男性运动员早期缺铁误诊率低但漏诊率却较高。
随着非贫血性铁缺乏发展至中晚期,此时ROC曲线结果(表4)表明,无论男、女运动员,很多红细胞参数ROC曲线AUC值都大于0.7,其中男性运动员MCH、MAF以及女性运动员MCH的AUC值超过0.85,有较高诊断价值。MCH、MCV和MCHC统称为红细胞平均指数,亦称红细胞参数平均值,其数值变化与机体储铁含量密切相关[27]。其中,MCH的含量反映了红细胞整个生命周期(即120天)中骨髓铁的可用性。Karlsson通过ROC曲线分析确定老年贫血患者筛查铁缺乏最优指标时发现,MCH的AUC值仅次于铁蛋白和可溶性转铁蛋白受体[28]。本研究结果与上述研究结论相一致,对于我国高水平运动员,在体内铁储含量持续下降但尚未发生缺铁性贫血前,MCH可以作为男女运动员非贫血性铁缺乏筛查的灵敏指标,MCHC和MCV次之。
小红细胞贫血因子(MAF)和低血红蛋白密度(LHD)是近些年来提出的新型红细胞参数,在国外已被报道可用于某些特定病理条件下铁缺乏的早期识别[29]。由本研究结果可知,MAF对于男性运动员末期非贫血性铁缺乏鉴别具有明显的优势。Martinovic等[14]通过MAF对142名(68名男性,74名女性)运动员早期铁缺乏进行筛查,认为Cut-off值在114时MAF特异性和灵敏度较理想。本研究通过ROC曲线分析得出男性运动员MAF的Cut-off值为126.64。分析Cut-off值升高原因,可能由于本研究将男、女运动员分组统计导致。在女性运动员在早期储铁缺乏阶段,MAF值明显低于男性运动员(P<0.01,表3),Martinovic等在ROC分析过程中并未将男、女运动员分组,而本研究则将男、女运动员分组统计分析,使得男性运动员MAF的Cut-off值有所升高。
LHD由MCHC通过公式计算而来,有研究[30-32]表明LHD对缺铁性贫血筛查的敏感度比MCHC有大幅度提高,可用作炎症性贫血、肿瘤性贫血患者等特定人群铁缺乏筛查指标。但在本研究中ROC曲线分析结果(表4)显示,无论男、女运动员LHD与MCHC相比AUC值、敏感度都没有大幅度提高。这可能与人群差异有关,本研究的人群为高水平运动员,与普通人及特定疾病人群相比血液红细胞形态存在一定差异。同时,也考虑与研究人群铁缺乏程度不同有关,本研究针对的是非贫血性铁缺乏人群,贫血尚未发生,而其他报道针对的往往是缺铁性贫血人群,由于缺铁严重程度提高,LHD敏感度也有可能发生变化。建议在今后的研究中,可以进一步分析运动员在缺铁性贫血阶段LHD的预测价值。
4.3 红细胞多参数联合对运动员非贫血性铁缺乏的诊断价值
为明确红细胞多参数联合诊断是否可以进一步提高对运动员非贫血性铁缺乏的筛查价值,本研究通过构建Logistic回归分析模型方法,比较了联合预测概率值与单一红细胞参数的ROC曲线。由表4、表6可见,在非贫血性铁缺乏早期,无论采取多参数联合诊断还是单一红细胞参数诊断对于女性运动员均意义不大(AUC<0.7)。而对于男性运动员,RDW+MCH联合诊断与RDW单独诊断AUC值均在0.85以下,验证表明两种方法准确度相同(表7),但RDW单独诊断虽然特异度(0.815)较高,可敏感度(0.600)偏低,联合诊断在一定程度上优化了敏感度(0.725),提高了阳性患者的检出率。随着铁缺乏程度进一步增加,到了非贫血性铁缺乏中晚期,男性运动员采用RDW+MCH联合诊断与MCH、MAF单独诊断AUC值均在0.85以上,验证结果表明联合诊断整体准确度、一致性略高于单独诊断(表7)。对于女性运动员,在非贫血性铁缺乏中晚期,采用RDW+MCH联合诊断AUC值高于MCH单独诊断,且验证结果表明多参数联合诊断的准确度、一致性均优于MCH单独诊断(表7)。因此,在临床应用中可以采取RDW+MCH联合诊断的方法对男性运动员早期非贫血性铁缺乏及男女性运动员中晚期非贫血性铁缺乏进行筛查。需要说明的是,本研究结果显示,对于女性运动员早期的非贫血性铁缺乏,利用红细胞参数筛查意义不大,只有到了中晚期阶段才具有较高的筛查价值。有资料表明,约11%的男性运动员和35%的女性运动员有早期铁缺乏问题[33,34],而对于中晚期的非贫血性铁缺乏,女性运动员比例仍可高达24~47%[35],可见红细胞参数对于女性中晚期非贫血性缺铁的筛查同样具有一定的应用价值。
虽然红细胞联合参数RDW+MCH联合诊断可以对运动员非贫血性铁缺乏进行筛查,但它们并不能替代铁代谢指标用于临床铁缺乏的最终判定。由单一红细胞参数及联合预测概率值与SF的相关性分析结果(表8)来看,男、女运动员无论单一红细胞参数还是联合预测概率值,与铁蛋白在非贫血性铁缺乏两个阶段相关性均较低或不具有相关性。这表明红细胞参数及参数联合虽然可用作非贫血性铁缺乏的辅助性筛查手段,但当提示机体铁缺乏时,仍需进一步通过铁代谢指标的检测进行确诊。另外,MCH的降低还可见于地中海贫血、慢性病贫血、环形铁粒幼细胞性贫血、铅中毒等[36],RDW增高可见于叶酸与维生素B12缺乏性贫血、镰状细胞贫血、其它血红蛋白疾病以及骨髓纤维化与骨髓增生异常综合征等[37],这些疾病在运动员中相对少见,且多有贫血和其它相应症状加以区分,临床上可进一步通过基因诊断、血液生化测试等手段加以鉴别。
本研究也有一定的局限性。首先,本研究只将SF作为划分发生缺铁性贫血前机体铁缺乏严重程度的单一指标。我国临床对铁缺乏诊断的金标准是骨髓铁染色,诊断过程需要结合其他铁代谢指标。SF为急性期蛋白,在感染、炎症、结缔组织病时会升高[38],从而掩盖铁缺乏的状况。本研究仅以SF作为铁缺乏的诊断指标,有可能漏掉部分铁缺乏运动员。其次,本研究样本在采集过程中,对年龄、采样时间、空腹状态、与训练日间隔时长有所控制,但是无法保证运动员的水合状态以及采样之前运动水平的一致性,可能会对运动员的铁状态评估造成一定影响[39]。最后,本研究在对男性运动员非贫血性铁缺乏特别是中晚期铁缺乏分析时,存在样本数量较少的问题,较少的样本量可能会影响分析结果的准确性。这主要是因为近些年来运动员中男性发生非贫血性缺铁比例远小于女性,在今后的研究中,我们可结合其他铁代谢指标来综合判断运动员铁储备情况,并扩大样本量进一步验证不同红细胞参数对铁缺乏的预测价值。
5 结论
(1)采取单一红细胞参数进行诊断,RDW可作为男性运动员早期非贫血性铁缺乏辅助性筛查指标,MCH、MAF可作为男性运动员中晚期非贫血性铁缺乏的辅助性筛查指标,MCH可作为女运动员中晚期非贫血性铁缺乏的辅助性筛查指标。
(2)根据已构建的多参数联合诊断模型Logistic(PRDW+MCH,Ⅰ组男)=-9.713+1.621×RDW-0.422×MCH;Logistic(PRDW+MCH,Ⅱ组男)=7.364+1.328×RDW-0.932×MCH;Logistic(PRDW+MCH,Ⅱ组女)=9.26+1.489×RDW-0.984×MCH进行诊断,比单一红细胞参数更能提高对男性运动员早期非贫血性铁缺乏及男、女性运动员中晚期非贫血性铁缺乏筛查的准确性。
6 建议
从成本效益的角度来看,监测红细胞参数成本低、易操作,在筛选运动员缺铁方面的应用是合理的,对促进运动员缺铁性贫血的尽早发现具有积极作用。但如果需要确诊运动员是否缺铁,应该进行一系列更为完整的铁代谢测试。

