新生儿化脓性脑膜炎的临床特点、病原菌分布及预后影响因素分析
任荣,白亚飞,罗少龙
宝鸡市妇幼保健院新生儿科,陕西 宝鸡 721000
新生儿化脓性脑膜炎是由于细菌感染后转移至脑组织中引起,早期临床表现隐匿,不易被察觉,但病情进展迅速,且并发症较多[1]。因此若早期未能及时识别相关危险因素并尽早防治,可能使患儿出现神经系统后遗症,不利于患儿预后,甚至导致新生儿死亡[2]。相关研究显示,新生儿化脓性脑膜炎的神经系统后遗症发生率可达50%[3],而引起感染的病原菌种类各异,因此,临床需充分了解病原菌类型,采取针对性有效抗菌治疗,从而降低患儿病死率及致残率[4]。但目前国内外对于新生儿化脓性脑膜炎预后的影响因素未作统一论述[5]。基于此,本研究将分析新生儿化脓性脑膜炎的临床特点、病原菌分布,并探讨其预后影响因素,现报道如下:
1 资料与方法
1.1 一般资料 回顾性分析2016年1月至2020年1月宝鸡市妇幼保健院诊治的90例新生儿化脓性脑膜炎的临床资料。新生儿化脓性脑膜炎诊断标准[6]:有发热、头痛、呕吐等临床表现,结合脑脊液检查结果可确诊。纳入标准:(1)符合以上诊断标准;(2)脑脊液病原菌培养为阳性;(3)病例资料完整。排除标准:(1)伴颅内出血、胆红素脑病者;(2)伴先天性遗传代谢疾患者;(3)脑脊液标本可能被污染的病例。90例患儿中男婴47例,女婴43例;年龄8~29 d,平均(18.47±5.32)d,出生体质量2.5~4.5 kg,平均(3.57±0.46)kg;自然分娩37例,剖宫产分娩53例。本研究经医院伦理委员会批准(批准号:LLBJFY2022017)。
1.2 研究方法 (1)收集资料:主要包括患儿一般信息、临床症状(少动、肌张力、发热等)、病原菌类型、腰椎穿刺的脑脊液化验结果、预后情况。脑脊液化验指标:白细胞、脑脊液总蛋白含量、脑脊液糖浓度、超氧化物歧化酶(SOD)、丙二醛(MDA)浓度。(2)预后评判标准[7]:随访1年,由专业人员依据0~3岁小儿Gesell发育量表,完成发育商(DQ)进行评估预后情况,DQ包括大运动、适应能力、精细动作、言语行为、认知-情感能力等5个区域共63项内容,DQ=(发育月龄/生活月龄)×100,DQ≥86分说明一般发育正常,75~85分说明一般发育轻微异常,DQ<75分说明一般发育明显异常。将DQ≥75患儿分作为预后良好组,将DQ<75分患儿作为预后不良组。
1.3 统计学方法 应用SPSS19.0软件分析数据。经方差齐性检验,计量资料符合正态分布,以均数±标准差(±s)表示,组间比较采用独立样本t检验;计数资料比较采用χ2检验;采用多元Logistic回归分析法分析化脓性脑膜炎患儿预后影响因素。以P<0.05为差异有统计学意义。
2 结果
2.1 预后情况 90例新生儿均完成随访,无死亡病例。其中74例预后良好,16例预后不良。
2.2 两组患儿的临床表现比较 预后不良组患儿少动、前囟张力增高者分别占62.50%、50.00%,明显高于预后良好组的22.97%、21.62%,差异均有统计学意义(P<0.05),而其他指标比较差异均无统计学意义(P>0.05),见表1。
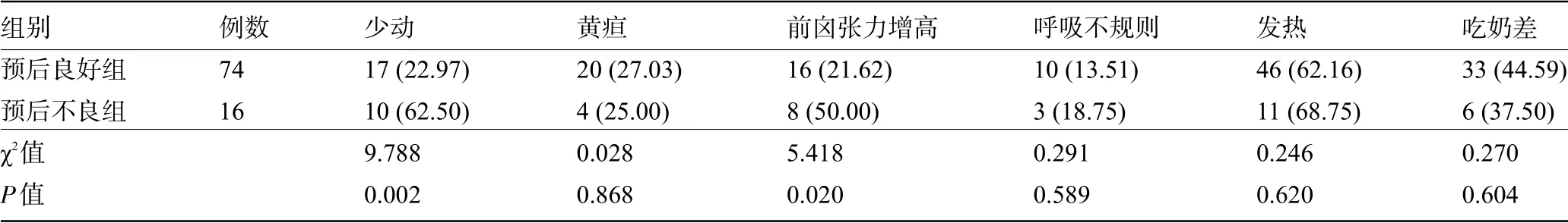
表1 两组患儿的临床表现比较[例(%)]
2.3 两组患儿的实验室检查结果比较 预后不良组患儿的脑脊液总蛋白含量、白细胞水平、MDA浓度明显高于预后良好组,脑脊液糖浓度明显低于预后良好组,差异均具有统计学意义(P<0.05),见表2。
表2 两组患儿的实验室检查结果比较(±s)

表2 两组患儿的实验室检查结果比较(±s)
组别预后良好组预后不良组t值P值例数7416脑脊液总蛋白含量(g/L)1.13±0.341.89±0.457.6330.001脑脊液糖浓度(mmol/L)2.03±0.521.36±0.374.8830.001白细胞(×109/L)2.27±0.633.64±0.857.3870.001 SOD(U/mL)29.16±4.5331.24±5.061.6310.106 MDA(μmol/L)6.25±1.948.24±2.563.5060.001
2.4 两组患儿的脑脊液病原菌分布比较 两组患儿的脑脊液病原菌分布比较差异均无统计学意义(P>0.05),见表3。

表3 两组患儿的脑脊液病原菌分布比较[例(%)]
2.5 新生儿化脓性脑膜炎预后影响因素 以预后情况为因变量,预后良好=0,预后不良=1,将单因素分析中具有统计学意义的数据赋值:前囟张力增高=1,无=0;少动=1,活动正常=0。经多元Logistic回归分析结果显示,前囟张力增高、脑脊液总蛋白含量、脑脊液糖浓度、MDA浓度是影响新生儿化脓性脑膜炎预后的独立危险因素(P<0.05),见表4。
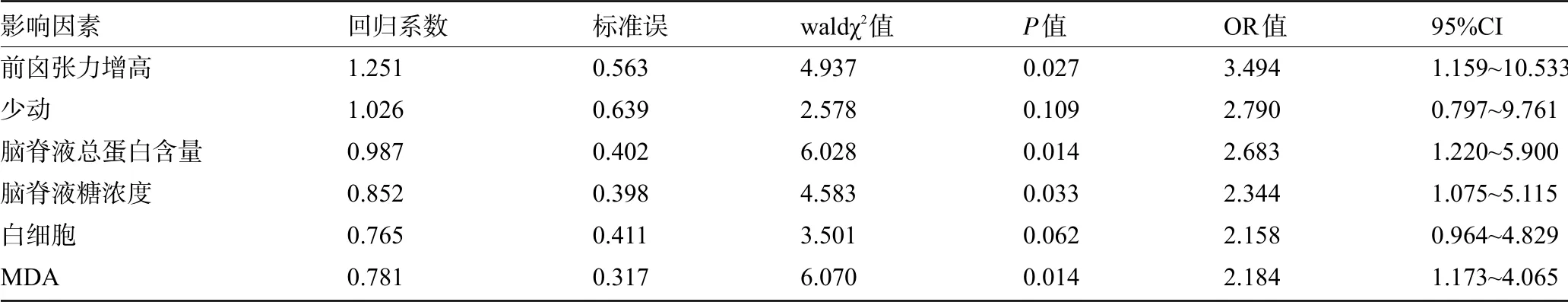
表4 新生儿化脓性脑膜炎预后影响因素的多元Logistic回归分析
3 讨论
新生儿免疫系统未发育完善,血脑屏障保护不足,容易遭受细菌侵袭,引起败血症等感染性疾病,造成中枢神经系统损伤,从而诱发化脓性脑膜炎[8]。该病患儿常伴少动、精神萎靡等全身感染症状及前囟张力增高、呼吸不规则等神经系统表现。本研究显示:预后良好组患儿反应差、前囟张力增高者分别占20.27%、14.86%,明显低于预后不良组的62.50%、37.50%,说明化脓性脑膜炎新生儿出现少动、前囟张力增高等症状可能不利于其预后恢复。考虑原因为新生儿少动提示感染较为严重且前囟张力增高是颅内压增高的早期表现,患儿少动或前囟张力增高等症状越重,持续时间越长,感染风险越大,对神经系统的损害越严重,更加不利于病情恢复。
不同地区、不同时期化脓性脑膜炎病原菌种类不一,近年报道显示我国化脓性脑膜炎致病菌以大肠埃希菌、B族链球菌较常见[9]。由于目前多数患儿行腰穿脑脊液检查前已采取抗生素治疗,因此脑脊液中病原菌检出率较低[10]。若不能针对致病菌选择有效抗菌药物进行治疗,可能延误病情,致使患儿出现听力损伤、脑积水、智力障碍等后遗症,因此充分掌握化脓性脑膜炎致病菌分布特点对改善患儿预后有重要意义[11]。本研究结果显示,预后不良组以大肠埃希菌最常见,占37.50%,其次为阴沟肠杆菌,说明以大肠埃希菌为主的革兰阴性菌感染可增加新生儿化脓性脑膜炎预后不良风险。考虑原因为:大肠埃希菌在人体内分布广泛,新生儿易通过胎盘引起血源性感染,且抗生素的过度使用可能致使革兰阴性菌产生耐药性,感染率呈明显上升趋势[12]。此外,新生儿感染致病菌后,体内可诱发炎症机制,导致大量炎症因子产生,侵袭脑组织血管内皮细胞,增加血脑屏障通透性,引起脑脊液脓性改变,提高了并发症的发生风险,影响患儿预后[13]。
本研究结果显示,预后不良组患儿脑脊液总蛋白含量、白细胞水平、MDA浓度均高于预后良好组,脑脊液糖浓度低于预后良好组,说明高水平的脑脊液总蛋白含量、白细胞水平、MDA浓度及低水平的脑脊液糖浓度不利于患儿预后。分析原因可能为:MDA是脂质过氧化的代谢物之一,而SOD作为一种酶类自由基清除物质,可清除超氧阴离子从而阻止MDA产生[14]。新生儿化脓性脑膜炎早期MDA水平升高,SOD水平也代偿性升高,说明患儿脑膜发生氧化应激反应,脑组织损伤严重[15]。脑脊液总蛋白含量增高提示血脑屏障破坏、通透性增高,血液中大量蛋白质及炎症细胞进入脑脊液循环,可导致脑脊液循环、代谢紊乱,引起硬膜下积液等严重并发症[16]。李承燕等[17]研究表明,大肠埃希菌感染引起的新生儿化脓性脑膜炎患儿,其脑脊液糖水平明显下降,脑脊液总蛋白、白细胞总数及MDA值明显上升时可能增加预后不良的发生风险。
本研究结果还显示,前囟张力增高、脑脊液总蛋白含量、MDA浓度是影响新生儿化脓性脑膜炎预后的独立危险因素,考虑原因为:前囟张力增高提示神经系统损伤较严重,可引起语言、智力、运动功能障碍。脑脊液总蛋白含量高是因细菌感染后导致血脑屏障通透性进一步增加,血中蛋白质大量进入脑脊液中,引起脑脊液循环严重障碍,大脑损害程度加重,影响患儿预后恢复。MDA浓度高说明脑脊液中氧化应激反应严重,产生较多自由基损伤脑组织,也表明脑组织损伤程度较重,不利于患儿神经系统功能发育,影响患儿正常肢体及语言功能。
综上所述,少动、前囟张力增高等症状不利于新生儿化脓性脑膜炎预后恢复,致病菌以大肠埃希菌等革兰阴性菌为主,前囟张力增高、脑脊液总蛋白含量、脑脊液糖浓度、MDA浓度是影响新生儿化脓性脑膜炎预后的独立危险因子。临床采取有效措施防治预后不良高危因素,可降低后遗症发生率,但对于新生儿的远期预后情况,还需延长随访年限进一步观察了解。

