胸腺瘤术后肺部感染的危险因素分析与个体化护理
王振荣
中国医科大学肿瘤医院,辽宁省肿瘤医院(辽宁 沈阳 110042)
胸腺瘤在成年人中属于常见的前纵隔原发肿瘤,超过95%的患者发生在前纵隔,少部分发生在颈部、后纵隔、肺门以及其他的部位。以40~50岁的中年患者最为常见[1]。胸腺瘤被认为是低度恶性肿瘤,现在常用的治疗方法为手术治疗,结合放化疗。胸腺瘤术后可能出现肺部感染并导致肌无力危象,产生严重的后果,对其必须加以重视。现总结我院胸外科2019年6月-2021年8月共168例胸腺瘤手术患者的临床资料,探讨术后发生肺部感染的危险因素及个体化护理经验,报道如下。
1 对象和方法
1.1研究对象 2019年6月-2021年8月,我院胸外科共完成胸腺瘤手术168例,所有患者均通过病理组织学检查确诊为胸腺瘤。全组男108例,女60例,年龄40~81岁,平均53.2岁;60岁以上76例,占45.24%。术前常规检查血尿常规、肝肾功能、血糖、离子、心电图、测定肺功能、心电图。采用传统的胸骨正中劈开手术55例,胸腔镜下切除胸腺瘤手术113例。入组标准:所有患者均施行手术治疗,术后病理证实为胸腺瘤;术前经检查无肺部感染征象;有完整的临床资料,如全面体格检查、实验室检查、影像学检查、手术记录、病理诊断等。排除标准:术前检查发现合并有肺部感染或其他感染性疾病者;术前经验性使用过抗生素者;既往进行过胸腺瘤手术者。本研究获得医院伦理委员会同意。
1.2肺部感染诊断标准根据《医院感染诊断标准》:患者入院后手术前无感染征象;临床诊断标准:患者出现咳嗽咳痰,听诊肺部出现湿啰音,体温>38℃,血液白细胞或中性粒细胞比例升高,X线或CT检查发现肺部有炎性改变;病原学诊断标准:连续两次痰培养阳性均发现相同细菌或病原微生物[2]。
1.3数据处理 用IBM-SPSS 19.0软件进行数据统计分析,计数资料采用χ2检验。将有统计学意义的单因素分析结果纳入多因素分析,采用logistic回归分析法筛选出影响胸腺瘤术后肺部感染发生的有关危险因素,以P<0.05为差异具有统计学意义。
2 结 果
2.1胸腺瘤术后发生肺部感染情况 本组168例胸腺瘤患者均完成切除手术,无围手术期死亡病例。168例胸腺瘤术后患者中,56例发生肺部感染,占33.33%。
2.2胸腺瘤术后肺部感染发生相关因素 肺部感染组患者56例,未感染组患者共112例。年龄(≥60岁)、吸烟史、糖尿病史、术前重症肌无力史、术前肺功能检查FEV1/FVC<70%、手术方式、术后血气低血氧分压等因素与胸腺瘤术后肺部感染的发生率有统计学差异(P<0.05),但是性别、术前合并高血压史、冠心病史、手术时间、手术出血量、Masaoka分期等因素对胸腺瘤术后肺部感染的发生率无统计学差异(P>0.05),提示高龄、吸烟史、糖尿病史、术前重症肌无力史、术前肺功能检查FEV1/FVC<70%、手术方式、术后血气低血氧分压是胸腺瘤患者手术后并发肺部感染的危险因素,见表1。
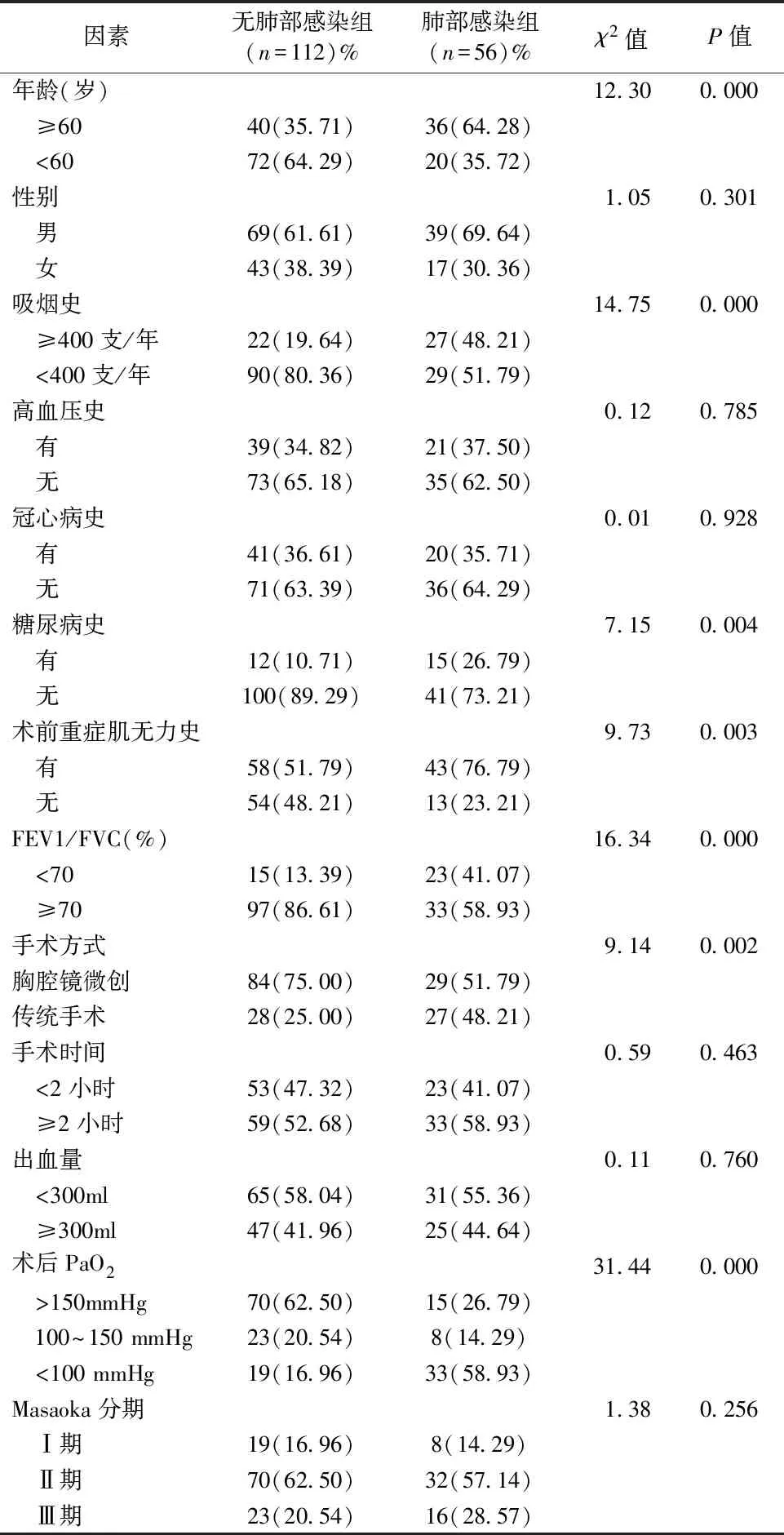
表1 胸腺瘤患者术后肺部感染相关因素分析[例(%)]
2.3胸腺瘤术后发生肺部感染的多因素分析 对分析结果有意义的单因素指标进行多因素Logistic回归分析,结果见表2。经多因素分析,年龄≥60岁、吸烟史(≥400支/年)、糖尿病史、术前重症肌无力史、术前FEV1/FVC(%)<70、手术方式及术后血气低血氧分压与胸腺瘤术后发生肺部感染相关(P<0.05),且均为危险因素(OR>1)。再次证明以上因素是胸腺瘤术后发生肺部感染的危险因素。

表2 胸腺瘤术后肺部感染多因素logistic分析
2.4两组患者术后并发症比较 肺部感染组较非肺部感染组患者术后住院时间明显延长,重症肌无力危象发生率明显增高,差异有统计学意义(P<0.05)。虽然两组患者术后心律失常和术后血压升高的差异不具有统计学意义,但肺部感染组患者发生率均高于无肺部感染组患者,见表3。

表3 两组患者术后并发症比较结果[例(%)]
2.5在本统计结果基础上进行胸腺瘤术后肺部感染患者的个体化护理。
2.5.1 个体化护理 我们对于年龄≥60岁、吸烟史(≥400支/年)、糖尿病史、术前重症肌无力史、术前FEV1/FVC(%)<70的患者强调术前严格戒烟,术前积极加强心肺功能的锻炼,让患者进行登楼梯锻炼,进行渐进式呼吸功能锻炼,如吹气球、腹式呼吸、缩唇呼吸等练习。使用训练器进行呼吸功能锻炼:指导患者咬住训练器后缓慢吐气和吸气,吸气时尽最大程度地促使小球上升,达到最高点时屏气3s,然后放开咬嘴呼气,3次/d,20min/次。术前注意监测血糖,使血糖保持平稳,术前空腹血糖控制在11.1mmol/L以下,6~8mmol/L左右最佳[3]。术前加强营养,给予高热量、高蛋白、高维生素、富含钾和钙的软食或半流质来改善机体营养状态,纠正营养不良,保持水电解质平衡。对于采用传统手术方式及术后血气低血氧分压的患者给予特别关注,做好发生肺部感染的思想准备,加强肺部病情监测,一旦发现肺部感染的症状随时报告医生,根据医嘱进行相应的治疗和护理。
2.5.2 密切观察生命体征变化,及时处理。 所有患者均给予持续心电、血压、血氧饱和度等监护。密切观察患者是否有咳嗽、咳痰、发热等表现,如果出现异常及时报告医生,给予正确处理。进行痰培养和药敏试验,在药敏试验结果回报前,可根据经验进行用药。在结果回报后,选用针对性的、合理、敏感的抗生素。
2.5.3 加强呼吸道管理 保持呼吸道通畅,对手术后喉部分泌物增多者,及时彻底清除患者口咽部及呼吸道分泌物。给予高流量吸氧,维持血氧饱和度在95%以上。鼓励患者克服疼痛进行有效的咳嗽,尽量将痰咳干净,4~6次/d。痰液粘稠不易咳出者采用雾化吸入,以稀化痰液、湿润气道、解除支气管痉挛,使气道通畅,改善通气功能。4次/d,每次15~20min。注意观察患者有无胸闷、憋气和恶心等症状,若患者出现这些症状,可暂停10min后再继续。咳嗽无力者可于吸气末指压胸骨切迹上窝气管刺激咳嗽、咳痰,鼻导管吸痰。如果以上方法仍无法将痰液清除可行纤支镜吸痰。
2.5.4 加强重症肌无力危象护理 控制患者的肌无力的常用药物为抗胆碱醋酶以及免疫抑制剂,严禁服用组织神经肌肉传导的药物。注意控制剂量,并监测不良反应,对有肌无力危象的患者剂量减半[4]。指导患者进行排痰,尽量让患者取半卧位或者坐位,轻轻拍打患者背部,使得痰液松动易于排出。患者术后需呼吸机辅助呼吸时,要加强呼吸道湿化,保证在无菌环境下进行吸痰,防止感染。
2.5.5 心理护理 胸腺瘤术后症状有时不能立即缓解,甚至加重,患者可表现为恐惧、对治疗失去信心等负面情绪。应及时疏导患者的心理压力,讲清发生的原因,通过列举成功案例,帮助患者树立信心,消除负面情绪,提高治疗和护理的依从性。经过以上的治疗和护理,所有感染患者均治愈。
3 讨论
胸腺瘤是成年人最常见的前纵隔原发肿瘤,患者常合并重症肌无力。现在常用的治疗方法为手术治疗。肺部感染是胸腺瘤术后一种较常见的并发症,可引起抗体产生数量增加,导致有效的乙酞胆碱受体减少,有可能导致和加重肌无力危象。重视胸腺瘤术后发生肺部感染的原因,提前采取干预措施减少肺部感染的发生十分必要。我们对胸腺瘤术后发生肺部感染的危险因素进行了统计和分析。
在本研究中,胸腺瘤术后肺部感染的发生与年龄(≥60岁)、吸烟史、糖尿病史、术前重症肌无力史、术前肺功能检查FEV1/FVC<70%、手术方式、术后血气低血氧分压等因素密切相关(P<0.05),且均为危险因素(OR>1)。与性别、术前合并高血压史、冠心病史、手术时间、手术出血量、Masaoka分期等因素不相关。肺部感染组与非肺部感染组相比,在心律失常发生率、术后血压升高等方面增加不明显,但是在住院时间延长,重症肌无力危象发生率增加方面差异有统计学意义(P<0.05)。
有文献报道显示年龄>60岁的患者术后肺部感染率升高[5],与我们的结果一致。随着年龄的增长,人体组织及器官老化。肺组织萎缩变小使得肺内残气量增多,肺泡内毛细血管数量和血流均减少,可导致通气血流比例失调[6]。老年人全身免疫功能低下,气管粘膜上皮纤毛活动降低,清除细菌、病毒等能力下降,使得细菌、病毒等进入下呼吸道快速增长繁殖。老年人咳嗽反射减低,也是发生肺部感染的原因[7]。同时老年人多合并肺动脉硬化、内膜上皮纤维化、炎症吸收延迟等,使咳嗽无力、排痰不畅,尤其是合并慢性阻塞性肺疾病的老年患者,围手术期更易发生肺部感染[8]。因此在围手术期需要给予老年患者呼吸功能的锻炼。通过呼吸功能的锻炼能够改善患者的肺功能,腹式呼吸锻炼能够增加肺内容量[9]。
吸烟可引起肺部感染发生率升高,随着吸烟量的增大和吸烟时间的延长,患者出现肺部感染的几率也随之增加[10]。长期吸烟可刺激粘膜下腺体增生、分泌物增多及排除障碍,导致肺部感染[11]。吸烟还能促使炎性因子释放,引发气道炎性反应[12]。长期吸烟会损害呼吸道粘膜上皮的防御屏障,明显抑制溶菌酶和免疫球蛋白活性,抑制粒细胞和肺泡巨噬细胞的吞噬功能,导致炎症[13-14]。因此,我们术前常规进行戒烟。
肺部是糖尿病患者易发生感染的部位。手术刺激使机体血糖升高,减慢淋巴细胞分裂,抑制中性粒细胞和单核-巨噬细胞系统的功能。减少了抗体产生,NK细胞和CD4+/CD8+清除病原微生物的能力下降,机体免疫功能降低[15]。糖尿病患者糖、蛋白质、脂肪等营养物质代谢出现紊乱,长期处于负氮平衡和营养不良也易发生肺部感染[16]。糖尿病患者的肝脏转换维生素A的能力明显降低,使患者缺乏维生素,呼吸道粘膜过度角化和增生,粘膜细胞分泌功能下降,呼吸道粘膜上皮抵抗能力明显下降,易引起肺部感染[17]。术前我们常规调整好血糖。
对于术前合并肌无力的患者,术前长期应用激素、术后咳嗽无力、大量痰液堵塞气道造成肺不张易引起肺部感染[18]。因此,及时清理患者口咽部及呼吸道分泌物对降低肺部感染的发生具有重要意义[19]。手术刺激机体产生大量的自身抗体,加重肌无力症状,更容易诱发肺部感染。
胸腺瘤的手术治疗包括传统开胸手术和内镜微创手术。传统开胸手术需要劈开胸骨,有切口大、神经肌肉损伤重、出血多、手术耗时长、术后疼痛重、恢复慢等缺点,可增加术后肺部感染的发生率。
术前、后合并中重度肺功能障碍可增加肺部感染的可能性。这类患者主要见于老年、有长期吸烟史或慢性支气管炎的患者,呼吸系统有慢性炎症,有些在术前就合并有慢性阻塞性肺病(COPD)。患者的气管粘膜上皮纤毛活动减弱,清除功能减弱,分泌物排出障碍,阻塞细支气管或肺泡管,使肺部无效腔气量增加,肺内毛细血管床和血流灌注减少,使通气/血流失衡,增加了胸腺瘤术后肺部感染发生的几率[20]。我们通过围手术期的呼吸功能锻炼及细致的呼吸道管理应对这一挑战。
综上所述,本组发生的肺部感染经过及时发现和正确的治疗护理,所有患者全部治愈,获得满意效果。但是肺部感染组患者的住院时间和治疗费用均明显增加,而且重症肌无力危象发生率明显增高,严重威胁患者的生命。尽管结果良好,但是提示我们应该更加关注导致胸腺瘤术后肺部感染危险因素,早期发现并采用相应的个体化的护理措施,使患者获得更好的效果。

