新型冠状病毒奥密克戎流行期间急诊危重患者疾病谱变化
姜家梅, 封启明, 傅一牧, 耿 磊, 杨开超, 段光臣, 黄剑吟, 黄冠东, 吴 蔚
自2021年11月9日南非豪登省首次发现COVID-19奥密克戎(Omicron)突变株B.1.1.529后[1-2],该毒株在全世界迅速蔓延了逾200个国家,给全球公共卫生带来了巨大的威胁。该毒株传染性强,传播系数为10,是迄今为止除麻疹病毒外传染力最强的病毒[3]。2022年3月1日上海市普陀区发现第一例本土奥密克戎感染后,此毒株就在上海社区传播。为了尽快遏制该病毒蔓延,2022年3月28日始上海实行了对浦东及浦西有序的封控管理。
封控管理改变了人们的就医行为,疾病谱也将随之而改变[4]。如何依据新冠流行期间急诊Ⅰ、Ⅱ级患者疾病谱的变化来合理安排医务人员,使得急诊一线人员既能完成防止疫情播散的任务,又能使危重症患者得到及时救治、秉持生命第一的理念成为临床面临的问题[5]。本研究通过分析上海COVID-19奥密克戎流行期间(即2022年3月28日至2022年4月15日)上海市第六人民医院急诊抢救室Ⅰ、Ⅱ级患者的临床信息,与2021年同期相比较,观察Ⅰ、Ⅱ级患者疾病谱的变化,以便为其他医院及时调整急诊资源配置和管理策略,优化并制定应对疫情爆发的急诊危重症救治策略提供参考。
1 资料与方法
1.1研究设计
本研究为单中心回顾性队列研究。入选2022年3月28日至2022年4月15日上海市新冠流行期间入急诊抢救室抢救的Ⅰ、Ⅱ级患者(为新冠流行期)人口统计学、诊断、疾病主要诊断所属系统,并与2021年同期患者(为非新冠流行期)进行比较。本研究通过医院伦理委员会批准,审批编号:2022-KY-063(K)。
根据2018版《急诊预检分诊专家共识》[6],急诊患者可分为Ⅰ级患者(急危患者)、Ⅱ级患者(急重患者)、Ⅲ级患者(急症患者)和Ⅳ级患者(亚急症或非急症患者)。
本研究纳入标准:由急诊预检分诊后进入急诊抢救室进行救治的患者,即急诊Ⅰ、Ⅱ级患者。排除标准:<14岁的患者。
从医疗信息系统中提取以下信息:人口统计学信息(性别、年龄)、临床诊断、患者病史和死亡信息。记录并分析上海市第六人民医院在上海新冠流行期间急诊Ⅰ、Ⅱ级患者总量及疾病系统类别,并与上一年同期比较;按所患疾病不同系统将入组患者进行疾病谱分类:神经系统疾病、心血管系统疾病、消化系统疾病、呼吸系统疾病、内分泌系统疾病、泌尿系疾病、严重创伤、中毒、精神急症、呼吸心跳骤停、其他,观察在新冠流行期间疾病谱的变化。
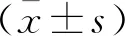
2 结果
本研究共纳入研究时间段内急诊抢救室Ⅰ、Ⅱ级患者231例,平均年龄(67.95±16.97)岁,而2021年同期急诊抢救室Ⅰ、Ⅱ级患者为385例,平均年龄(62.87±19.28)岁,新冠流行期间Ⅰ、Ⅱ级患者年龄明显增高(P=0.021)。
2.1新冠流行期间抢救室Ⅰ、Ⅱ级患者年龄分布 与非新冠流行期比较,新冠流行期患者中<53岁者明显减少(P=0.007),而≥80岁者明显增多(P=0.038)。见表1。
2.2新冠流行期间抢救室Ⅰ、Ⅱ级患者量的变化 新冠流行期间抢救室Ⅰ、Ⅱ级患者数量接近非新冠流行期水平。其中新冠流行期前四天患者有所减少,第五天开始,除了急诊发现新冠患者就诊,因实行消杀而停诊数小时,造成单日就诊量略减少外, 其他时间及平均量均接近非新冠流行期水平。见图1。
2.3新冠流行期间抢救室Ⅰ、Ⅱ级患者占比升高 新冠流行期间急诊Ⅲ、Ⅳ级患者总量明显减少(平均),从非新冠流行期2024例萎缩至新冠流行期995例;而Ⅰ、Ⅱ级患者总量同比无减少,2021年同期385例,新冠流行期231例。与2021年同期比较,上海新冠流行期间Ⅰ、Ⅱ级患者人次占急诊医学科就诊人次比例明显增多(P=0.030)。见表2。
2.4新冠流行期间抢救室Ⅰ、Ⅱ级患者疾病谱发生变化 与非新冠流行期比较,新冠流行期间抢救室消化系统疾病明显增多(P=0.008),主要是上消化道大出血;心跳呼吸骤停患者也明显增多(P=0.036);严重创伤患者明显下降(P<0.001);心血管系统疾病有所增加,但差异无统计学意义(P=0.059)。见表3。
3 讨论
为了尽快遏制COVID-19奥密克戎爆发蔓延,2022年3月28日始上海实行了对浦东及浦西有序的封控管理,而该COVID-19奥密克戎爆发会影响人们的行为方式和身体健康[5],急诊患者的基线特征及就诊特点也随之发生显著的变化[7]。本研究发现,超过80岁的老年人是本次新冠流行期就诊的主要年龄分布人群。有研究显示,年龄大、基础疾病多的老年人心理弹性量表得分明显低于年龄轻、基础疾病少的老年人[8]。因此,在疫情期间需要关爱老年人,引导老年人正确对待疫情,减少恐慌焦虑情绪。
与刘志伟等[9]报道类似,本研究显示,上海市新冠流行期间急诊Ⅲ、Ⅳ级患者总量明显减少,从2021年同期2024例萎缩至新冠流行期995例,说明其中有相当大比例患者并非真正的急诊患者;而Ⅰ、Ⅱ级患者总量同比未减少,仅由于短期消杀而有所波动。穿防护服、戴面屏等防护措施必然增加医护工作难度,减慢各项操作速度,再加上CT室每完成一例患者检查要消杀,减慢了明确诊断速度。因此,三级综合医院在新冠流行期间应该增加抢救室医生、护士人数,优化危重症患者救治流程,比如开放更多的CT室为急诊服务,从而缩短抢救时间。
本研究发现,上海新冠流行期间抢救室Ⅰ、Ⅱ级患者的病种构成比较去年同期差异有统计学意义。3月28日到4月15日期间为冬春季节交替时节,本就是消化性溃疡等疾病的高发时节;新冠疫情流行期间人们大多休息在家,可能较多人熬夜、饮食不规律,且有报道提示焦虑抑郁情绪等心理因素也会通过脑-肠轴作用于胃肠道靶器官[10]。本研究发现,上海新冠流行期间上消化道出血等消化系统疾病较同期明显增多,较多患者黑便超过3天以上才就诊,进一步导致该类患者明显增多;心跳呼吸骤停患者也较同期明显增多。由于新冠流行期间限制了交通、施工,本研究中车祸伤、摔伤及工地上的意外伤害明显减少,与嵇玲等[11]发现类似。疾病谱的变化提示医院应优化调整新冠流行期间的应对策略,加强消化科、心血管内科医疗服务,适当减少骨科、普外科急诊医生,畅通绿色通道,避免诊断、治疗不及时。因此,强化三级医院急诊科的抢救室处置能力,包括人力、协调资源有助于急诊科更好地担当医院疫情防控的“守门人”角色[11]。医院管理需根据新冠流行期间疾病谱疾病种类的变化,调整急诊抢救室功能布局。如王佩婷等[12]建议在疫情管控期间将洗胃室部分用于防疫应急;郑忠骏等[13]建议对于未能明确新冠的危重患者需单独放置于配备负压的抢救单间。而本院在新冠流行期间于医院露天场地搭建简易集装箱作为前置急诊,在第一时间隔离了新冠的传播,减少了院内交叉感染,及时抢救了核酸结果未知的Ⅰ、Ⅱ级患者。
综上所述,上海新冠流行期间急诊抢救室Ⅰ、Ⅱ级患者总量较非流行期变化不大;患者年龄分布及疾病谱发生变化,≥80岁者、消化系统疾病、心跳呼吸骤停明显增多。医院需加强一线急诊抢救室的医护力量,特别是消化科及心血管内科医生,加强具有能应对年龄大、复杂系统疾病的急诊科医护力量。

