床旁超声介入在ECMO血管通路建立中的应用
杨姝瑶 赣州市人民医院超声科 (江西 赣州 341000)
内容提要: 目的:探讨床旁超声介入在ECMO血管通路建立中的应用效果。方法:将本院2018年1月~2020年12月100例ECMO血管通路建立患者,数字表随机法分为两组。对照组只进行常规体表解剖定位建立血管通路,研究组实施床旁超声介入定位建立血管通路。比较两组建立ECMO循环时间、置管过程失血量、住院时间、一次穿刺成功率、并发症发生率,并比较治疗前后血氧饱和度、平均动脉压等指标。结果:研究组建立ECMO循环时间、置管过程失血量、住院时间显著少于对照组,P<0.05。研究组一次穿刺成功率高于对照组,P<0.05。研究组并发症发生率低于对照组,P<0.05。研究组治疗后血氧饱和度、平均动脉压等指标优于对照组,P<0.05。结论:ECMO血管通路建立患者实施床旁超声介入定位建立血管通路效果确切,可提高一次穿刺成功率,减少出血量,缩短循环建立时间和住院时间,改善患者生命体征,减少并发症的发生。
多数危重患者临床主要表现为缺氧、严重呼吸衰竭和心脏衰竭等,当呼吸器的各项指标超过了肺部保护性的条件下,患者通常不能最大程度的呼吸和通气。而体外膜肺氧合(Extracorporeal membrane oxy-genation,ECMO)则是由心肺转流法发展而来,它可以替代患者的心肺机能,保持身体各个脏器的氧气供应,对重症心肺功能的患者进行长期的心脏肺支持[1,2]。ECMO不仅可以提高患者的血氧和换气能力,而且可以保证患者的心脏和肺部得到充足的休息,从而为患者争取到了宝贵的治疗时机。近几年,在成人中,ECMO的应用日益增多,及时快速、准确规范的ECMO治疗,可改善危重患者预后。但是因为ECMO置管中,盲目穿刺的风险大,所以在治疗此类患者时,床旁超声介入是非常关键的,其可通过超声引导置管,提高置管成功率,改善患者预后[3,4]。本研究探析了床旁超声介入在ECMO血管通路建立中的应用效果,报道如下。
1.资料与方法
1.1 临床资料
将本院2018年1月~2020年12月100例ECMO血管通路建立患者,数字表随机法分为两组。其中研究组50例,年龄32~73岁,平均(47.45±3.45)岁,男36例,女14例。对照组50例,年龄31~74岁,平均(47.44±3.41)岁,男35例,女15例。数据资料显示P>0.05。
1.2 方法
对照组只进行常规体表解剖定位建立血管通路,以肝素盐水进行导丝、穿刺针、扩器等的冲洗,并进行局部浸润麻醉,用1%利多卡因,穿刺针在穿刺点沿着30°角缓慢进针,出现回血之后继续进针大概0.3cm,对穿刺针妥善固定,将导丝从穿刺针尾部缓慢进入,经三次进行组织扩开之后,用ECMO导管在导丝引导之下缓慢进入,将导丝拔出,再次从导管抽血显示回流好,并以肝素进行封管,之后以透明贴膜固定。若三次穿刺失败需要立刻改为切开置管。
研究组实施床旁超声介入定位建立血管通路。床旁超声介入定位,进行ECMO插管之前,先以床旁超声进行穿刺部位的扫描,明确血管所在的位置,对血管的直径进行测量,结合所测量数据,选择合适大小引流管。床旁超声下开展穿刺和送管的行为。①探头的准备。助手持有床旁超声探头,将无菌耦合剂涂抹在探头上,为探头和电缆套上无菌套,并以松紧带进行固定,隔着无菌套,在探头上再涂抹一层耦合剂,结合穿刺深度、穿刺针大小选择合适导针架,将导针架安装到探头上,并确保针尖的斜面和探头互相垂直,放入导针架,稍微退针,促使其不要超过导针架;②穿刺环节。将探头置于手臂上,促使导针架和皮肤贴紧,探头和目标血管垂直,并在超声屏幕上显示,将血管移动到屏幕中心标记位置上,一边看着屏幕,一边缓慢穿刺,针触及目标血管的时候,可在超声屏幕上看到针尖对血管产生挤压,针尖刺破血管壁之后,血管壁恢复至原来状态,对针鞘回血情况进行观察,以判断是否穿刺成功。
1.3 观察指标
比较两组建立ECMO循环时间、置管过程失血量、住院时间、一次穿刺成功率、并发症发生率,并比较治疗前后血氧饱和度、平均动脉压等指标。
1.4 统计学分析
采用SPSS23.0软件进行统计学处理,计数资料用χ2检验,计量资料用t检验,P<0.05表示差异有意义。
2.结果
2.1 一次穿刺成功率
研究组的一次穿刺成功率比对照组高(P<0.05)。研究组的一次穿刺成功率为94.00%(47/50),而对照组的一次穿刺成功率为74.00%(37/50)。
2.2 建立ECMO循环时间、置管过程失血量、住院时间
研究组建立ECMO循环时间、置管过程失血量、住院时间低于对照组(P<0.05),见表1。
表1.两组建立ECMO循环时间、置管过程失血量、住院时间比较(±s)
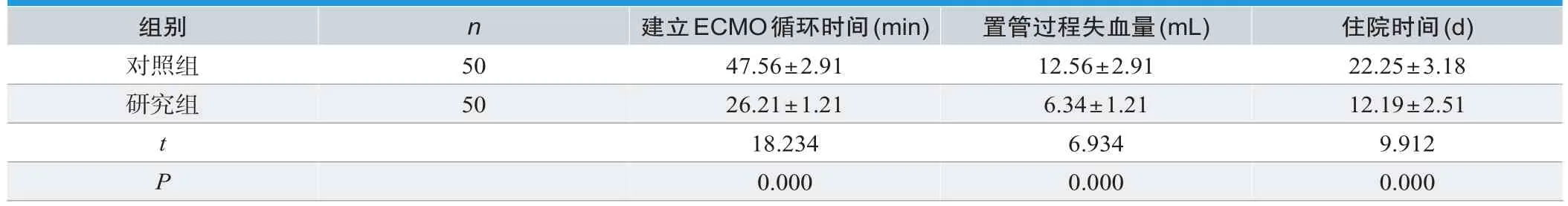
表1.两组建立ECMO循环时间、置管过程失血量、住院时间比较(±s)
组别 n 建立ECMO循环时间(min) 置管过程失血量(mL) 住院时间(d)对照组 50 47.56±2.91 12.56±2.91 22.25±3.18研究组 50 26.21±1.21 6.34±1.21 12.19±2.51 t 18.234 6.934 9.912 P 0.000 0.000 0.000
2.3 两组并发症比较
研究组的并发症比对照组少(P<0.05),见表2。
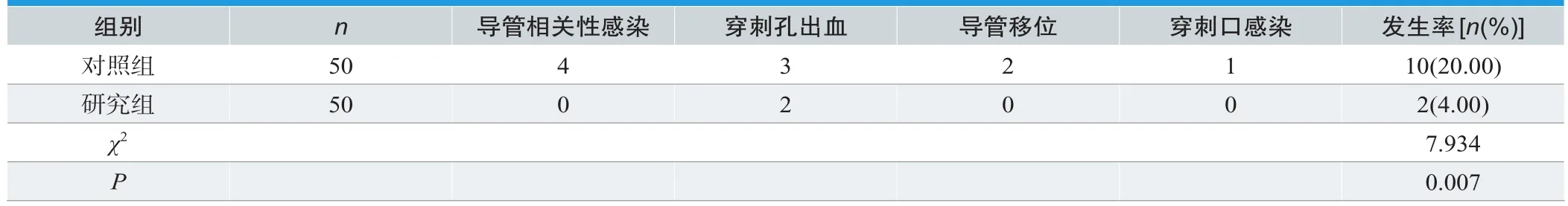
表2.两组并发症比较
2.4 治疗前后生命体征比较
治疗前两组比较,P>0.05,而治疗后研究组生命体征优于对照组,P<0.05,见表3。

表3.治疗前后生命体征比较
3.讨论
ECMO是体外循环技术的扩展,它可以为需要外部辅助的呼吸和/或循环障碍的重症患者提供有效的呼吸机循环支持。ECMO的主要适应症是心源性休克(除心脏以外,至少有两种以上的器官功能衰竭),或者迅速可逆的心功能衰竭(即心肌炎,药物中毒,深低温等)、或者等待器官移植的患者过程中出现异常,也可以使用ECMO维持患者的生命。ECMO是一种辅助手段,而非最终疗法,是通往一种或多种疗法的途径[5,6]。
床旁超声在ECMO血管通路建立中的作用体现在:①ECMO治疗前期评价。在ECMO支持开始前,必须对患者进行一次完整的床旁超声检查,以确定其血液动力学状态,可以排除ECMO的紧急情况,例如,当ECMO用于心肺复苏时,它能快速地诊断出某些可逆性的原因,例如心梗[7,8];②导管置入。床旁超声能够准确地定位导管的位置,但是应该注意到有可能出现的假象,也可以对诸如心包积液或者主动脉夹层之类的并发症做出及时的诊断。床旁超声可对导管置入之前进行全面的血管解剖学检查,可以帮助我们找出导管可能存在的问题,能识别血栓,血管狭窄,动脉瘤或动脉瘤,并有助于导管的植入。在ECMO循环中,静脉引流管的尺寸对血液流量起着重要作用,所以尽量选择合适大小的引流管。而床旁超声对血管的直径进行测量可以帮助医生选择合适的管道尺寸。床旁超声显示出插管各部位的最佳位置,利用超声技术对主动脉中的导丝进行可视化,避免意外的发生;③床旁超声能帮助医师找出血流量不足的原因,这种情况在ECMO辅助治疗中并不少见[9-11]。ARDS患者一般采用限制的输注方法和/或利尿,所以ECMO的流量可能会减少。输液量较小或插管附近IVC塌陷的征兆有助于治疗(如积极利尿)。但是,ECMO的流量降低与导管的移位有关,尤其是双腔管,会造成严重的缺氧。正确的导管位置可以根据床旁超声的指示进行适时的调整;④撤管。在心脏功能恢复的征兆出现时,应该考虑进行ECMO的撤出。在ECMO流速降低的过程中,应注意血液动力学及床旁超声的改变。一般情况下,当流速下降到1~1.5L/min时,可能会增加血液循环中的凝块。在ECMO血流完全中断前,由于ECMO流量非常低,所以在ECMO流量降低时,通过持续的心肺超声参数进行持续监测,以制订撤除计划[12,13]。
在ECMO的每个步骤中,床旁超声都扮演着关键角色。尽管单靠床旁超声技术不能直接提高ECMO患者的预后,但是它可以降低并发症,并且可以指导临床医师如何处理这些复杂的患者。在ECMO操作中,该系统可为临床医师提供重要的辅助资料,以了解其术后的康复情况及并发症。最后,在体外循环ECMO的撤出过程中,床旁超声也是非常关键的[14,15]。
本研究显示,研究组建立ECMO循环时间、置管过程失血量、住院时间显著少于对照组,P<0.05。研究组一次穿刺成功率高于对照组,P<0.05。研究组并发症发生率低于对照组,P<0.05。研究组治疗后血氧饱和度、平均动脉压等指标优于对照组,P<0.05。
综上所述,ECMO血管通路建立患者实施床旁超声介入定位建立血管通路效果确切,可提高一次穿刺成功率,减少出血量,缩短循环建立时间和住院时间,改善患者生命体征,减少并发症的发生。

