阶段性提肛肌训练对痔疮手术患者的意义研究
常琳
痔疮的发病率居肛肠疾病首位,是肛肠科一种常见的肛门疾病,其发生与患者肛门静脉曲张或肛垫下坠有关,主要表现为便血及肛门疼痛等。患者术后疼痛剧烈,临床并发症多,是影响患者伤口愈合的主要因素[1]。目前关于痔疮的研究很多,自1980 年以来,对其病理研究取得了较大进展,分类标准和治疗方法繁多[2]。有学者认为痔疮不是疾病,除非有症状,否则不应移除,该疾病已经引起国际肛肠外科临床高度重视,其致病机理是由于患者直肠下部黏膜下层皮肤的静脉充血、扩张形成的一种静脉团[3]。临床根据部位不同,分为内痔、外痔和混合痔,其临床主要表现为便血、肛门疼痛、瘙痒等。保守治疗通常无效,伴随肛瘘以及肛门感染等,可进行手术治疗,但患者术后极易发生尿潴留、肛门水肿出血、便秘、伤口感染等临床并发症,对患者的生理产生很大影响[4]。痔疮手术后康复指导是对患者肛门进行训练,其可以预防患者肛门疾病的发生,在一定程度上消除紧张因素,能达到锻炼患者的目的,起到缓解疼痛的作用,其是一种科学化、规范化的康复训练模式,通过多方面的结合,促进伤口愈合[5]。临床实践证明,对痔疮手术患者进行阶段性提肛肌训练,能有效降低临床并发症发生率,提高患者对康复训练服务的满意度。本文对此进行研究,具体如下。
1 资料与方法
1.1 一般资料 选取2020 年1 月~2021 年1 月在大连市友谊医院普外二科治疗的60 例痔疮手术后患者,随机分为试验组与对照组,各30 例。对照组男16 例,女14 例;年龄21.09~35.72 岁,平均年龄(29.63±2.85)岁。试验组男14 例,女16 例;年龄21.61~35.12 岁,平均年龄(29.46±2.62)岁。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。见表1。
表1 两组一般资料比较(n,)

表1 两组一般资料比较(n,)
注:两组比较,P>0.05
1.2 纳入及排除标准 ①纳入标准:患者均符合关于痔疮的临床诊断标准,并有手术指征,均接受手术治疗;患者术后病理证实为痔疮;患者年龄<40 岁;认知功能正常;无手术禁忌证;术前无使用镇痛药物成瘾者;患者均自愿参加,并签署了关于本研究的知情同意书。②排除标准:存在肠穿孔、急性肠梗阻等其他疾病者;术后配合差的患者;脏器功能受损严重的患者;存在肿瘤复发的患者;术后存在严重不良事件和并发症的患者;存在凝血功能异常或者患有精神疾病的患者;存在心脏以及呼吸系统疾病的患者;孕妇或哺乳期妇女;存在肛裂、肛周脓肿、肛管狭窄等肛肠疾病的患者。
1.3 方法 对照组患者给予临床常规康复训练,包括术前心理关怀、术后病情观察、饮食指导、术后排尿、排便训练、相关皮肤干预等。试验组在对照组基础上进行阶段性肛提肌训练。①术前训练方法:患者于术前开始训练,首次训练时,处于侧卧位,戴手套后,食指涂石蜡油,轻轻插入肛门后,在吸气时收缩肛门,呼气时放松,之后逐一训练肛门,以感受到肛门的强烈收缩为有效的训练方法,5 次/d,收缩10 s/次。患者熟练此方法后,可以采取坐、卧等姿势,患者双脚交叉,坐在床边后,双手叉腰站立,同时抬臀部,肛门收缩5 s后,放松坐下,重复10~20 次为1 组,3~5 组/d。②术后训练方法:患者以头部和脚跟为支撑点,抬高臀部,采取仰卧位的同时,收缩会阴肌,然后放松会阴肌,重复15 次为1 组,3 组/d,熟悉后可根据患者病情和耐受性,逐渐增加到15~40 次/组。
1.4 观察指标及判定标准 ①采用VAS 评价两组患者第1、2 周疼痛程度,评分范围为0~10 分。评分越高表明患者疼痛越重。②比较两组患者创面愈合时间。③观察患者术后切口出血、便秘、尿潴留及肛周水肿等并发症发生情况。并发症观察方法:术后36 h,判断患者切口是否出现切口出血,排便时是否存在滴血或多处血凝块。术后48 h 判定患者是否存在肛周水肿,水肿分级标准:Ⅰ级:患者切口周围组织存在隆起,组织比较柔软;Ⅱ级:患者切口周围存在局部组织红肿,组织存在硬化,皮肤透明;Ⅲ级:患者切口存在肿块凸出,术后肿块有脱出,并且存在局部组织糜烂、坏死。尿潴留判定标准;患者膀胱内充盈,但不能正常排出尿液,同时患者伴有下腹疼痛,并可触及到阴部肿胀。
1.5 统计学方法 采用SPSS23.0 统计学软件处理数据。计量资料以均数±标准差()表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 两组VAS 评分、创面愈合时间比较 试验组第1、2 周VAS 评分均低于对照组,创面愈合时间短于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组VAS、创面愈合时间比较()
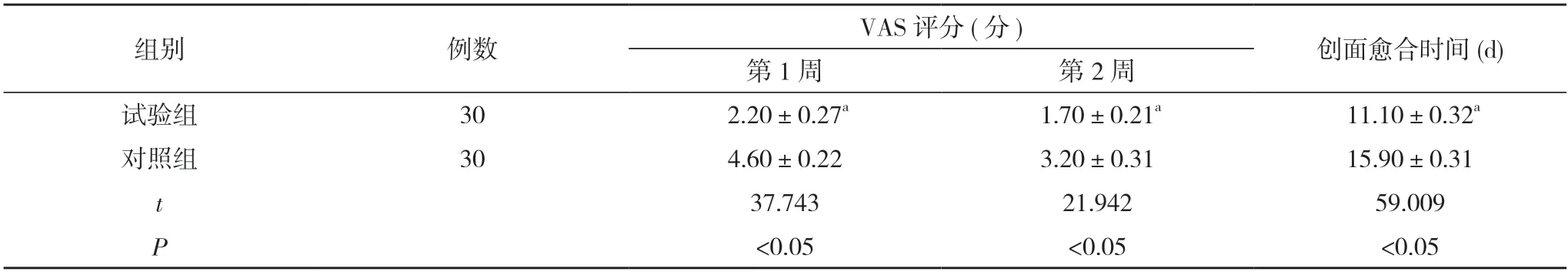
表2 两组VAS、创面愈合时间比较()
注:与对照组比较,aP<0.05
2.2 两组并发症发生情况比较 试验组患者尿潴留及肛周水肿发生率低于对照组,差异有统计学意义(P<0.05);两组患者切口出血及便秘发生率比较,差异无统计学意义(P>0.05)。见表3。

表3 两组并发症发生情况比较[n(%)]
3 讨论
随着人们生活方式改变,痔疮的发病率呈上升趋势,对患者的生活影响很大。其概念于1933 年美国痔疮外科研讨会上首次提出,结论为:没有肛门症状,不需要治疗。在治疗方面,要判定患者肛门症状是因为痔疮,还是因为结肠癌、肿瘤息肉、炎症性肠病等其他原发性疾病引起的[6]。据不完全统计,肛痔占痔疮患者总数的4.52%,肛裂出血占17.29%,肿瘤出血占7.15%,炎症性肠病出血占6.19%[7]。同时约1/10 肛门出血患者,可能存在如纤维息肉、黏膜脱垂、直肠完全脱垂等严重的问题,其均可引起便秘和大便不全[8]。痔疮周围肛门皮肤薄,淋巴回流丰富,肛门括约肌周围神经敏感,同时患者的伤口附近组织毛细血管扩张,渗透压升高,导致其血液循环和淋巴回流受阻[9]。痔疮的治疗主要以减轻症状为疗效标准。对于无症状痔疮,即使体积大,也不一定需要治疗。相反,微小的痔疮也会出现出血、脱垂等严重并发症,当有脱垂可能时需要进行治疗[10]。痔疮通常主要与患者肛门解剖结构、腹内压增高、长期辛辣饮食有关,也与坐姿和不健康的生活习惯有关[11]。正确的训练引导具有康复意义,可不同程度地减轻患者肛门失禁和括约肌痉挛等影响,同时手术是一种创伤治疗,患者术后肛门括约肌因刺激而收缩,易出现肛门疼痛等情况。正确、合理的术后康复训练,对患者具有重要意义。围手术期康复锻炼能改善患者肛周血液循环,改善其肛门收缩力,使炎症迅速吸收,患者肛门功能迅速恢复,同时其能提高患者肛门括约肌张力,能有效预防痔疮的发生[12]。患者从术后第1 天起,逐渐增加运动量,可减少并发症发生。如果围手术期及时进行阶段性提肛肌训练,可改善患者盆底肌的血液循环,增强肛门收缩力。训练时患者的肛门、会阴同时收缩,增强其肛门括约肌的收缩能力,能促进患者膀胱功能恢复,减少尿潴留等并发症,同时改善局部血液循环,避免水肿,减少痔静脉扩张,防止复发。临床上提倡逐渐增加锻炼范围,延长锻炼时间,即使患者出院后也应坚持锻炼,以避免术后并发症的发生,减少肛肠疾病的复发。对患者进行阶段性提肛肌训练能显著减少各种并发症的发生,有助于提高手术成功率,提高患者的生活质量,并进行进一步的系统化、阶段性的提肛肌训练方案,建立相应的标准。从本试验可以看出,试验组第1、2 周VAS 评分分别为(2.20±0.27)、(1.70±0.21) 分,均低于对照组的(4.60±0.22)、(3.20±0.31)分,创面愈合时间(11.10±0.32)d 短于对照组的(15.90±0.31)d,差异有统计学意义(P<0.05)。试验组尿潴留及肛周水肿发生率低于对照组,差异有统计学意义(P<0.05)。
综上所述,痔疮手术后患者采取阶段性提肛肌训练效果显著,可改善患者的临床症状,值得临床推广。

