体外循环与非体外循环下双侧乳内动脉冠状动脉旁路移植术早期预后分析
韩增强,王璇,刘刚,陈彧
非体外循环下冠状动脉旁路移植术(OPCAB)因手术创伤小、术后恢复快、并发症少受到广泛关注[1]。心脏跳动下吻合血管是否影响吻合口的通畅率一直是临床医师关注的问题,同时由于多动脉化冠状动脉旁路移植术(CABG)在临床的逐步推广,双侧乳内动脉作为冠状动脉移植物越来越受到临床医师的重视[2-5]。运用双侧乳内动脉行CABG 技术复杂,吻合口质量如何是临床医师关注的焦点。本文旨在对比体外循环和非体外循环下应用双侧乳内动脉行CABG 的术中血流、术后CT 等早期临床结果,探讨不同策略的安全性及早期效果,以指导临床。
1 资料与方法
1.1 临床基线资料及分组
选择2018年 1月至 2020年 12月在我院心脏外科使用双侧乳内动脉行单纯CABG 的82 例冠心病患者,旁路移植数量多者,在此基础上使用桡动脉或大隐静脉,其中男75 例、女7例,年龄(56.9±9.8)岁。体重指数(25.7±3.1)kg/m2,术前根据临床症状及冠状动脉造影结果明确诊断。排除标准:(1)冠状动脉病变不适合或不必要行双侧乳内动脉CABG;(2)合并锁骨下动脉狭窄;(3)术前乳内动脉超声提示乳内动脉纤细、狭窄或钙化;(4)需要同时行瓣膜、室壁瘤、心房颤动等其他手术。
82 例患者按照旁路移植方式分为OPCAB 组(n=55)、体外循环下CABG 组(CCABG组,n=27),两组患者术前基线资料差异均无统计学意义(P>0.05)(表1)。所有患者在出院前均行冠状动脉CT 检查评价桥血管通畅情况。
表1 两组患者术前基线资料比较[例(%),]
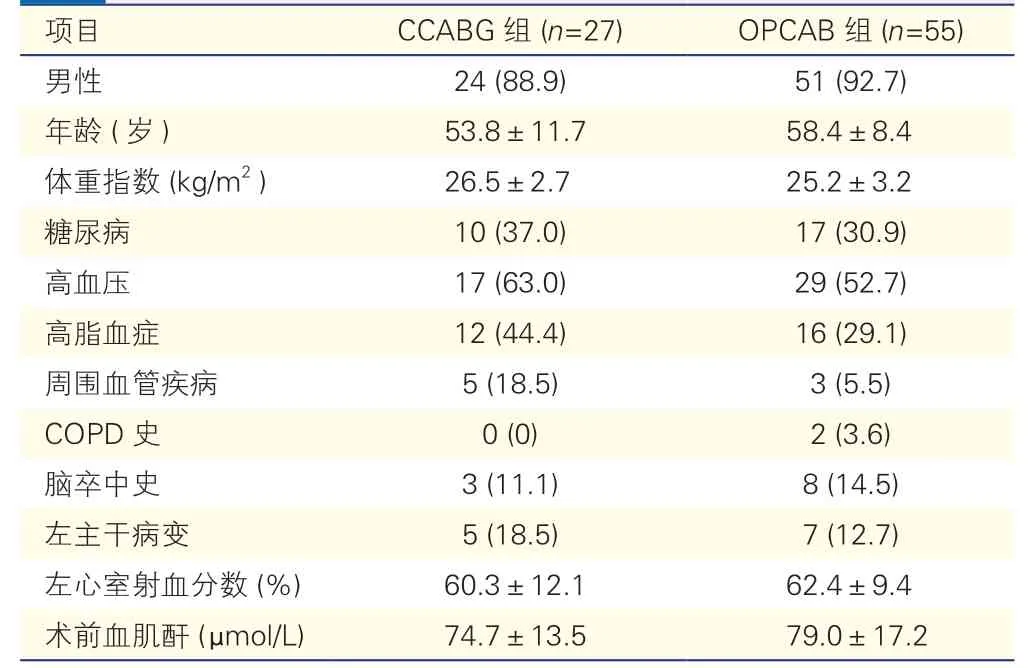
表1 两组患者术前基线资料比较[例(%),]
注:OPCAB:非体外循环下冠状动脉旁路移植术;CCABG:体外循环下冠状动脉旁路移植术;COPD:慢性阻塞性肺部疾病
1.2 手术方法
采用单腔气管插管,正中切口入路,左乳内动脉采用带蒂获取66例,骨骼化获取16例,右乳内动脉则全部骨骼化获取。双侧乳内动脉应用方式如下:(1)右乳内动脉-右冠状动脉或后降支、左乳内动脉-左前降支;(2)右乳内动脉经心脏表面到左前降支、左乳内动脉-对角支或左回旋支;(3)右乳内动脉-对角支或经横窦到左回旋支、左乳内动脉-左前降支。(4)左乳内动脉-游离右乳内动脉-对角支或左回旋支(Y 型桥)、左乳内动脉-左前降支;(5)主动脉-游离右乳内动脉-对角支或左回旋支、左乳内动脉-左前降支。桡动脉或大隐静脉与前降支之外的其它血管采用单一或序贯的方式吻合。所有吻合完成、循环稳定后,在平均动脉压60 mmHg(1 mmHg=0.133 kPa)状态下,根据血管直径选择不同规格的超声探头(2~4 mm),利用血流测定仪对桥血管进行血流测定。记录桥血管平均流量(MF)、搏动指数(PI)、舒张期充盈百分比(DF)。
1.3 统计学方法
应用SPSS26 统计软件进行分析。计量资料用均数±标准差()表示,单因素分析用t检验;计数资料用百分率表示,单因素分析用χ2检验,P<0.05 表示差异有统计学意义。
2 结果
2.1 两组患者围术期资料比较(表2)
表2 两组患者围术期资料比较()
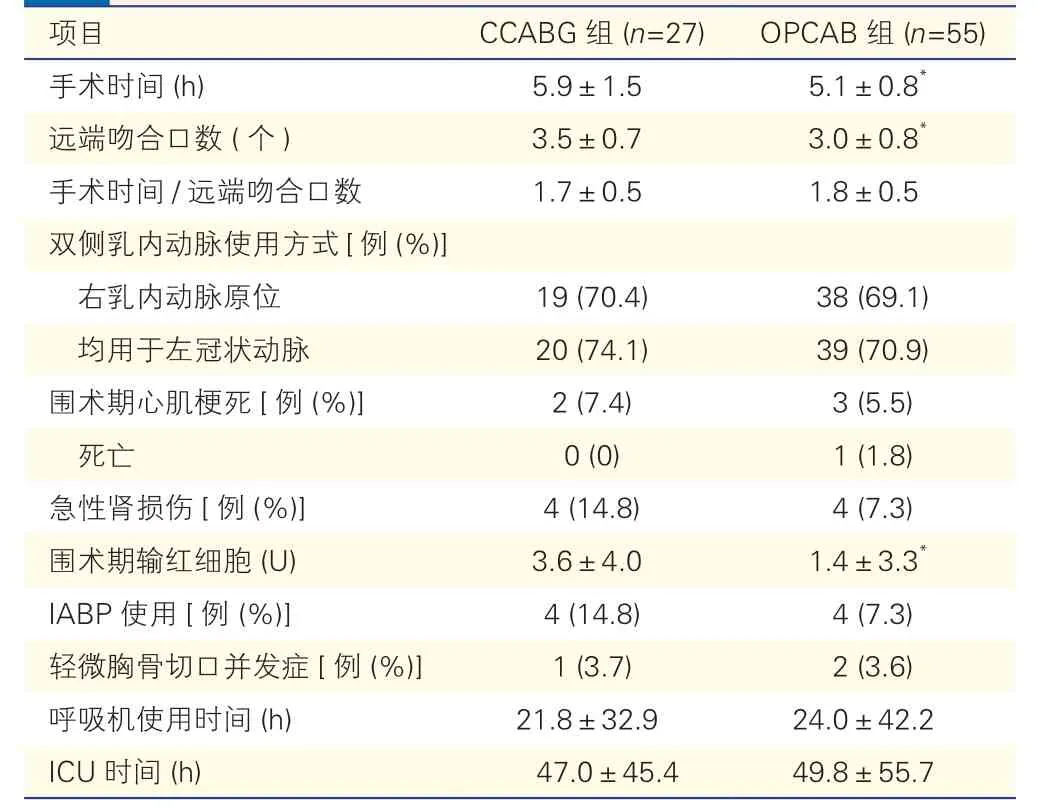
表2 两组患者围术期资料比较()
注:OPCAB:非体外循环下冠状动脉旁路移植术;CCABG:体外循环下冠状动脉旁路移植术;IABP:主动脉内球囊反博;ICU:重症监护病房。与CCABG组比较*P<0.01
术后早期死亡1 例(1.8%),为OPCAB 组。死亡原因:围术期心肌梗死,低心排血量导致多器官功能衰竭死亡。与CCABG 组比较,OPCAB 组围术期输红细胞更少。平均手术时间更短,平均远端吻合口数少,差异均有统计学意义(P均<0.01);两组手术时间与远端吻合口数比值差异无统计学意义(P>0.05)。两组之间双侧乳内动脉使用方式差异亦无统计学意义(P>0.05)。轻微胸骨切口并发症3例,OPCAB 组2例,CCABG 组1例,均无胸骨松动,换药并重新缝合后治愈。
2.2 两组乳内动脉桥流量比较
将左乳内动脉与右乳内动脉桥血管的MF、PI、DF 值进行统计分析,结果两组乳内动脉的血流参数差异均无统计学意义(表3)。对两组使用桡动脉和大隐静脉桥血流进行比较,同时应用了桡动脉的OPCAB 组有10例,CCABG 组有7例,发现CCABG组的桡动脉桥流量更高[(47.9±24.0)ml/min vs.(28.3±12.7)ml/min,P<0.05],其余血流参数差异无统计学意义(P均>0.05)。
表3 两组乳内动脉桥流量比较()
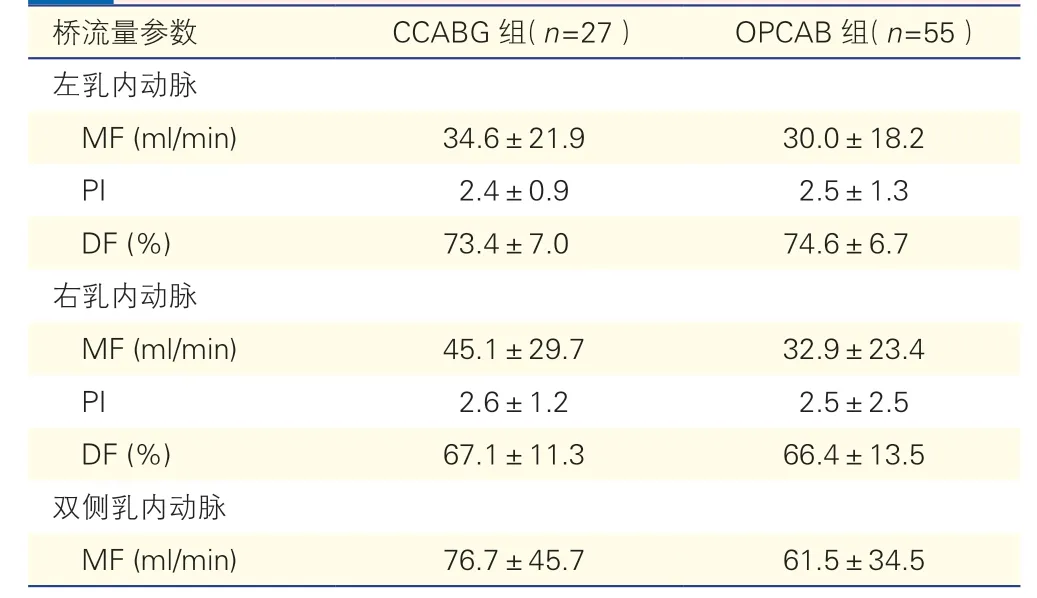
表3 两组乳内动脉桥流量比较()
注:OPCAB:非体外循环下冠状动脉旁路移植术;CCABG:体外循环下冠状动脉旁路移植术;MF:桥血管平均流量;PI:搏动指数;DF:舒张期充盈百分比
2.3 两组患者术后早期CT 结果比较
两组患者均在出院前行冠状动脉CT 检查。结果显示:OPCAB 组有1 例右乳内动脉到右冠状动脉桥血管闭塞;两组各有1 支桡动脉桥显影浅淡,线样征表现;CCABG 组1 支静脉序贯桥远端吻合口闭塞。
3 讨论
多动脉化CABG 以其良好的远期效果越来越受到重视,在双侧乳内动脉与单根乳内动脉的比较中,既往大量的研究已经证明双侧乳内动脉组在远期心血管不良事件发生率和生存率上占优势[6-7]。尽管如此,临床应用比例依然不高。据统计,美国1999~2009年双侧乳内动脉应用比例稳定在4%左右,几乎无明显变化[8]。主要原因包括手术技术复杂、手术时间长,术后胸骨并发症发生率高,手术方式也存在争议。我们于2018年 1月至 2020年 12月采用双侧乳内动脉为82 例患者进行CABG,取得了较为理想的近期疗效,远期效果尚需进一步随访观察。
骨骼化获取乳内动脉可以更好地保留胸骨的血供,减少胸骨不愈合及深部感染的概率[9]。研究表明,带蒂获取双侧乳内动脉会增加胸骨并发症发生的风险,而使用骨骼化获取双侧或单侧乳内动脉则不会增加胸骨并发症发生的风险[10]。本组病例中,16 例采取了双侧乳内动脉骨骼化获取,66 例采取了左乳内动脉常规带蒂、右乳内动脉骨骼化获取,无1 例出现胸骨松动、胸骨感染,仅3 例出现轻微切口并发症。我们的经验是,因右乳内动脉桥的走行长度要求较长,一律采取骨骼化方法获取。除存在胸骨并发症高危因素以外,大部分患者左乳内动脉可以采取常规带蒂获取,既可以节省手术时间,又不增加伤口并发症的风险。
运用双侧乳内动脉行CABG 对术者要求高。因受乳内动脉长度的限制,OPCAB 是否会增加吻合口狭窄、移植血管早期堵塞的机会值得临床医师关注。ART 研究对双侧乳内动脉组进行了体外循环及非体外循环的亚组分析,两组术后1年的生存率、脑卒中及心肌梗死发生率差异均无统计学意义[11],结果与非体外或体外CABG 随机对照研究结果一致[12]。本研究依据体外循环和非体外循环手术方式分为两组,对于靶血管太细(<1.25 mm)或弥漫病变;心肌桥,左回旋支、右冠分叉或房室沟处旁路移植;大心脏、心功能差的情况,优选CCABG。而对于合并严重肺部疾病,周围血管疾病,肾功能不全,主动脉条件差等情况,优选OPCAB。比较发现,CCABG 组的左乳内动脉及右乳内动脉的MF 值均高于OPCAB 组,但差异无统计学意义,另外PI 值和DF 值差异亦均无统计学意义(P均>0.05)。同时应用了桡动脉旁路移植的OPCAB 组有10例,CCABG组有7例,分析发现,同样是CCABG 组桡动脉桥MF 值更高(P<0.05)。原因可能跟体外循环术后血液稀释,血管阻力降低有关。本研究发现OPCAB组手术时间短,但远端吻合口数目少,最终两组之间的手术时间与远端吻合口数比值差异无统计学意义。关于双侧乳内动脉使用方式,无论是右乳内动脉的原位或游离使用还是双侧乳内动脉的左、右冠状动脉分配方式,两组之间差异均无统计学意义,说明无论是否采用体外循环,均可以根据患者的冠状动脉病变特点而采取最佳的双侧乳内动脉应用组合方式。
冠状动脉CT 能准确地判断桥血管通畅情况[13-14],越来越广泛地应用于CABG 术后随访。本研究全部患者术后早期行CT 检查,仅OPCAB 组1 例右乳内动脉到右冠状动脉桥血管闭塞,其余所有双侧乳内动脉桥血管通畅。因例数较少,未对导致闭塞的因素进行统计学分析。结合术中血流结果,证实了使用双侧乳内动脉行CABG 早期桥血管通畅性满意。体外循环易导致微血栓、低灌注及系统性炎症等问题,在保证桥血管通畅的情况下,对一些高危的患者而言,OPCAB 可能是更好的选择。当患者合并升主动脉多发斑块,甚至瓷化主动脉时,更推荐使用非体外、无主动脉操作的双乳内动脉CABG。
使用双侧乳内动脉行CABG时,可根据每个患者的特点设计应用体外循环或非体外循环下双侧乳内动脉的不同组合方式行CABG。本研究提示双侧乳内动脉CABG 是安全、有效的手术方式,远期效果仍需进一步随访研究。
利益冲突:所有作者均声明不存在利益冲突
——体外循环质量控制的基石

