无托槽隐形矫治与舌侧隐形矫治技术用于错牙合畸形的矫治效果对比研究
高 雪,段少宇,张栋梁,尹伟娇
(1.首都医科大学电力教学医院口腔科 北京 100073; 2.首都医科大学附属北京口腔医院正畸科 北京 100006)
错牙合畸形属于临床常见口腔疾病之一,多由遗传、环境两大类因素引起,表现出反牙合、牙列拥挤等症状,严重影响患者颅颌面生理形态与美观[1-2]。正畸矫治为错牙合畸形的常用方法,随着近年来大众对口腔健康与美的重视,正畸患者除矫治需求外,还对矫治期间面部美观与口腔舒适有着较高要求[3]。无托槽隐形矫治与舌侧隐形矫治均为隐形正畸矫治技术,前者有可摘戴、舒适、美观等优势,并能利用口外清洗及牙线的方式保证口腔卫生[4];后者因矫治器在舌侧而能实现完全隐形,满足患者对美观的需求[5],但目前临床对该病的矫治尚无规定方案。本研究比较无托槽隐形矫治技术与舌侧隐形矫治技术用于错牙合畸形的矫治效果,旨在为错牙合畸形治疗方案的选择提供参考,现将结果报道如下。
1 资料和方法
1.1 一般资料:选取笔者医院2017年1月-2020年12月收治的108例错牙合畸形患者为研究对象,根据随机数表法分为对照组(54例)和观察组(54例)。对照组男23例,女31例,年龄19~28岁,平均为(23.81±1.15)岁,病程0.8~4.5年,平均为(2.11±0.17)年;观察组男21例,女33例,年龄19~30岁,平均年龄为(24.12±1.19)岁,病程1~4.5年,平均为(2.16±0.20)年。两组分别包含20例拔牙病例,其中对照组减数第一前磨牙13例、第二前磨牙7例;观察组减数第一前磨牙15例、第二前磨牙5例。两组基础资料比较,差异无统计学意义(P>0.05),具有可比性。本研究获得医院伦理委员会审核批准。
1.2 纳入和排除标准
1.2.1 纳入标准:①符合错牙合畸形的相关诊断标准[6],且为骨性Ⅰ类错牙合畸形;②年龄超过18岁;③牙倾斜/扭转程度分别为15°~30°/30°~45°;④具有健康的牙周组织及良好的口腔卫生习惯;⑤首次行正畸治疗;⑥患者知情同意。
1.2.2 排除标准:①合并口腔黏膜疾病、牙周病者;②存在全身系统性疾病、精神疾病者;③入组前30 d使用过抗生素者;④聋哑或酗酒、吸烟者;⑤对口腔植入物质过敏者;⑥妊娠或哺乳期女性。
1.3 方法:对照组给予舌侧隐形矫治技术治疗,根据术前X线片和牙牙合及面相照片制定矫治计划,专业人员利用计算机进行三维设计,制定舌侧托槽与弓丝,将舌侧托槽采用间接粘接法安装,利用精密仪器进行弓丝弯制,并在牙齿舌侧妥善固定,间隔4~6周复查1次,嘱患者定期复诊;观察组给予无托槽隐形矫治技术治疗,根据术前X线片和牙牙合及面相照片制定矫治计划,专业人员利用计算机进行三维设计,制定无托槽隐形矫治器,粘接附件,并协助患者佩戴,指导其摘戴,嘱患者除刷牙、进食外每天需佩戴矫治器时长≥20 h,矫治器每2周更换1次,间隔4~6周复查1次,定期复诊。两组均由同一组医师操作。
1.4 观察指标
1.4.1 拔牙病例矫治前后上下前牙唇倾度、突度的变化,矫治前后软组织的变化。
1.4.2 矫治用时及复诊次数:观察并记录两组扭转牙矫正用时、倾斜牙矫正用时、总椅旁用时及总复诊次数。
1.4.3 牙周指数:治疗前、治疗后6个月检测患者菌斑指数(Plaque index,PLI)、龈沟出血指数(Sulcus bleeding index,SBI)、牙龈指数(Gingival index,GI)。其中PLI评分0~5分,评分越高菌斑面积越大;SBI评分0~5分,评分越高出血越严重;GI评分0~3分,评分越高牙龈炎越严重。
1.4.4 满意度:治疗后6个月,采用笔者医院自制满意度量表评估患者满意度,包括语言功能、咬合度、整体美观、便捷程度、咀嚼功能五个方面,每项评分0~10分,评分越高满意度越高。
1.4.5 并发症:观察并记录两组患者龋病、牙龈炎、口腔黏膜损伤等并发症发生情况。
1.5 统计学分析:采用SPSS 22.0软件进行统计学处理。计数资料采用[例(%)]表示,行χ2或连续性χ2检验;计量资料用±s表示,组间行独立样本t检验,组内行配对样本t检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组拔牙病例矫治前后上下颌骨、前牙唇倾度及软组织变化比较:两种矫治技术均显著改善了上前牙突度。矫治后,两组U1-SN角和U1-NA角均较矫治前明显减小,差异有统计学意义(P<0.05);矫治后,观察组和对照组U1-SN角分别为(99.48±6.83)°和(99.25±5.78)°,两组比较差异无统计学意义(P>0.05);矫治后,两组下前牙倾斜度与正常值接近,观察组和对照组L1-NB角分别为(29.10±5.89)°和(28.92±6.70)°,差异无统计学意义(P>0.05)。见表1。在软组织变化方面,矫治后观察组和对照组的上、下唇突距均明显减少,Z角均明显增大,患者侧貌明显改善,矫治前后差异均具有统计学意义(P<0.05),见表2。
表1 两组矫治前后上下前牙唇倾度、突度变化比较 (±s,°)
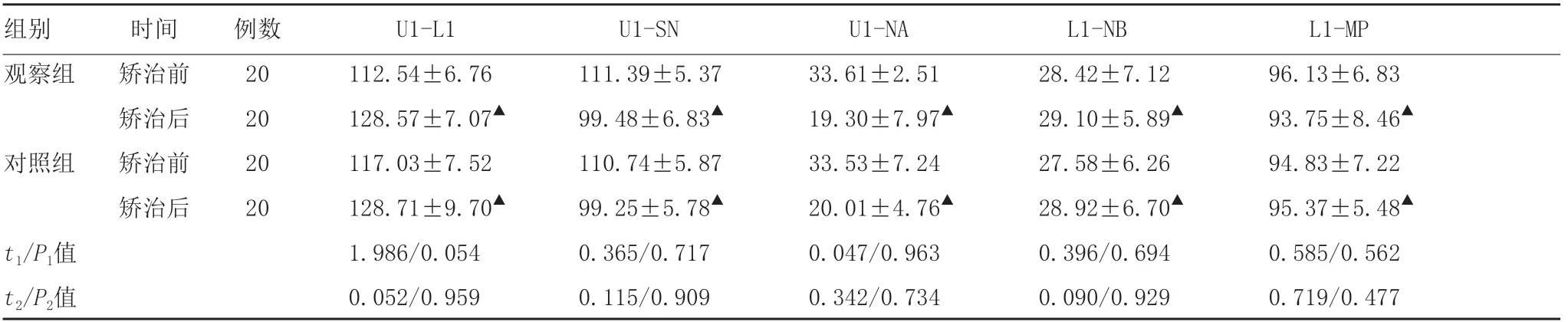
表1 两组矫治前后上下前牙唇倾度、突度变化比较 (±s,°)
注:t1/P1为组间治疗前比较,t2/P2为组间治疗后比较;▲表示与同组矫治前比较,P<0.05。
组别 时间 例数 U1-L1 U1-SN U1-NA L1-NB L1-MP观察组 矫治前 20 112.54±6.76 111.39±5.37 33.61±2.51 28.42±7.12 96.13±6.83 矫治后 20 128.57±7.07▲ 99.48±6.83▲ 19.30±7.97▲ 29.10±5.89▲ 93.75±8.46▲对照组 矫治前 20 117.03±7.52 110.74±5.87 33.53±7.24 27.58±6.26 94.83±7.22 矫治后 20 128.71±9.70▲ 99.25±5.78▲ 20.01±4.76▲ 28.92±6.70▲ 95.37±5.48▲t1/P1值 1.986/0.054 0.365/0.717 0.047/0.963 0.396/0.694 0.585/0.562 t2/P2值 0.052/0.959 0.115/0.909 0.342/0.734 0.090/0.929 0.719/0.477
表2 两组矫治前后软组织变化比较 (例,±s)

表2 两组矫治前后软组织变化比较 (例,±s)
注:t1/P1为组间治疗前比较,t2/P2为组间治疗后比较;▲表示与同组矫治前比较,P<0.05。
组别 时间 例数 U1-EP/mm LL-EP/mm Z角/° 面角/°观察组 矫治前 20 3.24±1.64 5.29±1.85 59.34±6.48 88.32±2.38 矫治后 20 0.33±1.98▲ 1.08±1.79▲ 67.73±9.83▲ 87.37±4.47▲对照组 矫治前 20 2.73±1.53 4.31±1.33 63.50±10.75 89.48±5.49 矫治后 20 0.17±1.47▲ 0.85±1.58▲ 67.69±8.45▲ 87.93±5.13▲t1/P1值 1.017/0.316 1.924/0.062 1.482/0.147 0.867/0.391 t2/P2值 0.290/0.773 0.431/0.669 0.014/0.989 0.368/0.715
2.2 两组矫治用时及复诊次数比较:两组扭转牙矫正用时、倾斜牙矫正用时比较,差异无统计学意义(P>0.05);但观察组总椅旁用时、总复诊次数比对照组少,差异有统计学意义(P<0.05)。见表3。
表3 两组矫治用时及复诊次数比较 (例,±s)
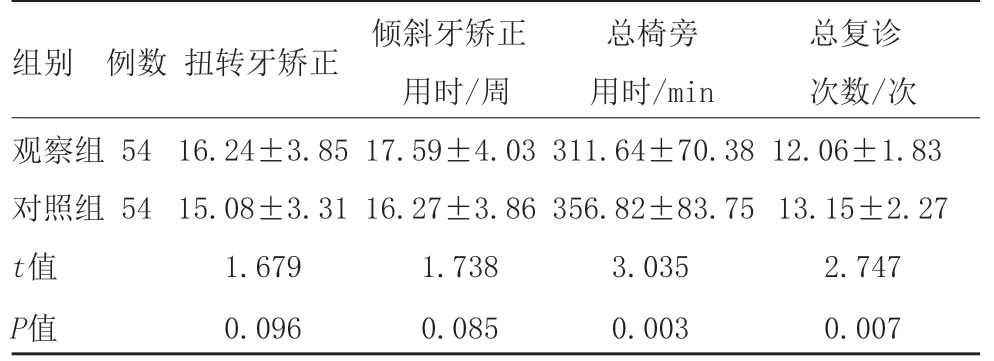
表3 两组矫治用时及复诊次数比较 (例,±s)
组别 例数 扭转牙矫正 倾斜牙矫正 总椅旁 总复诊 用时/周 用时/min 次数/次观察组 54 16.24±3.85 17.59±4.03 311.64±70.38 12.06±1.83对照组 54 15.08±3.31 16.27±3.86 356.82±83.75 13.15±2.27 t值 1.679 1.738 3.035 2.747 P值 0.096 0.085 0.003 0.007
2.3 两组牙周指数比较:治疗前,两组PLI、SBI、GI比较,差异无统计意义(P>0.05);治疗后,两组PLI、SBI、GI均较治疗前高,且观察组PLI、SBI、GI均低于对照组,差异有统计学意义(P<0.05)。见表4。
表4 两组治疗前后牙周指数比较 (例,±s)
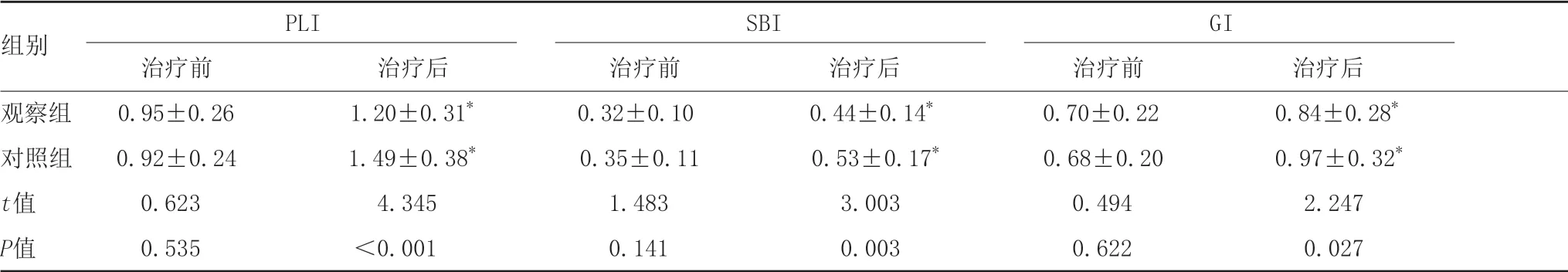
表4 两组治疗前后牙周指数比较 (例,±s)
注:*表示与治疗前比较,P<0.05。
2.4 两组满意度比较:治疗后,观察组语言功能、咀嚼功能满意度高于对照组,观察组整体美观、便捷程度满意度低于对照组,差异均有统计学意义(P<0.05);治疗后,两组咬合度满意度比较,差异无统计学意义(P>0.05)。见表5。
表5 两组满意度比较 (±s,分)

表5 两组满意度比较 (±s,分)
2.5 两组并发症发生情况比较:两组并发症发生率比较,差异无统计学意义(P>0.05)。见表6。

表6 两组并发症发生情况比较 [例(%)]
2.6 典型病例
2.6.1 病例1:某女,骨性I类,均角,矫治前口内像见图1A~E。行无托槽隐形矫治,拔除14、26、35、45,中度支抗,隐适美矫正,排齐牙列,关闭拔牙间隙,治疗8个月时口内像见图1F~J。矫治接近结束,上下牙列基本排列整齐,拔牙间隙基本关闭完成,见图1K~O。

图1 病例1,无托槽隐形矫治前后
2.6.2 病例2:某女,骨性I类,均角,矫治前口内像见图2A~E。行舌侧隐形矫治,拔除14、24、35、44,强支抗,e-brace舌侧矫正,排齐牙列,回收上下前牙,关闭拔牙间隙,改善前突,治疗1年时口内像见图2F~J,上颌左右舌侧5、6间各植入一枚支抗钉,回收上下前牙。舌侧隐形矫治后,上下牙列排列整齐,上下中线对齐,无散隙,咬合关系良好,见图2K~O。

图2 病例2,舌侧隐形矫治前后
3 讨论
当前,大众越来越关注口腔健康问题,青少年及成人牙齿矫治已成为临床热点。错牙合畸形会对患者口腔功能及面部美观产生影响,若不及时治疗可能增加矫治难度和风险[7]。临床通常通过正畸治疗,即利用矫治装置对牙齿持续施力以纠正错牙合畸形,改善病症,提高患者面部美观度[8]。
无托槽隐形矫治技术已在临床中广泛应用,主要利用连续的小幅度牙齿移动来矫治牙齿畸形,有效减少牙齿脱落风险[9]。该技术矫治力度、强度与时间均可调控,热压膜材料变形所形成的回弹力为其主要矫治力来源。刘序等[10]指出,无托槽隐形矫治技术能明显改善错牙合畸形患者牙周健康,促进恢复。无托槽隐形矫治技术虽优势显著,但操作者需对其特点全面了解才可提高疗效。舌侧隐形矫治技术隐形效果突出,且舌侧托槽不会影响患者牙齿美观,还能明显保护唇侧牙釉质,同时矫治器体积较小,可和牙面更好贴合[11-12]。但需注意的是该技术实施过程中可能会引发舌倾问题,加大修复难度。
在正畸治疗中,良好的转矩控制,特别是前牙转矩的控制是矫治成功的关键要素。拔牙病例上前牙转矩丧失,容易导致上前牙直立或舌倾,以致拔牙间隙难以关闭,尽管后期能够通过后牙前移来关闭间隙,但会导致后牙咬合关系变差。此外,上前牙的前后向位置、倾斜度与颜面整体及微笑美观也有较大关系。本研究中,无论是无托槽隐形矫治技术还是舌侧矫治技术在前牙转矩控制方面无明显差异,均能较好地改善前牙唇倾度和侧貌。两组扭转牙矫正用时、倾斜牙矫正用时比较无明显差异,提示该两种矫治技术均具有较好疗效,但无托槽隐形矫治技术治疗后总椅旁用时、总复诊次数比舌侧隐形矫治技术少,这可能与舌侧隐形矫治技术中操作视野影响有关。
牙周健康状况也会对错牙合畸形患者术后恢复产生不同程度影响,PLI、SBI、GI均为临床评估牙周健康的重要牙周指数,其中PLI主要是通过观察与计算牙面菌斑量与厚度来反映口腔卫生情况,SBI主要是根据探诊出血情况来评估牙龈炎活动性,GI主要是根据牙龈形状、颜色及出血倾向来评估牙龈健康情况[13-15]。本研究中,两组治疗后PLI、SBI、GI均比治疗前高,但观察组治疗后PLI、SBI、GI均比对照组低,与石敏等[16]研究结果相似,表明无托槽隐形矫治技术与舌侧隐形矫治技术均会对错牙合畸形术后患者牙周健康造成一定影响,但无托槽隐形矫治技术的影响更小。这可能是由于舌侧隐形矫治技术有托槽和弓丝,且托槽间距更小,导致患者日常清洁牙齿时未能较好清除牙面菌斑,增加口腔细菌滋生风险;而无托槽隐形矫治技术可摘戴,避免影响日常清洁牙齿,且矫治器可调节,可控制矫治力实施点,预防牙龈菌斑增多,降低其破坏力,从而更好地保护口腔牙周健康。孙海涛等[17]报道,无托槽隐形矫治技术较传统直丝弓矫治技术更能提高错牙合畸形患者咀嚼、语言功能满意度,促进整体美观,本研究发现无托槽隐形矫治技术治疗后患者语言功能、咀嚼功能满意度比舌侧隐形矫治高,但整体美观、便捷程度满意度低,分析原因为无托槽隐形矫治技术仅对牙冠部分包裹,异物感更小、舒适度更高,对发音影响相对较小,且矫治器在进食、刷牙等情况下可摘取,故不影响进食,但因矫治器及其附件存在,无法绝对隐形,故整体美观度不如舌侧矫治技术;而由于舌侧矫治器会对舌体运动造成一定影响,故会对患者进食与发音产生影响。
另外,本研究发现两种正畸方式治疗后并发症发生率并无差异,提示无托槽隐形矫治与舌侧隐形矫治均安全可靠。因此,若患者主要表现为牙周健康状态不佳,可优先选择无托槽隐形矫治技术,该技术矫治力度、强度与时间均可调控,操作时间、复诊次数少,对患者语言、咀嚼功能影响小,且矫治器摘戴方便,有利于日常清洁牙齿;但同时也存在着一些不足,美观度不如舌侧隐形矫治技术,且对操作者的技术能力要求高,与疗效直接相关。舌侧隐形矫治的优势在于隐形效果突出,矫治器体积较小,贴合性更好,使患者面部外形更加美观,还能有效保护唇侧牙釉质,但该技术实施过程中可能会引发舌倾问题,最终加大修复难度;且舌侧矫治器会影响舌体运动,可造成发音和进食障碍。
综上,无托槽隐形矫治与舌侧隐形矫治用于错牙合畸形的矫治均安全有效,但无托槽隐形矫治技术对患者牙周健康状况影响较小,舌侧隐形矫治技术更加美观便捷,临床需根据患者实际情况选择矫治方案,以提高其治疗满意度。

