富血小板血浆注射配合关节镜治疗膝关节骨关节炎对膝关节功能恢复及血清bFGF、TNF-α的影响
黄小华 钟亮 金会茗
膝关节骨关节炎(knee osteoarthritis,KOA)会造成膝关节功能障碍,出现疼痛、肿痛等症状,严重影响患者的日常活动能力和生活质量[1]。膝关节镜下膝关节清理术是KOA 的主要术式,但存在适应证范围小、术后复发率高的问题[2]。因此,临床需寻找一种能有效改善术后膝关节功能及症状的治疗方式,利于患者的预后。富血小板血浆(platelet-rich plasma,PRP)注射于关节腔受损部位能修复软骨,并且无明显免疫排斥反应,制备便捷[3]。本次研究将关节腔注射PRP 配合关节镜手术用于KOA 治疗中,探讨其对膝关节功能恢复的影响。现报道如下。
1 资料与方法
1.1 一般资料 选取2016 年10 月至2021 年10 月期间树兰(杭州)医院收治的82 例KOA 患者,其中男性37 例、女性45 例;平均年龄(62.27±12.20)岁;平均病程(3.50±0.60)年;Kellgren-Lawrence 分级:Ⅰ级9 例、Ⅱ级46 例、Ⅲ级27 例。纳入标准包括:①符合《骨关节炎诊治指南(2007年版)》[4]对KOA的诊断标准,伴有晨僵、患肢骨擦声等症状,经站立位X 线摄片、取样关节液检查确诊;②Kellgren-Lawrence 分级Ⅰ~Ⅲ级;③符合关节镜手术指征;④具备完善的病历资料,能配合本次研究试验要求,完成治疗和随访。并剔除:①既往膝关节手术治疗史者;②血小板计数不足150×109/L者;③既往3 个月内有消炎镇痛类药物治疗史者;④伴有半月板损伤、类风湿关节炎、风湿性关节炎及痛风性关节炎等其他膝关节疾病者;⑤自身免疫性疾病者;⑥妊娠、哺乳期者;⑦精神系统疾病者;⑧对本次研究受试药物和手术治疗存在相关禁忌证或过敏体质者。本次研究通过本院医院伦理委员会审批,患者知情同意。按照随机数字表法分为观察组和对照组,每组41 例。两组患者性别、年龄、病程等基线资料比较见表1。两组比较,差异均无统计学意义(P均>0.05)。
表1 两组患者的基线资料比较
1.2 方法
1.2.1 对照组行膝关节镜下膝关节清理术 取仰卧位,采用连续硬膜外麻醉,行膝关节镜下膝关节清理术。术中将关节镜置入膝关节外侧,检查膝关节情况以明确病变部位和严重程度,将游离体、破碎的半月板进行清理,修整损伤半月板,对增生的骨滑膜组织及碎片进行吸引、刨削、切除,并将增生的骨赘、软骨骨面打磨平整,打孔至少量渗血。若存在髌骨活动受限,则行髌骨内外侧支持带松解,若髁间窝过小,则行髁间窝扩大成形术。术毕选择0.9%氯化钠注射液持续冲洗病变部位,再采用透明质酸钠注射于关节腔,弹力绷带常规包扎患肢,局部冷敷患肢,切口缝合。术后第2 天,指导患者进行股四头肌等长收缩,术后第3 天,指导其开始膝关节屈伸锻炼,术后第7 天拆线,指导患者进行负重训练,术后康复训练时间为6 周。
1.2.2 观察组采用行膝关节镜下膝关节清理术+关节腔内注射PRP 治疗 膝关节镜下膝关节清理术方法与术后功能康复训练方法与时间同对照组。制备自体PRP:选择二次离心法进行制备,收集患者的外周血样装入含有抗凝剂的试管内,选择二次离心法进行制备,经离心分离后用吸管将分布于上层纤维蛋白原、分布于中层的高度浓缩血小板与邻近中层的红细胞吸出,并置于另一支试管内;试管内液体分为上层贫血小板血浆、中层富血小板血浆及下层少量红细胞3 层。手术结束30 min 后关节腔内注射PRP:取平卧位,协助患者将其患肢弯曲120°~150°,局部麻醉后将局部皮肤消毒,选择在骸骨内、外进针,穿刺至关节腔内,并将PRP 注射于关节腔内,针对关节积液患者,则先抽出关节积液,再注射PRP,缓慢地活动膝关节。注射完毕后,指导患者进行膝关节屈伸活动10 次,以保证PRP 均匀分布于关节腔内。每周治疗1 次,1 次注射2 ml,共治疗6 周。
1.3 观察指标 评估两组治疗6 周后的临床疗效,并比较两组治疗前后的膝关节功能,包括:膝关节疼痛视觉模拟评分(visual analogue scale,VAS)、膝关节肿胀评分、西安大略和麦克马斯特大学骨关节炎指数(Western Ontario and McMaster University arthritis index,WOMAC)评分及Lysholm 膝关节评分。比较两组治疗前后的血清碱性成纤维细胞生长因子(basic fibroblast growth factor,bFGF)、肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)水平。
1.4 统计学方法 采用SPSS 20.0 统计学软件进行数据分析。计量资料以均数±标准差()表示。组间计量资料比较采用t检验;计数资料比较采用χ2检验。设P<0.05为差异有统计学意义。
2 结果
2.1 两组临床疗效比较 治疗6 周后,观察组患者的总有效率为95.12%(39/41),高于对照组75.61%(31/41),差异有统计学意义(χ2=6.25,P<0.05)。
2.2 两组治疗前后膝关节功能评分比较见表2

表2 两组治疗前后膝关节功能评分比较/分
由表2 可见,治疗前,两组的膝关节VAS 评分、膝关节肿胀评分、WOMAC 骨关节炎指数和Lysholm膝关节评分比较,差异均无统计学意义(t分别=0.18、0.29、0.33、0.40,P均>0.05)。治疗后,两组的膝关节VAS 评分、膝关节肿胀评分、WOMAC 骨关节炎指数明显低于治疗前,Lysholm 膝关节评分高于治疗前,差异均有统计学意义(t分别=28.05、16.70、37.76、25.61、21.62、12.27、-16.37、-7.92,P均<0.05),且观察组膝关节VAS 评分、膝关节肿胀评分、WOMAC 骨关节炎指数明显低于对照组,Lysholm膝关节评分明显高于对照组,差异均有统计学意义(t分别=5.34、9.36、6.27、-4.89,P均<0.05)。
2.3 两组治疗前后的血清bFGF、TNF-α 水平比较见表3
由表3 可见,治疗前,两组的血清bFGF、TNF-α水平比较,差异均无统计学意义(t分别=0.15、0.40,P均>0.05)。治疗后,两组的血清bFGF、TNF-α 水平明显低于治疗前,差异均有统计学意义(t分别=36.32、25.29、11.53、6.20,P均<0.05),且观察组血清bFGF、TNF-α 水平明显低于对照组,差异均有统计学意义(t分别=11.18、4.57,P均<0.05)。
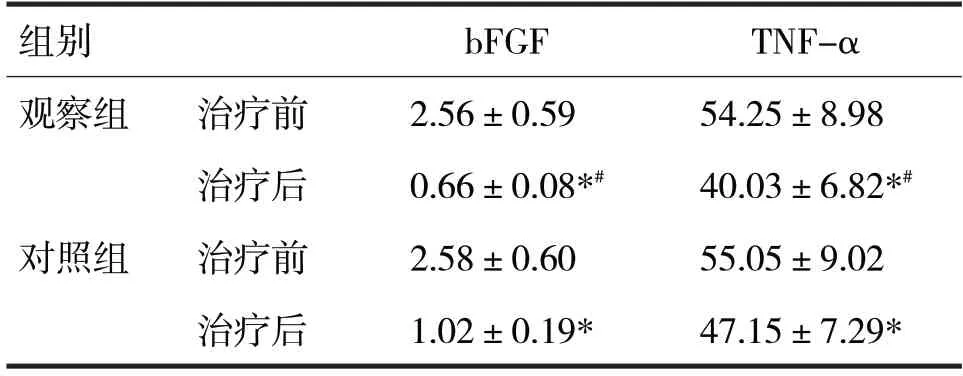
表3 两组治疗前后的血清bFGF、TNF-α水平比较/pg/ml
3 讨论
膝关节镜下清理术是治疗KOA 的首选术式,后期再开展膝关节置换术,但膝关节镜操作术修复半月板组织过程中,不仅对膝关节功能稳定性和力线平衡造成破坏,而且修剪清理后的滑膜及关节软骨会造成膝关节液渗出,减少膝关节腔的关节液,促使膝关节腔内软骨组织面无法得到足够润滑与营养,造成膝关节疼痛、肿胀,加重膝关节腔内炎症因子聚集,不利于患者早期膝关节功能训练。PRP 内含各种生长因子,如转化生长因子、骨形态发生蛋白及血小板衍生生长因子等,在软骨组织及韧带组织经新鲜化处理后,关节腔穿刺注射PRP 能有效发挥生长因子的再生修复作用,有效修复软骨,延缓膝关节炎发展,已广泛应用于韧带损伤及软骨修复治疗中[5]。卢庆峰等[6]学者将行关节清理术+PRP 注射用于KOA 患者治疗,发现患者膝关节疼痛明显改善,膝关节功能明显提高。本次研究将关节腔注射PRP 配合膝关节镜下膝关节清理术用于KOA 患者治疗中,其临床总有效率达95.12%,明显高于仅采用膝关节镜下膝关节清理术的同期患者(P<0.05),且膝关节VAS 评分、膝关节肿胀评分、WOMAC 骨关节炎指数均明显降低,Lysholm 膝关节评分明显升高(P均<0.05),提示关节腔注射PRP 配合关节镜手术方案治疗KOA 的疗效明确,能有效改善患者膝关节疼痛、肿胀及炎症,利于其术后膝关节功能恢复。
膝关节损伤会产生炎症,主要与生化、机械性因素打破关节软骨内环境稳定有关,会引发关节滑膜炎症,造成软骨损伤[7]。bFGF 属于一类广谱的有丝分裂源,能促进中胚层和神经外胚层细胞增殖,利于软骨及骨组织形成,并能强烈刺激毛细血管,血清与关节滑液中bFGF 水平能反映膝骨关节炎严重情况,可用于评价膝关节炎症进展的血清炎症指标[8]。TNF-α 作为多方面参与炎症病理变化的炎症反应介质,能有效反映KOA 患者炎症严重程度,用于评估膝关节炎症疾病的价值明确[9]。本次研究结果显示,经关节腔注射PRP 配合膝关节镜下膝关节清理术治疗后,血清bFGF、TNF-α 水平明显低于仅采用膝关节镜下膝关节清理术的同期患者(P均<0.05),提示加予关节腔注射PRP 治疗能对KOA 患者的血清bFGF、TNF-α 水平起到抑制作用,PRP 治疗能有效清除机体炎症介质和炎症因子,以改善膝关节滑膜炎症。
综上所述,关节腔注射PRP 配合膝关节镜下膝关节清理术的临床疗效显著,能有效缓解膝关节疼痛、肿胀症状,并能通过下调血清bFGF、TNF-α 水平的作用途径,以改善机体炎症,有效修复受损软骨。本次研究尚存不足之处,如样本量不够大,患者远期疗效并未进行研究,因此,临床后续仍需扩大样本量,延长研究时间,以提高研究价值。

