控制血糖护理在老年胃癌合并糖尿病患者围术期中的应用效果分析
张增华,徐丽琴,蔡碧霞
莆田市荔城区医院,福建莆田 351100
目前临床对胃癌患者首选手术切除治疗,但对 合并糖尿病的老年患者而言,其机体长期处于高血糖状态,各类靶器官均会受到不同程度损害,导致脏器功能受损[1]。老年患者本身机体各项机能均处于减退的状态,故对手术耐受程度较差[2]。加之糖尿病患者的组织修复能力降低,高血糖导致机体局部组织营养缺乏,降低白细胞的杀菌能力,从而导致术后创口愈合较慢,术后感染发生风险也较高[3]。故对此类患者需在其围术期做好血糖调控。本文旨在探讨胃癌合并糖尿病患者应用控制血糖护理的临床效果,特对2018年1月—2021年11月在莆田市荔城区医院接受治疗的患者56例进行研究,现报道如下。
1 资料与方法
1.1 一般资料
纳入对象为在本院接受治疗的56例老年胃癌合并糖尿病患者,以随机数表法均分对照组与观察组,各28例。本研究基本流程已上交至院伦理委员会,在其批准下开展。对照组中男15例,女13例;年龄60~86岁,平均(69.03±2.11)岁。观察组中男14例,女14例;年龄60~87岁,平均(69.11±2.13)岁。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院医学过伦理委员会批准。
1.2 纳入与排除标准
纳入标准[4]:参与研究的56例患者均对本研究同意;经病理学、影像学等诊断与《胃癌规范化诊疗指南》中该疾病诊断标准相符,并符合WHO对糖尿病的诊断标准;年龄在60岁以上。
排除标准[5]:合并精神异常、认知功能障碍疾病者;伴有血液系统疾病者;患有呼吸系统、感染性疾病、重要脏器功能严重受损者;合并其他肿瘤性疾病者。
1.3 方法
对照组接受常规围术期护理干预。①术前护理:为患者提供良好的住院环境,保障病房内安静、舒适,做好室内的环境护理及消毒工作。术前为患者提供专业的心理干预,缓解其紧张、担忧等负性情绪。给予患者鼓励、支持,使其放平心态,积极面对手术治疗。为患者提供用药指导,指导其如何正确使用降糖药物,并做好血糖波动监测,为医生的用药提供参考依据。术前做好胃肠道准备护理及患者的基础情况监测护理。②术中护理:做好患者静脉通道准备,将术中可能要用到的物品准备完善。与患者进行交流,转移其注意力,使其放松情绪。手术过程中监测患者的生命体征,并协助医师做好传递器械等操作。③术后护理:对患者进行饮食干预,叮嘱患者家属在患者术后给予流质易消化饮食;对营养状态较差患者,护理人员应给予肠外营养支持,并做好抗感染护理,预防术后感染发生。术后给予血糖监测,如患者血糖水平较低,应调整胰岛素用量。当患者进食后可更换为口服降糖药控糖。对术后无法进食者,血糖监测频率为1~2次/d,肠内营养支持者,血糖监测频率为4~6次/d,留置胰岛素泵治疗者,血糖监测频率为7~8次/d,确保患者血糖水平不超过10 mmol/L。
观察组接受控制血糖护理干预。基础围术期护理同对照组,再给予强化控制血糖护理。记录患者的体质量及每日血糖水平,结合患者既往治疗史及目前状态为患者制订针对性的血糖控制方案,遵医嘱将口服降糖药停用改皮下注射降胰岛素,并配合饮食干预及适当活动调控血糖。饮食控制是将患者的饮食调整为高蛋白、低糖饮食,让患者定量、定时进行饮食,术前1周每日控制主食摄入量在250~400 g,以豆制品为副食,多食用牛奶、鸡肉、鱼肉、瘦肉补充氨基酸,尽可能不吃水果。皮下注射胰岛素时,应确保穿刺部位及其周围皮肤的清洁、干燥。每日对患者测定8个时间点的血糖水平。结合测定值实时调整胰岛素的用量,以防止低血糖的发生。术后强化对患者的血糖值测定,并提高检查手术切口的频率,定期更换敷料。
1.4 观察指标
对比两组患者血糖,包括空腹血糖(fasting plasma glucose,FPG)、餐后2 h血糖(two hours postprandial blood glucose,2 hPG)控制情况。
对比两组患者术后首次下床时间、切口愈合时间及住院时间。
对比两组患者术后并发症(肠梗阻、切口感染、泌尿感染、低血糖)发生率[6]。
1.5 统计方法
采用SPSS 26.0统计学软件分析数据,符合正态分布的计量资料以(±s)表示,组间差异比较采用t检验;计数资料以频数或率(%)表示,组间差异比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组血糖水平对比
护理前,两组FPG、2 hPG对比,差异无统计学意义(P>0.05);护理后,观察组FPG、2 hPG低于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组血糖水平比较[(±s),mmol/L]

表1 两组血糖水平比较[(±s),mmol/L]
组别对照组(n=28)观察组(n=28)t值P值FPG护理前10.08±0.9210.09±0.930.0400.968护理后8.93±0.656.52±0.4216.479<0.0012 hPG护理前12.68±1.1212.69±1.130.0330.974护理后8.72±0.826.09±0.6213.537<0.001
2.2 两组术后恢复指标对比
护理后,观察组术后首次下床时间、切口愈合时间及住院时间低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者术后恢复指标比较[(±s),d]
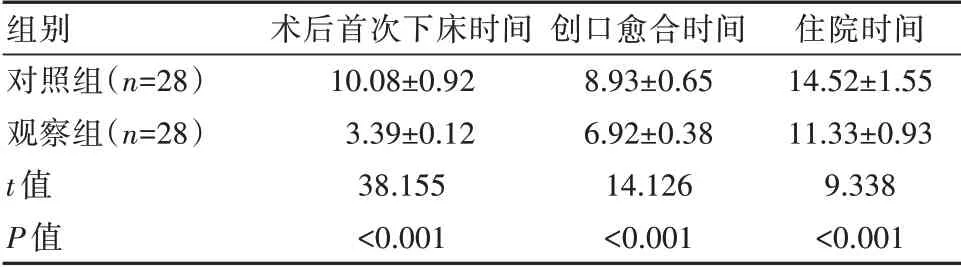
表2 两组患者术后恢复指标比较[(±s),d]
组别对照组(n=28)观察组(n=28)t值P值术后首次下床时间10.08±0.923.39±0.1238.155<0.001创口愈合时间8.93±0.656.92±0.3814.126<0.001住院时间14.52±1.5511.33±0.939.338<0.001
2.3 两组手术安全性对比
护理后,观察组术后并发症发生率低于对照组,差异有统计学意义(P<0.05)。见表3。

表3 两组患者术后并发症发生率比较[n(%)]
3 讨论
胃癌属于我国患病率最高的恶性肿瘤,具有较高的病死率,严重威胁患者的生命安全。糖尿病属于老年群体的常见基础疾病,当老年糖尿病患者发生胃癌时,两种疾病会相互影响,增加治疗困难度[7-8]。临床调查研究发现,在对本病患者实施手术治疗时,为保障治疗效果,围术期血糖控制至关重要[9-10]。有效的护理干预是保障患者血糖控制质量的有效方式[11-12]。
本研究表明,经护理后,观察组FPG(6.52±0.42)mmol/L、2 hPG(6.09±0.62)mmol/L显著低于对照组的(8.93±0.65)、(8.72±0.82)mmol/L(P<0.05)。这与黄新梅等[13]发表的《医院信息化血糖管理对围术期糖尿病患者的影响》中“护理后,实验组FBG(6.54±1.65)mmol/L、PBG(6.12±1.95)mmol/L优于 对 照 组 的(8.77±1.29)、(8.67±2.33)mmol/L(P<0.05)”观点一致,具有较高的可依据性。分析原因为胰岛素注射能够模拟人体释放的胰岛素量,有效维持机体胰岛素水平[14-15]。控制血糖护理是停用口服降糖药,改为皮下注射胰岛素,能够在弥补基础胰岛素量缺失的情况下,维持患者机体内胰岛素水平[16],平稳控制血糖,也显著提高血管通透性,有效改善机体缺氧状态。该方式能够降低皮下注射胰岛素的次数,患者更为舒适[17],使其在更好的状态下接受手术,提高术后恢复速度,保障治疗安全性[18]。本研究从术后恢复情况及术后并发症发生情况分析显示,护理后,观察组术后首次下床时间、切口愈合时间及住院时间低于对照组(P<0.05);观察组术后并发症发生率低于对照组(P<0.05)。与相关研究的相关文章观点一致[7]。证实控制血糖护理的应用可提高患者机体对手术的耐受程度。
综上所述,老年胃癌合并糖尿病患者围术期中实施控制血糖护理后,患者围术期血糖水平得到有效调控,缩短术后恢复时间,显著降低术后并发症发生率。

