子宫腺肌病合并子宫内膜异位症不孕患者术后妊娠影响因素分析
张 明,蒋艺莎,陈 静
北部战区总医院 妇产科,辽宁 沈阳 110003
子宫内膜异位症(endometriosis,EMT)是好发于育龄期女性的激素依赖性疾病,其病因是间质、腺体等具有活性的子宫内膜组织出现在子宫内膜存在以外的部位,可出现EMT 浸润、形成异位结节、周围组织纤维化、周期性出血、月经异常、痛经等症状[1]。据统计,10%~20%的育龄女性患有EMT,而EMT 患者中不孕率高达40%[2]。目前,EMT 的病因尚未完全阐明,对于有生育需求的EMT 不孕患者的主要治疗方法是双镜下行姑息性手术,术后妊娠率约在50%左右[3]。有研究对影响EMT 不孕患者术后妊娠的危险因素进行研究发现,子宫腺肌病(adenomyosis,AM)是其中不良危险因素之一[4]。因此,如何提高AM 伴EMT 不孕患者术后的妊娠率受到临床的关注,但关于AM 伴EMT 不孕患者术后妊娠影响因素的研究较少。本研究旨在分析影响行姑息性手术治疗的AM 伴EMT 不孕患者术后妊娠的因素。现报道如下。
1 对象与方法
1.1 研究对象 选取自2020 年1 月至2021 年6 月救治的AM 伴EMT 不孕患者86 例,所有患者均行姑息性手术治疗,术后定期随访。以术后12 个月是否受孕分为两组,21 例受孕患者为妊娠组,65 例未受孕患者为非妊娠组。纳入标准:(1)育龄已婚女性,年龄23~42 岁;(2)符合《子宫内膜异位症的诊治指南》中EMT 诊断标准[5],并根据临床表现、术前影像检查及手术病理结果确诊为AM 的患者;(3)男方精液检查正常,性生活正常,有生育需求,近12 个月未受孕者;(4)对本研究知情同意,并签署知情同意书。排除标准:(1)有手术禁忌证;(2)合并其他内科严重疾病,或合并免疫系统疾病及恶性肿瘤;(3)术前服用过激素类药物;(4)合并凝血功能障碍;(5)伴有其他不孕因素。本研究经医院医学伦理委员会审批通过。
1.2 研究方法 86 例患者均于宫腔镜与腹腔镜下行姑息性手术,施术日期为月经干净后3~7 d。患者完善相关检查后气管插管全身麻醉,先于腹腔镜下仔细检查盆腔粘连、宫骶韧带、输卵管、卵巢等情况,去除子宫内膜异位病,行卵巢修补。再于腹腔镜下对盆腔粘连进行松解,其后行宫腔镜探查术,用输卵管通液术检查输卵管通畅情况,对堵塞的输卵管进行修复。术毕冲洗腹腔,预防粘连,术后进行生育指导,根据患者情况应用促排卵药物,根据患者要求采用辅助生育技术等。
1.3 观察指标 收集患者年龄、腹部手术史、不孕类型、不孕时间、体质量指数(body mass index,BMI)、AM 病灶类型、EMT 分型、美国生育学会的修正子宫内膜异位症分期(the revised American Fertility Society classification,r-AFS)、手术时间、术中出血量、术后是否采用激素治疗和辅助生育、输卵管通畅情况、术后窦卵泡计数(antral follicle count,AFC)、EMT生育指数(endometriosis fertility index,EFI)及EMT囊肿最大直径,并分析影响AM 伴EMT 不孕患者手术效果的因素。
1.4 统计学方法 采用SPSS 19.0 软件进行统计学分析,计量资料以均数±标准差()表示,比较采用t检验;计数资料以例(百分率)表示,比较采用χ2检验,等级资料组间比较采用Wann-Whitney 秩和检验;多因素分析采用Logistic 回归分析,以P<0.05为差异有统计学意义。
2 结果
2.1 单因素分析 两组患者年龄、腹部手术史、不孕类型、不孕时间、AM 病灶类型、r-AFS 分期、EFI评分、术后AFC、EMT 囊肿最大直径及术后激素治疗、术后辅助生育、输卵管通畅情况比较,差异有统计学意义(P<0.05)。见表1。

表1 两组患者相关指标单因素分析/例(百分率/%)
2.2 多因素分析 将单因素分析中差异有统计学意义的指标根据权重赋值(表2),纳入Logistic 回归方程进行多因素分析。多因素分析结果显示,原发性不孕(OR=2.719,95%可信区间1.152~7.483)、r-AFS 分期Ⅲ~Ⅳ期(OR=1.493,95%可信区间1.129~3.228)、EFI 评分<6.5 分(OR=1.716,95%可信区间1.042~2.984)、术后AFC<7 个(OR=2.262,95% 可信区间1.928~5.338)、输卵管不通畅(OR=2.926,95%可信区间2.419~6.483)是AM 伴EMT 不孕患者术后不孕的危险因素(P<0.05);术后辅助生育(OR=0.556,95%可信区间0.218~0.760)是AM 伴EMT 不孕患者术后不孕的保护因素(P<0.05)。见表3。
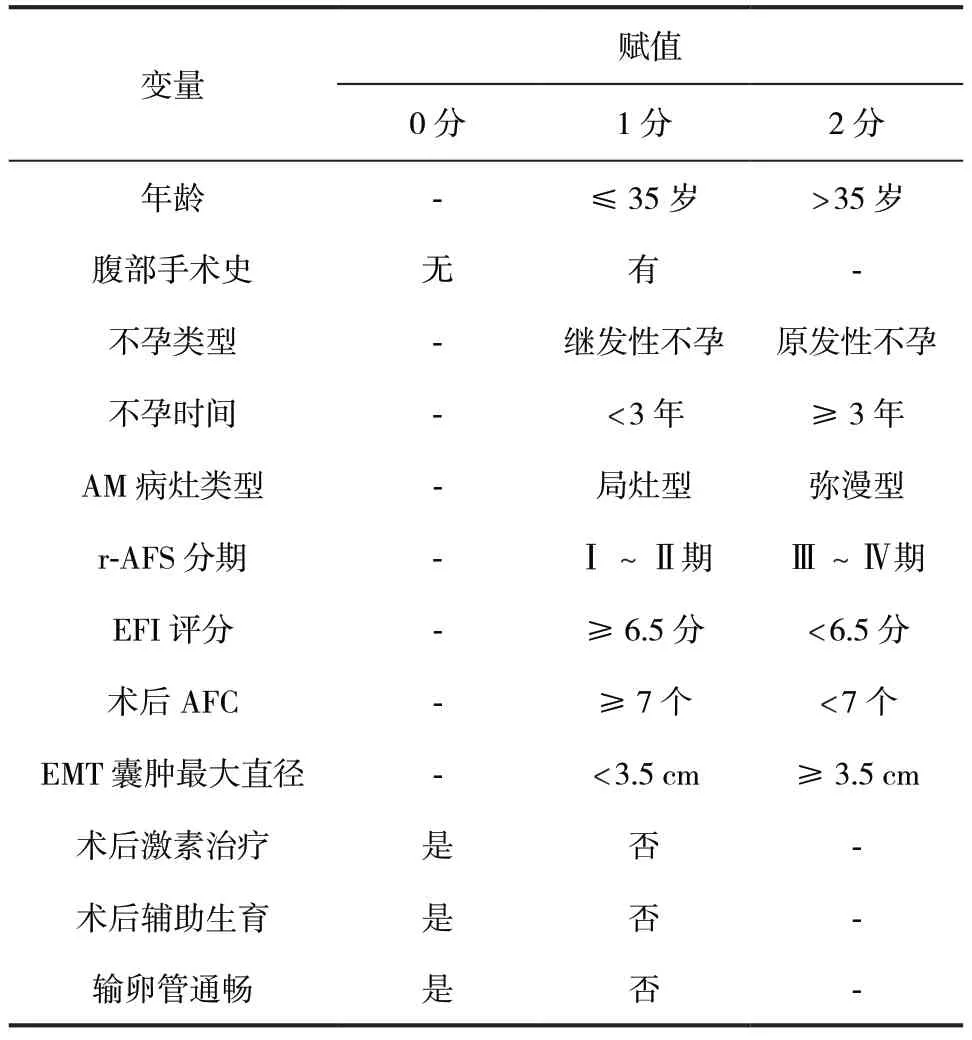
表2 AM 伴EMT 不孕患者相关影响因素赋值
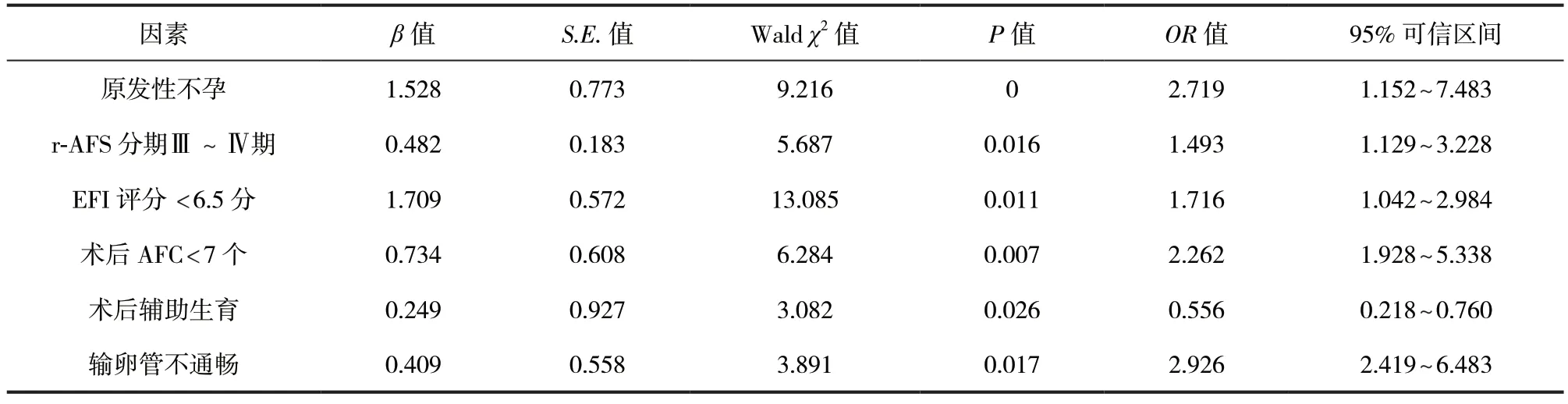
表3 影响AM 伴EMT 不孕患者术后不孕的危险因素Logistic 回归分析
3 讨论
EMT 引起不孕的机制较复杂,EMT 会影响盆腔、卵巢、输卵管的环境而导致不孕[6]。首先,EMT 病灶位于卵巢,会对正常组织造成不同程度的破坏,随着病变进展,可形成卵巢内巧克力血样囊肿,引起卵巢周围炎性反应,促进卵巢与附近组织粘连形成,影响卵细胞发育、成熟而导致不孕。其次,卵巢周围炎性反应的反复及加重,可引起组织纤维化,影响激素水平调节,致卵泡颗粒细胞功能异常,增加不孕风险。姑息性手术是治疗EMT 不孕的常用手段。有研究报道,EMT 不孕患者术后妊娠率约为50%[7-10]。而AM是EMT 不孕患者术后不孕的危险因素之一。本研究患者术后12 个月内的妊娠率为24.4 %,低于EMT 不孕患者术后平均妊娠率,这与可能患者合并AM有关。
r-AFS 分期是美国生殖学会提出的一种分期方法,其对EMT 类别的划分更细、更科学、更合理,更凸显直肠子宫凹陷粘连程度及输卵管病变对妊娠 的影响。r-AFS 分期在临床应用后,因信度和效度较高在全球得到广泛推广,成为权威的评分方法之一,r-AFS 分期越高,EMT 病情越严重[11]。EFI 评分是较r-AFS 分期更客观、更简便的一种评分法[12]。刘典芳等[13]研究结果显示,EFI 评分越高,EMT 不孕患者的妊娠率越高。本研究结果显示,妊娠组r-AFS分期低于非妊娠组,EFI 评分高于非妊娠组。进一步行Logistic 回归分析显示,r-AFS 分期Ⅲ~Ⅳ期、EFI 评分<6.5 分是AM 伴EMT 不孕患者术后不孕的危险因素(P<0.05)。分析原因可能是r-AFS 分期高、EFI评分低的患者EMT囊肿直径更大,入侵更深,病程更长,EMT 病灶面积更大、根治率更低,盆腔内粘连更严重,不利于排卵,所以术后不易受孕。因此,建议r-AFS 分期高的患者应积极治疗,改善盆腔病变,提高妊娠率。虽然r-AFS 分期对EMT 的严重程度及预后评估有一定的价值,但由于部分评分是医师根据患者症状、临床表现进行评价,具有一定的主观性。本研究结果与刘典芳等[13]研究结果相同,提示r-AFS 分期和EFI 评分可作为评估AM 伴EMT 不孕患者术后疗效的指标,对指导临床治疗有一定价值。本研究单因素分析显示,妊娠组与非妊娠组年龄比较,差异有统计学意义(P<0.05),但多因素分析显示,年龄不是影响患者术后疗效的危险因素。但随着女性年龄的增加,卵巢功能会逐渐减弱,妊娠率也会随之降低,再加之EMT 阻塞输卵管,使输卵管变硬僵直,且输卵管不通畅也是导致AM 伴EMT 不孕患者术后不孕的危险因素。这部分患者即使通过姑息性手术治疗,疗效也较差。术后辅助生育是AM伴EMT 不孕患者术后不孕的保护因素,提示卵巢储备功能低下的患者姑息手术后可接受辅助妊娠,可在一定程度上提高妊娠率。
Logistic 回归分析结果显示,原发性不孕、术后AFC<7 个是AM 伴EMT 不孕患者术后不孕的危险因素。分析其原因,原发性不孕患者可能受自身免疫因素及子宫内膜容受性的影响,不孕原因较继发性不孕更为复杂,而姑息手术并不能解决自身不孕的因素,手术疗效差。卵巢的储备功能包括卵泡的生长和发育能力,AFC 是卵泡生长和发育的重要阶段,是成熟卵泡的前体,AFC 的数量可直接反映出卵巢的功能。AFC 数量越低,说明卵泡的生长和发育能力越差,术后妊娠越困难,定期检测AFC 不仅可评估手术疗效,还可为辅助生殖技术提供参考依据。
综上所述,影响AM 伴EMT 不孕患者术后疗效的因素有r-AFS 分期高、EFI 评分低、术后AFC 少、原发性不孕、输卵管不通畅。对于合并上述危险因素的患者可建议其采用辅助生育,可有助于提高妊娠率。本研究样本量较少,随访时间较短,上述危险因素还需进一步扩大样本予以验证。

