胫骨平台骨折患者切开复位内固定术后切口感染发生率及危险因素分析
沈逊 陈金伟 魏子健 覃健
随着我国经济水平、交通的快速发展,因高能力所引发的膝关节创伤人群越来越多,其中胫骨平台骨折是其中一种,亦是临床最常见的骨折类型之一。据相关研究数据指出,胫腓骨折中有1/3的患者为胫骨平台骨折,该数据为36.0%左右,占所有骨折患者的1.66%[1-3]。临床中对胫骨平台骨折最常用的治疗方案为切开复位内固定,由于该种治疗方案具有创伤性、侵入性,术后难免会发生切口愈合效果不理想、骨性关节炎、切口感染等情况,而切口感染是术后最常见的并发症,不仅可延长患者的住院时间,同时使患者长时间接受伤口所带来的痛苦,故对其生活质量产生一定的影响,亦增加了患者家庭经济负担[4-5]。虽然,经过众多学者的不断深入研究,并制定了相应的干预措施,但取得的效果却不尽一致。只有从源头入手,即患者发生切口感染的风险因素,方能从根本上制定相应的应对方案,为早期预防和干预提供准确的参考依据,现将结果报道如下。
1 资料与方法
1.1 一般资料
通过便利抽样法,选取南京医科大学附属逸夫医院2018年1月-2021年12月收治的70例胫骨平台骨折患者为研究对象。纳入标准:(1)年龄在18周岁及以上;(2)既往无手术史;(3)患者均行切开复位内固定治疗;(4)术前无急慢性感染;(5)病例资料齐全。排除标准:(1)病理性骨折;(2)陈旧性胫骨平台;(3)入组前有镇静药和/或抗抑郁药长期服用史。70例患者中,男46例,女24例;年龄21~68岁,平均(49.42±9.78)岁。本研究经医院伦理委员会同意,患者及家属签署知情同意书。
1.2 方法
由专人通过医院电子病历系统收集患者的人口学资料、实验室指标等详细资料,(1)患者基本信息:主要包括姓名、性别、年龄、体重指数;(2)生活习惯:是否嗜酒、是否吸烟;(3)基础疾病:糖尿病、高血压等;(4)骨折类型:开放型/闭合型、高能量损伤/低能量损伤;(5)手术相关指标:术前ASA评分、麻醉方式、手术用时、抗生素应用情况、术中出血量、住院治疗用时、术前等待时间;(6)术前各项指标:淋巴细胞计数、中性粒细胞计数、血红蛋白、白细胞、白蛋白、总蛋白等。
1.3 统计学处理
本研究数据采用SPSS 22.0统计学软件进行分析和处理,计量资料以(±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,通过多因素Logistic回归分析法进行多因素分析。P<0.05为差异有统计学意义。
2 结果
2.1 胫骨平台骨折切开复位内固定术患者术后切口感染的单因素分析
70例胫骨平台骨折患者,按照术后感染情况进行分组,其中17例患者发生术后切口感染,将其划入感染组,剩余53例患者术后未发生切口感染,将其划入未感染组。单因素分析结果显示,BMI、吸烟史、骨折类型、术前ASA评分、术前应用抗生素、术前白蛋白水平、糖尿病、手术用时、住院时间是胫骨平台骨折切开复位内固定术患者术后切口感染发生的重要影响因素(P<0.05);年龄、性别、全身麻醉、饮酒、损伤机制、术前等待时间、高血压、术中出血量、术前总蛋白水平、术前中性粒细胞比例>75%、术前淋巴细胞水平对胫骨平台骨折切开复位内固定术患者术后切口感染无明显影响(P>0.05),见表 1。
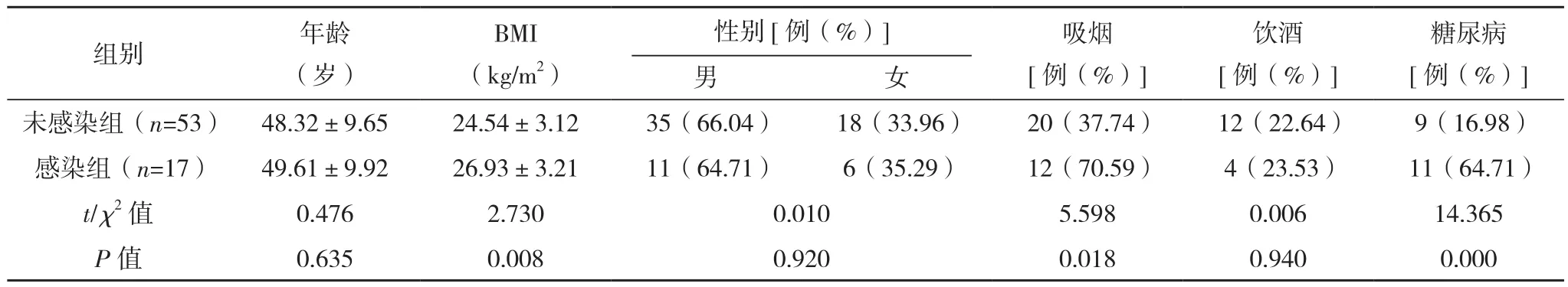
表1 胫骨平台骨折切开复位内固定术患者术后切口感染的单因素分析
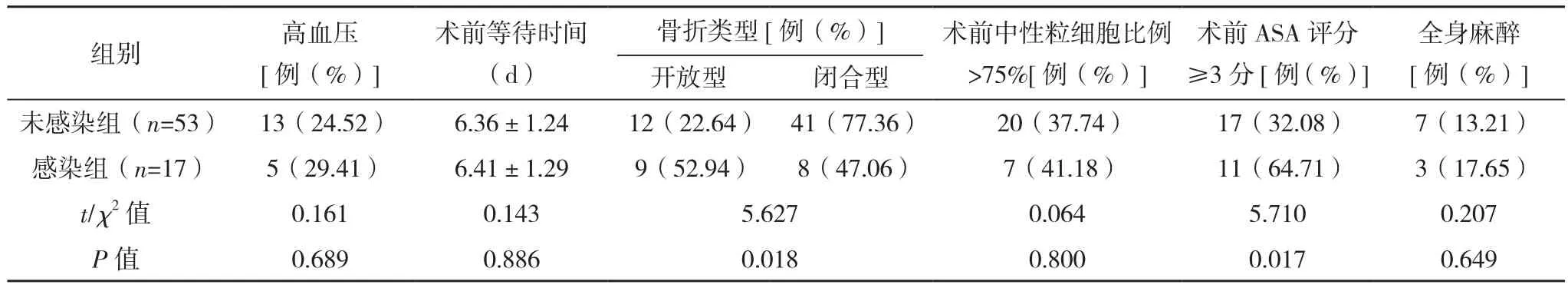
表1(续)

表1(续)

表1(续)
2.2 胫骨平台骨折切开复位内固定术患者术后切口感染的多因素分析
将BMI、吸烟史、骨折类型、术前ASA评分、术前应用抗生素、术前白蛋白水平、糖尿病、手术用时、住院时间作为自变量,并进行赋值;将术后切口感染作为应变量进行多因素Logistic回归分析,结果显示,BMI、开放型骨折、手术用时>150 min、术前白蛋白水平<35 g/L及术前ASA评分≥3分是胫骨平台骨折切开复位内固定术患者术后切口感染发生的独立危险因素(P<0.05),见表2。
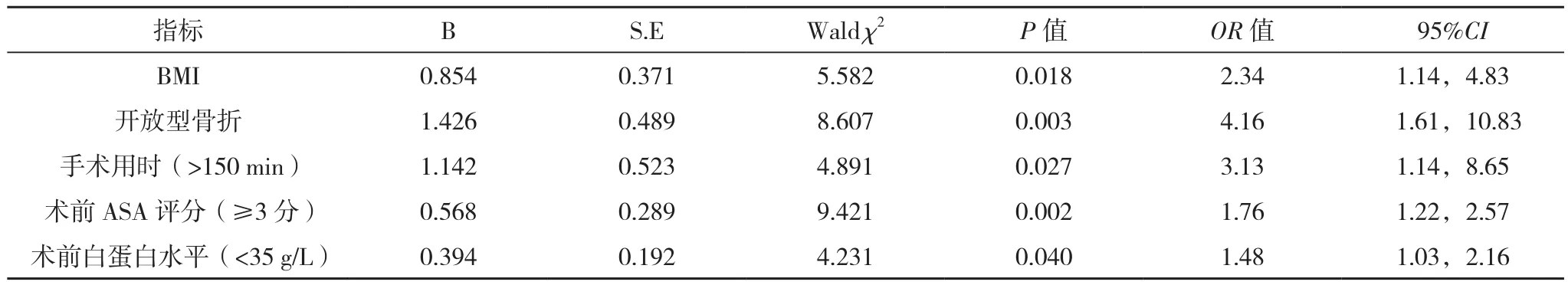
表2 胫骨平台骨折切开复位内固定术患者术后切口感染的多因素分析
3 讨论
作为人体最重要的承重部位之一的胫骨平台,因涉及全部或者部分膝关节胫骨面,为此临床对其治疗的难度较高,且术后发生并发症风险概率高[6]。为此了解该类患者发生术后切口感染的风险因素十分必要,术前积极预防和降低术后并发症风险意义重大。
本研究结果显示,BMI、开放型骨折、手术用时 >150 min、术前白蛋白水平 <35 g/L 及术前 ASA评分≥3分是胫骨平台骨折切开复位内固定术患者术后切口感染发生的独立危险因素(P<0.05)。结合相关文献[7-15],笔者分析相关危险因素如下,(1)吸烟:经过大量的研究已经证实,吸烟会影响手术切口愈合(吸烟者切口感染高于非吸烟者4倍之多),而术前与术后积极戒烟,能够降低相关并发症发生概率。主要原因与烟草中的尼古丁会影响外周血氧气分布,进而损伤软组织、骨骼,为此对切口愈合产生影响,增加感染风险。(2)高BMI与糖尿病:绝大多数慢性疾病(糖尿病、高血脂、高血压)患者,会同时伴有高BMI,作为术后切口感染的危险因素之一,极大地增加术后感染的风险概率,由于糖尿病患者影响切口恢复的机制非常复杂,主要归纳以下几点,①血小板极易凝聚;②巨噬细胞和数目能力降低;③糖尿病患者的蛋白非酶糖化会直接影响胶原纤维特性;④糖尿病微血管病变,引发血管闭塞等进而影响切口愈合。(3)开放型骨折:该类患者的骨折严重,骨折部位的黏膜、皮肤发生严重破损,甚至会直接受到外界的感染。对其治疗最重要内容是及时,将伤口尽快处理,以此来预防深度感染,且应在复位固定前及时清创,以此来预防影响组织活性。临床相关研究指出,开放型胫骨平台骨折发生切口感染概率是其他骨折类型的2倍之多,本次研究结果与其基本一致。(4)住院用时延长与手术用时延长:只有复杂的骨折类型,在开展切开复位内固定术的时间会不断延长,住院恢复用时也越长,骨折病情的复杂性与手术用时、住院恢复用时呈正相关,而手术时间的不断延长,亦能增加术后切口感染的风险,继而延长患者的住院恢复用时。相关研究指出,手术用时每延长1 h,术后切口感染风险会增加78%[13]。(5)术前白蛋白水平:临床公认为当白蛋白水平<35 g/L为营养不良状态,营养不良不仅能影响术后切口愈合时间,亦能增加术后切口感染的风险。临床中判断患者营养不良的指标较多,如淋巴细胞、转铁蛋白等,由于白蛋白具有20 d的半衰期,为此已经被众多研究者公认为是判定患者营养状态的最佳指标,白蛋白水平降低影响术后切口愈合的机制归纳为以下几点,①影响纤维细胞和胶原蛋白的增殖和合成;②降低了血液循环中的淋巴细胞计数,影响其免疫系统,导致抵抗能力降低。通过本次研究数据充分证明:术前评估患者的身体营养状态,一旦发现应及时纠正,对预防和降低术后切口感染有利。(6)术前ASA评分:ASA评分指标是判定患者身体状态、手术风险重要的评价方法,当该量表分值越高代表患者的身体状态和健康程度越不理想。将其作为独立危险因素,充分证明了解患者身体状态,对控制和降低术后切口感染有积极的意义。
综上所述,对于胫骨平台骨折患者而言,开放型骨折患者、术前营养不良患者、术前ASA评分高患者、吸烟患者,术后切口感染风险高,因此应在术前评估以上风险因素,对降低胫骨平台骨折患者切开复位内固定术后切口感染的风险具有重要意义。

