糖皮质激素治疗重症药物性肝损伤的效果分析
严 微, 黄会芳
1 山西医科大学 第一临床医学院, 太原 030001; 2 山西医科大学第一医院 消化内科, 太原 030001
药物性肝损伤(drug-induced liver injury,DILI)是指在使用各类药物过程中,由药物本身及/或其代谢产物所导致的肝损伤,是最常见的药物不良反应之一[1]。据报道,DILI的发病率在逐年升高,相关药物多达1000余种,由于临床表现多样,缺乏特异性生物标志物,使得其诊断率相对较低。大多数DILI患者预后良好,但部分患者可进展为肝衰竭、死亡或需肝移植[2]。糖皮质激素长期以来被认为是治疗重症DILI的潜在方法,然而,国内外对其治疗DILI的效果报道不一[3]。本文旨在通过回顾性分析重症DILI患者的临床资料,探讨重症DILI患者临床特征及糖皮质激素治疗效果,为DILI诊治提供参考。
1 资料与方法
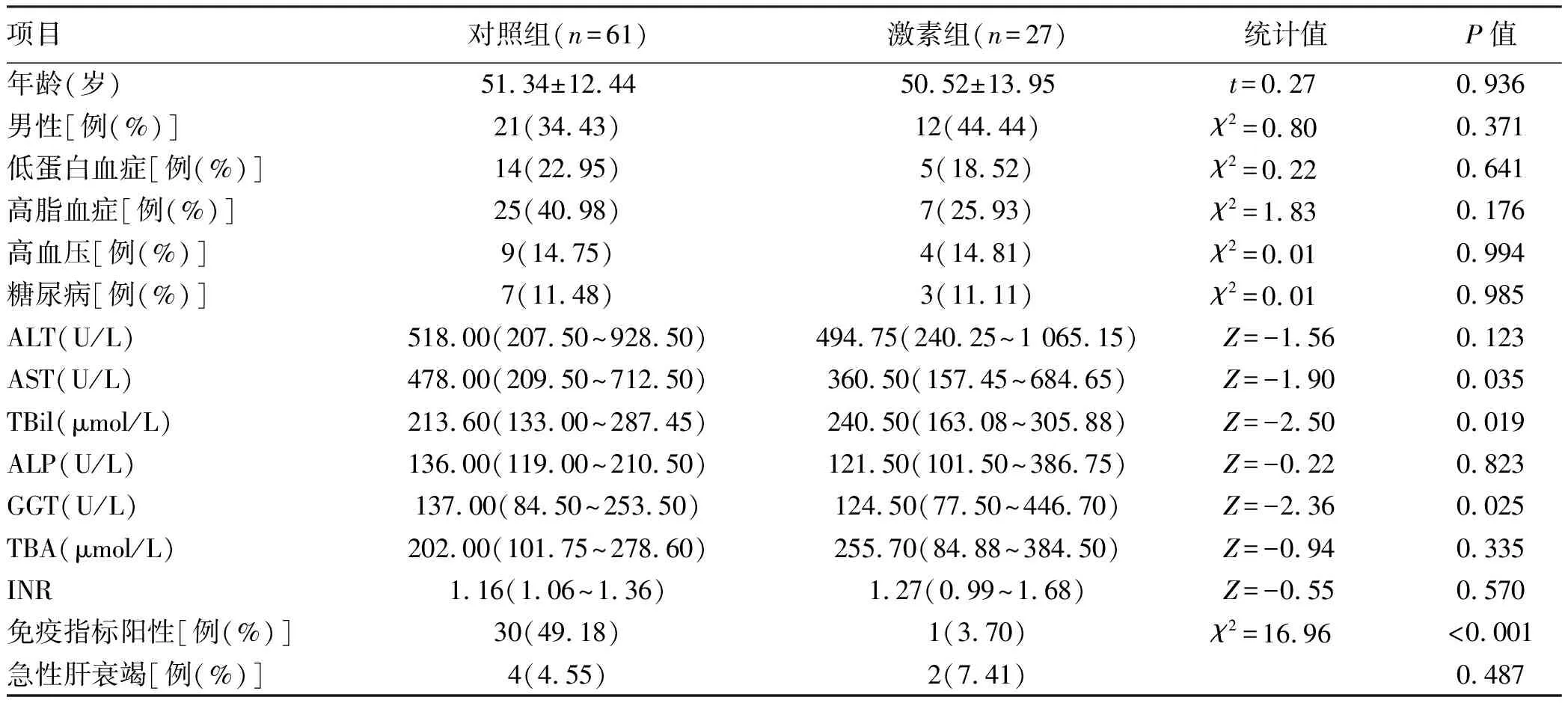
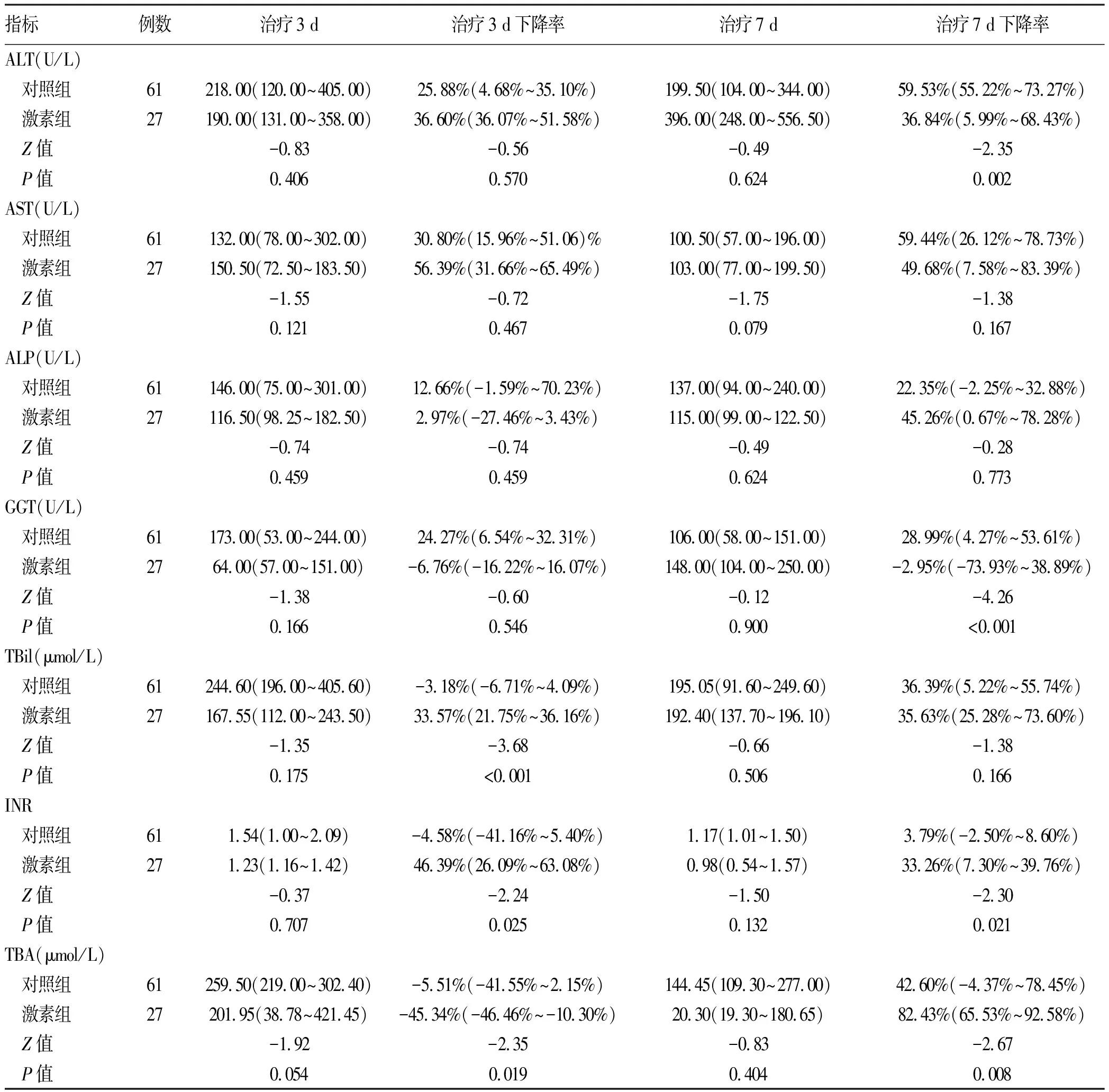
1.1 研究对象 收集2019年1月—2021年9月山西医科大学第一医院诊治的所有DILI患者的临床资料。DILI的诊断参照2015年版《药物性肝损伤诊治指南》[4],所有患者的RUCAM评分均>5分,严重程度3~4级的患者被认定为重症DILI。3级(重度肝损伤):血清ALT和/或ALP升高,TBil≥85.5 μmol/L,伴或不伴INR≥1.5;患者需要住院治疗,或住院时间延长;4级(急性肝衰竭):血清ALT和/或ALP水平升高,TBil≥171 μmol/L或每日上升≥17.1 μmol/L,INR≥2.0或PTA<40%,可同时出现腹水或肝性脑病;或其他器官功能衰竭。临床分型:(1)肝细胞损伤型,R≥5且ALT≥3倍正常值上限(ULN);(2)胆汁淤积型,ALP≥2×ULN且R≤2;(3)混合型,ALT≥3×ULN,ALP≥2×ULN,且2 1.2 纳入及排除标准 纳入标准:年龄≥18岁的重症DILI患者。排除标准:(1)其他原因或疾病导致的肝损伤,包括各类肝炎病毒、巨细胞病毒、EB病毒感染,酒精性肝损伤,胆道病变,自身免疫性疾病,遗传代谢性肝病等;(2)合并有严重的全身性疾病,如尿毒症、严重心脑血管、肾和造血系统疾病等。 1.3 研究方法 根据患者是否使用过激素分为对照组和激素组。两组患者都停用肝损伤药物,接受静脉输注保肝药物(包括多烯磷脂酰胆碱、谷胱甘肽、复方甘草酸苷等药物)治疗,部分患者进行人工肝支持治疗,少数患者因病情需要输注抗生素和血制品(即人血白蛋白、红细胞、新鲜冰冻血浆等)。激素组患者因常规治疗1~2周后病情未好转或进一步恶化而加用激素,糖皮质激素的治疗方案一般为静脉滴注甲泼尼龙40~60 mg/d,治疗5~7 d。 1.4 疗效和终点 疗效判定:通过住院期间患者的临床表现及所监测的生化指标来判断短期疗效。有效[5]:症状缓解或消失,血清TBil水平在治疗第3天下降>10%或第7天下降>30%,停药后肝功能无反跳,其中对照组以入院时肝功能为基数,激素组以使用激素前的肝功能水平为基数。无效:未达到以上治疗标准或治疗过程中病情加重。主要终点:血清TBil<85.5 μmol/L。随访时间起始于2019年9月,截止时间2022年11月,随访内容包括临床表现、血常规、肝肾功能、电解质、血糖、血脂、自身免疫指标等相关指标的变化。 2.1 一般资料 共纳入88例重症DILI患者,其中男33例(37.5%),女55例(62.5%);中位年龄49岁;肝细胞损伤型63例(71.59%),胆汁淤积型15例(17.05%),混合型10例(11.36%)。在造成肝损伤的药物中,以中药和膳食补充剂(herbal and dietary supplements,HDS)最为常见,共66例(75%),使用解热镇痛药18例(20.45%)、抗微生物药物15例(17.05%),其他药物还包括化疗药、激素类药、降压药、降脂药、降糖药、精神类药等,其中23例(26.14%)联合使用以上多种药物。患者主要临床表现包括黄疸(78.41%,69/88)、恶心(37.50%,33/88)、纳差(34.09%,30/88)、乏力(25.00%,22/88),其他症状为腹部不适、皮肤瘙痒、呕吐。 27例(30.68%)患者接受了激素治疗即激素组,其余61例(69.32%)纳入对照组。6.82%(6/88)的患者肝损伤程度达到4级(急性肝衰竭),其中对照组4例,激素组2例。激素组中16例患者因常规保肝治疗后肝酶下降但胆红素(主要为TBil和DBil)持续升高或降低不明显而加用激素;4例患者因胆红素稳定下降但转氨酶波动较大而加用激素;5例患者因转氨酶、胆红素、INR等相关指标均改善不明显而加用激素;2例患者因入院时肝损伤程度已达重度4级而使用激素。88例重症DILI患者中有31例患者血清学自身免疫指标阳性,女性占70.97%(22/31)。激素组中1例患者抗心磷脂抗体IgG及IgM阳性;对照组共30例患者表现出自身免疫特征,22例抗核抗体阳性,1例抗核糖体P蛋白抗体阳性,5例抗线粒体抗体阳性,10例血清IgG水平升高。22.58%(7/31)的患者存在嗜酸性粒细胞增多,无患者出现发热和皮疹。以上患者经完善相关指标检查后均除外自身免疫性疾病,在后续随访治疗中,仅部分患者复查了免疫指标,其中多数患者在病情改善后免疫指标转阴。 两组患者基线特征比较,AST、GGT、TBil及免疫指标阳性占比差异均有统计学意义(P值均<0.05)(表1)。 2.2 短期治疗不同时间点实验室指标及其下降率比较 治疗3 d时,激素组患者各实验室指标均较基线时下降;对照组患者ALT、AST水平较基线降低,而ALP、GGT、TBil、INR、TBA水平升高。两组治疗3 d时TBil、INR及TBA下降率比较,差异均有统计学意义(P值均<0.05);治疗7 d时,两组ALT、GGT、INR和TBA下降率差异均有统计学意义(P值均<0.05)(表2)。治疗14 d和21 d时,两组患者各实验室指标水平及下降率比较,差异均无统计学意义(P值均>0.05)。 2.3 疗效评估 激素组患者在激素治疗3 d时TBil、TBA、INR下降尤为明显,该组治疗3 d时有效率达59.26%(16/27),而对照组仅为29.51%(18/61),两组比较差异有统计学意义(χ2=55.82,P=0.008)。治疗7 d时激素组的累积有效率为81.48%(22/27),对照组仍为29.51%(18/61),两组比较差异亦有统计学意义(χ2=64.27,P<0.001)。激素组2例急性肝衰竭患者治疗均无效;对照组4例急性肝衰竭患者中2例治疗有效,并在治疗3周后达到终点,2例治疗无效,其中1例死亡。激素组16例因常规保肝治疗后肝酶下降但胆红素持续升高或下降不明显而加用激素的患者中,除1例急性肝衰竭患者治疗无效外,余下15例均治疗有效。在随访过程中,所有治疗有效的患者均未出现肝功能反弹。 共41例患者在2周内达到治疗终点,激素组在治疗3、7、14 d达到治疗终点患者的累积有效率分别为11.11%(3/27)、25.93%(7/27)、33.33%(9/27),对照组在治疗3、7、14 d的累积有效率分别为4.92%(3/61)、29.51%(18/61)、52.46%(32/61),两组比较差异均无统计学意义(P值均>0.05)。 2.4 使用激素的安全性 激素组共3例患者出现不良反应,1例既往无基础疾病的患者出现血糖升高,餐后血糖最高达23.4 mmol/L,停用激素并调整饮食后血糖得到控制;对照组和激素组各有2例患者在治疗期间出现肺部感染,给予抗生素治疗后感染得到控制。 随着临床药物应用的多样化和复杂化,DILI的发病率逐渐增高。2002年Sgro等[6]基于法国人群的一项研究估计全球DILI年发病率为(13.9±2.4)/10万;2013年Björnsson等[7]基于冰岛人群的研究估计DILI年发病率为19.1/10万;2019年Shen等[8]收集了我国308家医疗机构2012年—2014年住院确诊为DILI的25 927例患者,估计我国DILI年发病率为23.8/10万,且该研究仅纳入住院患者,真实发病率可能更高。尽管大多数患者在停用肝损伤药物后会自行好转,但仍有少数患者死亡或接受肝脏移植,因此DILI的诊断和治疗对于胃肠病学及肝病学专家而言仍然极具挑战。 表1 激素组与对照组基线特征比较 表2 短期内不同时间点各实验室指标及其下降率比较 本研究中,肝损伤药物以HDS最为常见,这与之前很多研究调查的结果一致。据报道,在亚洲HDS是导致DILI的主要原因,韩国DILI患者肝损伤药物调查中HDS占比最高,达73%;西方国家中,冰岛16%的DILI患者是由HDS所致,而美国人群中HDS导致的肝损伤患者亦由2004年—2005年的7%升高至2013年—2014年的20%[8-9]。由此可见,HDS导致的肝损伤患者数量十分庞大,而具体损伤肝脏的成分鉴别仍有待进一步研究。 本研究中自身免疫指标阳性的患者中女性占70.97%。据研究统计,在各种肝脏疾病中男女发病率确实存在差异,女性易患原发性胆管炎和自身免疫性肝炎,而男性更易患原发性硬化性胆管炎和肝细胞癌[10]。女性易出现自身免疫特性的原因可能与雌激素有关,Mohammad等[11]研究发现,雌激素受体α可以通过促进T淋巴细胞活化和增殖从而促进T淋巴细胞介导的自身免疫性炎症,特异性剔除雌激素受体α的小鼠对炎症性肠病的敏感性降低。 与其他类型的肝病类似,DILI患者血清学常常表现为肝酶升高,但目前的数据显示,ALT、AST水平升高不能反映肝脏受损程度,ALP升高仅代表存在胆汁淤积,GGT升高表明ALP升高为肝脏源性[12],而临床上明显的症状(腹水、肝性脑病、重度黄疸、多脏器功能衰竭等)、血清中较高的TBil及INR水平才是各类肝病预后不良最重要的指标,TBA亦是有效监测DILI患者严重程度的重要指标,与DILI严重程度呈正相关[13]。 大多数DILI患者在停用肝损伤药物后肝功能可自行缓解,但部分患者因病情持续不缓解或进一步发展常需保肝治疗。轻-中度肝细胞损伤型和混合型DILI可试用水飞蓟素,炎症较重者可试用甘草酸制剂,其他常用药物还包括双环醇、精氨酸谷氨酸等;熊去氧胆酸或腺苷蛋氨酸可用于胆汁淤积型患者;早期急性肝衰竭患者可在综合治疗的基础上加用N-乙酰半胱氨酸[1]。而对于糖皮质激素,自其开始被应用于肝病以来一直颇具争议。一般认为,药物本身并没有免疫原性,但当药物或其代谢产物与宿主蛋白结合后则形成药物-蛋白加合物(drug-protein adducts,DPA),当DPA抗原表位与宿主人类白细胞抗原表位相匹配时,才被抗原递呈细胞识别、处理并提交给限制性T淋巴细胞,触发适应性免疫反应,诱导肝损伤发生[14-16]。基于这种发病机制,糖皮质激素对于特异性DILI的治疗理论上应当是有效的。本研究中大约1/3的患者接受激素治疗,激素组治疗前的TBil水平高于对照组,即激素组初始肝损伤程度较对照组更为严重,但在治疗3 d和治疗7 d时TBil比较无统计学差异,治疗累积有效率分别达59.26%和81.48%,显著高于对照组(29.51%和29.51%),提示短期内使用激素可以加速重症DILI患者(不包括急性肝衰竭)肝损伤的恢复,并对几乎所有因常规保肝治疗后肝酶稳定下降但胆红素持续升高或降低不明显而加用激素的患者治疗均有效,证明激素对于降低胆红素效果显著,且应用激素治疗的患者未出现比常规治疗患者更加明显的副作用。Hu等[17]研究认为激素只对TBil>243 μmol/L的DILI患者才有效,且对于急性肝衰竭患者亦有益。本研究中激素对于急性肝衰竭患者治疗无效,因纳入研究对象太少而缺乏客观意义。《药物性肝损伤基层诊疗指南(2019年)》[1]中指出,激素适用于超敏或自身免疫征象明显的患者,本研究显示,自身免疫特性的1例患者使用激素后治疗效果显著,但Björnsson等[18]对于英夫利昔单抗相关性DILI研究中并没有发现具有自身免疫特性的患者使用激素治疗的效果更好,因此有待收集更多此类患者进一步验证。Hu等[17]研究发现使用糖皮质激素治疗降低了重症DILI患者的病死率并缩短了恢复时间;而Karkhanis等[19]回顾性研究结果显示,糖皮质激素与生存率的提高无关。本研究中大多数DILI患者预后良好,仅对照组1例患者死亡。未来需要更多研究探讨激素对于重症DILI患者生存率的影响。 各项研究对于激素治疗DILI效果不统一的结果表明DILI的发病机制复杂,并不能简化为免疫和炎症反应,个体对糖皮质激素的敏感性差异、不同药物诱导的肝损伤类型、起病时间长短等对糖皮质激素起效均有影响。董金玲等[20]通过对HBV相关慢加急性肝衰竭患者使用激素发现,激素敏感组患者的肝功能指标改善情况明显优于激素不敏感者。欧洲肝病学会指出皮质类固醇可用于治疗药物诱导性胆汁淤积性肝病,而缓慢发病的患者较急性发作患者对糖皮质激素或许更敏感[10]。 综上所述,本研究表明,DILI患者临床表现缺乏特异性,其中HDS是最常见的肝损伤药物,女性DILI患者更易表现出自身免疫特征。对于常规治疗后胆红素降低不理想的重症3级DILI患者短期使用激素可获益,且无明显不良反应。但由于本研究为回顾性研究,存在选择偏倚,激素使用不能严格统一剂量与疗程,缺乏随机对照,且样本数量有限,故未来仍需积累更多数量患者行进一步研究及更长时间的随访。 伦理学声明:本研究方案经由山西医科大学第一医院伦理委员会审批,批号:[2022]伦审字(K026)号。 利益冲突声明:本研究不存在研究者、伦理委员会成员、受试者监护人以及与公开研究成果有关的利益冲突。 作者贡献声明:严微负责设计课题,收集数据,资料分析,撰写论文;黄会芳参与拟定写作思路,指导论文撰写并修改论文。
2 结果
3 讨论