无骨折脱位型颈髓挥鞭伤手术时机选择及疗效分析
王加旭,吴继功,刘晓明,邵水霖,陈志明,高 博,李海侠,郝永玉
中国人民解放军战略支援部队特色医学中心脊柱外科,北京 100101
无骨折脱位型颈髓挥鞭伤主要由颅面部在水平方向受到瞬时加-减速暴力作用,头颈过度屈伸所致,导致椎旁软组织、椎体及脊髓病理改变[1],好发于车辆追尾事故中,这一概念1982年由Pang和Wilberger[2]首次提出。由于当时以X线片及CT检查为准,对脊髓异常不能及时发现,造成漏诊和误诊。随着MRI技术的发展,医师可以直观观察脊髓异常,结合患者颈部外伤史及临床表现,可明确诊断。
无骨折脱位型颈髓挥鞭伤患者主要表现为头颈部急慢性疼痛、背痛、上肢放射痛、感觉及运动障碍,严重者可导致瘫痪。目前,非手术及手术是两种主要治疗方式,现有文献对如何选择治疗方式及手术时机报道不一,治疗有效性仍存在争议[3-5]。有学者认为[6]伴随神经功能障碍的患者,应尽早行减压手术。而对于颈部扭伤后轻度或缓慢进行性颈髓损伤的患者,尚无法确定早期手术治疗优于非手术治疗,多采用非手术治疗[7]。但临床上仍有部分患者选择非手术治疗后,症状无法改善,不得不进行延迟手术治疗,而延迟手术是否会影响预后尚无明确报道。本研究回顾性分析2010年1月—2019年12月笔者医院手术治疗无骨折脱位型颈髓挥鞭伤患者74例,对其手术时机选择及疗效进行分析。
临床资料
1 一般资料
纳入标准:(1)年龄>18周岁;(2)明确颈部过伸损伤史;(3)临床表现颈部疼痛、四肢感觉运动障碍;(4)X线片及CT检查未见颈椎骨折及脱位;(5)颈部MRI示颈髓受压,伴或不伴脊髓信号改变。排除标准:(1)既往行颈椎手术史;(2)影像检查显示脊柱肿瘤、颈椎骨折或脱位;(3)既往存在精神、神经系统疾病史;(4)合并其他严重脏器损伤需要抢救。
本组无骨折脱位型颈髓挥鞭伤患者74例,男性45例,女性29例;年龄49~76岁,平均63.5岁。道路交通伤63例,高处坠落伤8例,摔伤3例。根据患者影像学表现及临床症状,选择早期手术及非手术治疗,对于非手术治疗无效或神经症状加重的患者,行延迟手术治疗;依据上述治疗方案,将患者分为早期手术组(42例)及延迟手术组(32例),两组患者一般资料比较差异无统计学意义(P>0.05)。见表1。根据治疗方法对患者进行分组,早期手术组:伤后24~36h进行手术治疗42例(56.8%);延迟手术组32例(43.2%)非手术治疗10周后或神经症状恶化,较入院时差异有统计学意义(P<0.05),接受延迟手术治疗。见表2。手术均由同一团队医师实施完成,患者及家属均签署知情同意书。
表1 两组患者一般情况比较
表2 延迟手术组术前与入院时NDI、mJOA、VAS比较
2 治疗方法
2.1非手术治疗 非手术治疗依据:X线片示颈椎存在生理前屈,MRI示局限性颈椎间盘突出,颈髓受压,颈髓未见异常信号。患者入院后给予颈托制动、动态心电监护、吸氧、吸痰等处理措施;根据患者损伤时间,予以甲强龙激素冲击,甘露醇、抑酸药物、低分子肝素钠及神经营养药物对症治疗;行传统中医、主被动康复锻炼及高压氧治疗。
2.2手术治疗 早期手术治疗依据:X线片示颈椎生理前屈消失或反弓,MRI示存在明确颈椎间盘突出,颈髓受压,黄韧带肥厚,颈椎管狭窄,颈髓可见异常信号;延迟手术治疗依据:X线片示颈椎存在生理前屈,MRI示局限性颈椎间盘突出,颈髓受压,颈髓未见异常信号,采用非手术治疗10周疗效不佳[8],或者治疗期间神经症状恶化[改良日本骨科协会评分(mJOA)下降超过2分或低于12分]。
手术方式包括颈前路突出间盘摘除、椎间植骨融合、钛板内固定术,或颈后路椎管减压、扩大成形内固定术。术后予以颈托制动、动态心电监护、吸氧、吸痰等处理措施;伤口定期换药,按时拆线;抗生素、甘露醇、抑酸药物、低分子肝素钠及神经营养药物对症治疗;行针灸、主被动康复锻炼及高压氧治疗。
3 观察指标
采用颈部残疾指数(NDI)、mJOA和视觉模拟评分(VAS)评价患者治疗前和治疗后3、6、12、24个月的状态,评估两种不同手术时机的临床疗效。通过颈椎动力位X线片测量C2~C7在各随访时间点的颈椎活动度(ROM)。
4 统计学分析
结 果
患者入院后均得到及时治疗,并通过门诊、电话或邮寄影像资料的方式随访24~30个月,平均26.3个月。
与术前比较,术后3、6、12、24个月,两组患者NDI、mJOA和VAS均显著改善(P<0.05)。见表3、4。两组术后在同一随访时间点,早期手术组NDI、mJOA疗效均优于延迟手术组(P<0.05),但VAS比较差异无统计学意义(P>0.05)。两组患者治疗3、6、12、24个月后分别进行X线片检查,ROM较术前均减少,颈部活动受限(P<0.05),而两组患者间各随访时间点比较差异无统计学意义(P>0.05)。见表5。


表5 两手术组术后同一随访时间点NDI、mJOA、VAS及ROM比较
患者经治疗后mJOA评分改善,但治疗过程中出现不同并发症。早期手术组出现颈部僵硬及疼痛(2例),而延迟治疗组发生下肢深静脉血栓(4例)、肺炎(5例)及颈部慢性疼痛(2例)。与早期手术组比较,延迟手术组发生下肢深静脉血栓及肺炎的风险更高(P<0.05)。典型病例见图1、2。
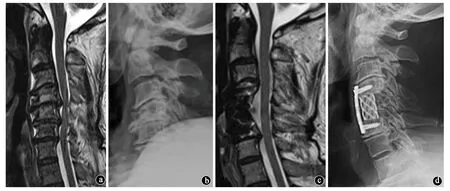
图1 患者男性,70岁,因“交通事故致四肢麻痛、无力4h”入院。颈椎X线片示颈椎后凸畸形,增生明显,MRI示脊髓受压明显及髓内异常信号,mJOA评分12分,予以颈椎前路减压、椎体次全切、钛网植入融合内固定术,出院时mJOA评分15分,末次随访时肌力恢复正常,症状消失。a、b.术前MRI及X线片;c、d.末次随访时,MRI影像压迫及髓内信号已消失

图2 患者男性,46岁。主因“交通事故致双上肢麻痛无力2d”入院。入院后mJOA评分15分,予以非手术治疗4周后,mJOA评分下降至13分,MRI示髓内信号较前明显,与患者沟通后,予以颈椎前路椎管减压融合钛板植入内固定术,出院时mJOA评分恢复至15分,末次随访时肌力恢复正常,症状消失。a、b.术前MRI及X线片;c.非手术治疗4周后,MRI示髓内信号较前明显;d.末次随访,颈椎X线片示内固定位置良好
讨 论
颈髓挥鞭伤好发于交通事故所造成的颈髓损伤[9],由于交通业的快速发展,追尾事故所致颈髓挥鞭伤增多,患者更趋年轻化。针对这一疾患,欧洲每年需花费100亿欧元[10],造成巨大的家庭及社会负担。本研究中交通事故所致63例(85.1%),预示有效预防交通事故,可以降低该病的发病率。当前,无骨折脱位型颈髓挥鞭伤的研究理论多种多样,从单纯的生物力学、流体力学到神经生理学角度,解释鞭击损伤后疼痛的和功能障碍[4],但确切发病机制仍存在争议,治疗方案难以统一。
当前,手术治疗往往是在出现神经损伤症状基础时所采取的治疗手段。既往文献报道,手术治疗对于伴有明显脊髓压迫的颈髓挥鞭伤患者具有突出疗效[11]。然而,如何选择最佳手术时机,目前尚无报道。针对这一临床问题,本研究回顾分析笔者医院手术治疗无骨折脱位型颈髓挥鞭伤的效果。结果表明,非手术治疗失败的患者依然可以从延迟手术中获益。同时,笔者也发现影像学存在明显压迫,椎管狭窄的患者而言,早期手术减压可显著改善NDI、mJOA及VAS,结果与先前临床研究结果大致相仿[12]。
相较于早期手术,许多急性颈髓挥鞭伤患者通过非手术治疗可以完全康复,但10%~40%患者非手术治疗是无效的[13]。尽管非手术治疗存在局限性,但非手术治疗在花费、患者认可度等方面更容易被接受。因此,当前仍有许多研究开展,包括颈托固定、牵引、理疗等,但很少有证据表明非手术治疗方法适用于所有挥鞭伤患者[14]。笔者医院对脊髓无明显影像压迫的患者,综合采用颈托固定、激素冲击、理疗、高压氧等非手术治疗方案,但对于有部分患者症状无明显改善甚至加重,建议其手术治疗。笔者认为颈椎在受到加-减速暴力冲击后,黄韧带瞬间发生褶皱,椎间盘向后挤压后纵韧带,加剧椎管狭窄,造成脊髓损伤,可能是其出现神经症状、非手术治疗无效的原因,延迟手术虽然时间较晚。但依然能稳定固定颈椎,同时切除突出髓核或扩大椎管,对神经恢复起到积极作用。本研究分析结果也证实延迟手术能改善患者NDI、mJOA及VAS,表明充分手术减压及稳定的颈椎固定对神经功能恢复有促进作用。
既往研究认为,存在脊髓压迫的挥鞭样损伤,积极外科干预具有良好的临床效果[15-16]。本研究发现,早期及延迟手术治疗都能缓解改善患者神经功能,但早期手术组的治疗效果更显著(P<0.05),显示出手术干预时机选择的重要性。Furlan等[17]研究发现脊髓减压时机对神经预后影响较大,建议早期手术减压是安全可行的。早期手术的优势在于,早期减轻原发性和继发性神经损伤。延迟手术虽然也能解除压迫,但长期脊髓压迫会导致更严重的神经损伤,神经功能恢复需更长时间。Jalan等[6]关于脊髓损伤的临床研究表明,早期手术减压可提供良好的临床和神经功能恢复。Takao等[18]也认为早期手术减压是安全可行的。相似的研究也支持脊髓损伤患者早期进行手术治疗,因为这可能会带来更有利的神经功能改善[19]。因此,无效的非手术治疗可导致持续性神经损伤,延迟手术干预虽然可以解决非手术治疗失败的问题,但临床效果不及早期手术,对于存在影像压迫、颈髓异常信号的患者,尽早手术为宜。
ROM是评价颈椎功能的重要指标,多数研究关注挥鞭样损伤后的神经功能恢复情况,对继发于挥鞭样损伤后ROM变化的报道很少,对患者术后颈椎活动度关注不多。本研究发现,早期及延迟手术组患者术后ROM在各随访期间均有所下降(P<0.05)。而对于每个随访时间点的组间差异,两组患者ROM变化比较差异无统计学意义。这与传统颈椎减压固定术后,颈椎活动受限类似[20],且ROM与融合节段的数量明显相关,提示在制定手术方案时需关注固定融合对术后颈椎活动度的影响。
并发症是手术治疗必须面对的问题,在提高治疗有效率的同时,降低并发症发生率也是十分必要的。本研究中,延迟手术组并发症分别为下肢深静脉血栓(4例)、肺炎(5例)及颈部慢性疼痛(2例),与早期手术组比较,延迟手术治疗组并发症发生较多(P<0.05)。考虑原因为延迟手术组经非手术治疗,卧床相关并发症的基础上增加手术并发症风险,导致并发症发生率升高。而进行早期手术患者能够早期下地,并尽早进行功能锻炼,卧床时间短,降低并发症发生率。
本研究是对既往数据的回顾性分析,并未对手术方式的差异进行具体分析,可能存在潜在的数据偏移;本研究系单中心回顾性分析,样本量偏少,需要进一步可靠和长期随访,以进一步佐证研究结论。
作者贡献声明:王加旭、吴继功:研究设计、采集数据及分析、统计分析、文章撰写;刘晓明、邵水霖、陈志明:研究设计、实施研究、采集数据、统计分析、审阅文章;高博、李海侠、郝永玉:实施研究、采集数据、数据分析

