经腹部超声和CT对卵巢瘤样病变定性、定量诊断的准确率分析
张恒君
枣庄市皮肤病性病防治院(山东 枣庄 277599)
卵巢瘤样病变为生育年龄妇女卵巢肿大的主要原因,其指发生在卵巢上与肿瘤相似但并非真正的卵巢肿瘤的囊性或增生性病变[1]。与卵巢恶性肿瘤不同,卵巢瘤样病变早期症状不明显,多数患者仅感觉到腹部不适,而随着增大瘤体对临近器官压迫显现各种体征,较为常见的为压迫膀胱引起的尿频、尿急、夜尿增多等泌尿系统症状[2]。部分良性病变会并发蒂扭转,阻塞静脉血流,导致瘤内充血,瘤体破裂后会刺激腹膜从而引发腹膜炎,甚至致使患者出现休克症状,对患者生命安全造成严重损害[3]。因此,早期诊断、尽早干预具重要临床意义。目前,临床无创手术治疗前诊断及明确肿瘤临床分期的主要手段为超声和计算机体层摄影(CT)检查[4],本研究旨在分析经腹部超声(TAS)和CT对卵巢瘤样病变定性、定量诊断的准确率,以期更好地指导临床合理、正确选择影像学检查方式。
1 资料与方法
1.1 一般资料选择2019年1月至2019年12月期间于我院接受检查高度疑似卵巢瘤样病变患者84例,均于术前1周进行TAS和CT检查,有明确的手术病理佐证,且排除合并其他类型肿瘤患者、影像学资料不完整等患者。入组患者均自愿签署知情同意书,年龄18~75岁,平均(48.26±10.65)岁,其中育龄期女性56例,绝经后女性28例。
1.2 治疗方法TAS检查:选用购自美国GE公司的ViVid7彩色超声诊断仪,以探头频率范围于2~4MHz的腹部凸阵探头进行检查,其中配备全自动电脑频谱软件及彩色多普勒血流显像(CDFI)。嘱患者于检查前大量饮水直至膀胱完全充盈可支撑检查进行,辅助患者行仰卧位,扫描范围为整个盆腔,若检查过程中发现患者病变体积较大至高度怀疑恶性肿瘤者需进一步行全腹部探查。移动探头,致使其从各个不同角度及方位探查盆腔,细致观察卵巢病变是否累及周围组织。引入多普勒频谱图及CDFI,根据多普勒显像最丰富处进行脉冲多普勒检测获得阻力指数(RI)分析其显示的病变位置血流及血管分布情况。
CT检查:选用购自日本东芝公司的Aquilion 16排CT机进行检查,设置其管电流200mAs及管电压120kV,层间距及层厚均为5mm,矩阵512×512,视野40cm×40 cm。检查前对患者进行清洁灌肠后嘱患者大量饮水直至膀胱完全充盈可支撑检查进行,先行常规平扫然后增强扫描,扫描范围为盆腔入口至盆底进行连续扫描,非离子型对比剂以注射速率4mL/s及注射总量1.5mL/kg进行经肘静脉推注,完毕后延时33s行常规静脉期、动脉期及平衡期扫描,计算平均CT值。
1.3 观察指标以术后病理结果为“金标准”,比较TAS和CT定性诊断准确性;以RI指数及CT值作为定量参数,绘制受试者工作特征(ROC)曲线分析TAS和CT定量诊断的价值。
1.4 统计学分析应用SPSS 19.0软件处理数据,计数资料以%表示,行χ2检验;计量资料以表示,行t检验。以术后病理诊断为“金标准”,采用kappa检验分析一致性,kappa值<0.4为一致性较差,0.4≤kappa值<0.75为一致性一般,kappa值≥0.75为一致性较好。检验水准α=0.05。
2 结 果
2.1 病理结果术后病理结果显示,84例患者中良性病变58例,恶性病变26例。良性病变病灶最大直径1.5~25.2cm,平均(8.65±5.20)cm,双侧病灶7例,单侧病灶51例,子宫内膜样囊肿为17例,良性畸胎瘤为14例,浆液性囊腺瘤为15例,纤维瘤为3例,黏液性囊腺瘤为9例。恶性病变病灶最大直径3.4~32.8cm,平均(15.36±10.24)cm,双侧病灶为9例,单侧病灶为17例,浆液性囊腺癌为12例,低分化腺癌为5例,恶性畸胎瘤为1例,黏液性囊腺癌为8例,恶性病变中伴淋巴结转移为6例,侵犯周围组织脏器14例,经术后病理确诊腹腔、肠系膜或大网膜种植7例,合并腹水9例。
2.2 定性诊断结果比较以术后病理诊断为“金标准”,TAS定性诊断的敏感度为72.41%(42/58)、特异度为65.38%(17/26)、准确度为70.23%(59/84)、阳性预测值为82.35%(42/51)和阴性预测值为51.52%(17/33),kappa值为0.352,一致性较差;CT定性诊断的敏感度为82.76%(48/58)、特异度为84.62%(22/26)、准确度为83.33%(70/84)、阳性预测值为92.31%(48/52)和阴性预测值为68.75%(22/32),kappa值为0.633,一致性一般。CT检查定性诊断的准确率显著高于TAS检查,差异有统计学意义(P<0.05)。见表1和表2。

表1 TAS和CT检查与术后病理诊断结果对照(n)
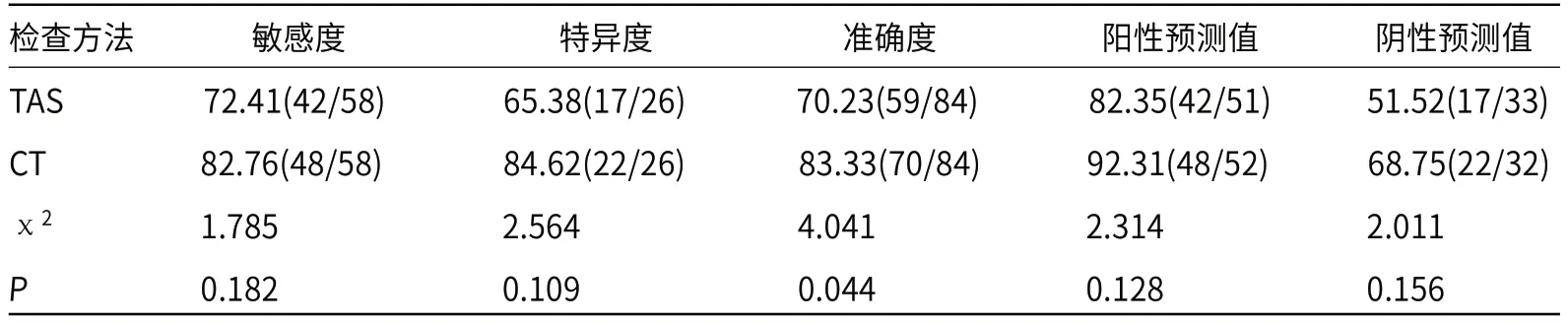
表2 TAS和CT的诊断效能比较[n(%)]
2.3 定量诊断结果比较良性病变RI指数显著高于恶性病变,CT值显著低于恶性病变,差异有统计学意义(P<0.05)。见表3。

表3 良性病变与恶性病变的RI指数及CT值比较
2.4 ROC曲线分析诊断价值ROC曲线分析显示,RI指数定量诊断的曲线下面积为0.698,敏感性为56.4%,特异性为68.2%;CT值定量诊断的曲线下面积为0.802,敏感度为78.3%,特异度为70.2%,CT值定量诊断价值明显高于RI指数。见表4及图1。

图1 ROC曲线分析
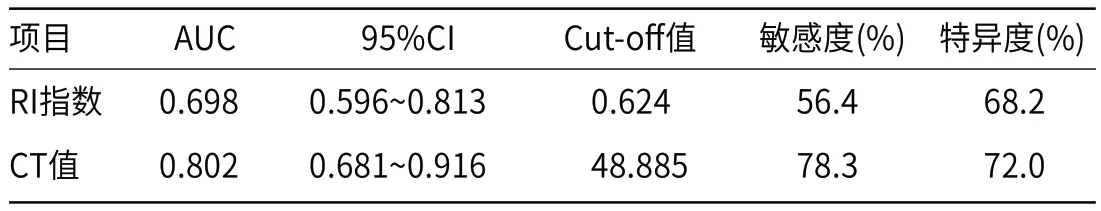
表4 RI指数及CT值定量诊断的价值分析
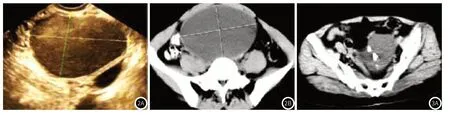
2.5 典型病例分析卵巢子宫内膜样囊肿,46岁,TAS影像可观察到卵巢内有“毛玻璃”样回声且囊壁不厚椭圆形囊性肿物(图2A);CT影像学附件内可观察到一囊性椭圆形影像,囊壁不厚,形态规则,囊内密度较为均匀,内部光滑,且无结节影像(图2B)。
卵巢恶性畸胎瘤,48岁,CT平扫可观察到附件区有一形态不规则,边缘清晰的囊实性肿物,囊内可观察到骨质及脂肪密度影(图3A);CT增强扫描可见囊内未有观察到明显强化,囊壁轻度强化,无腹水征象出现,腹膜后无肿大淋巴结(图3B);TAS影像附件区内可观察到囊实性肿块,且形态规则,内有少量“面团”样高回声表现及液性无回声区(图3C)。

3 讨 论
卵巢作为主要分泌及合成性腺器官,变异性高。卵巢瘤样病变形成机制复杂,病因尚不明确,多认为与囊性黄体持续存在、巧克力囊肿、多囊卵巢综合征及遗传因素相关[5]。通过观察影像学结果中显示肿瘤大小、形态及其与周围组织的关系,结合患者临床资料判定肿瘤的病理性质[6]。卵巢瘤样病变病理类型复杂,良性病变多显现为边界清晰、形态规则且包膜多数呈完整的膨胀性生长,少数可见乳头状突起囊实性病变;恶性病变则多显现为轮廓不清晰、形态不规则且包膜多为不完整的浸润性生长,呈现局部浸润、淋巴结转移、种植性转移等扩散转移特征[7-8]。
TAS检查可多角度、实时动态观察病灶,其具有无辐射、无创伤、可重复性强、操作便捷及费用低等优势,因可多次重复检查为妇科疾病诊断的首选方法[9]。临床诊断卵巢肿瘤的常用检查手段为二维灰阶超声,其通过观察肿瘤内部结构、形态、周围转移征象及实性组织回声等情况来对肿瘤进行物理定性诊断[10]。但这种方法也存在一定局限性,当出现患者肥胖、肠道大量气体及伪像等因素,均可能造成一定干扰从而影响诊断结果的判断。近年来,有学者认为新生血管形成因素致使恶性肿瘤出现转移、浸润及生长,肿瘤中形成新生血管的时间更早于肿瘤细胞群发生增生时间,肿瘤血管新生血管弹力纤维及平滑肌细胞相较于正常血管不甚完整,且血流动力学明显出现杂乱、丰富、缓慢且阻力低血流信号[11]。CDFI与多普勒频谱图诊断卵巢病变基础之于卵巢良恶性肿瘤的血流分布显现不同,目前最常用的定量指标是RI指数。本研究结果也显示,良性病变RI指数显著高于恶性病变,观察肿瘤内部血流动力学及血流分布特征均可对肿瘤特性信息进行进一步判断。
CT检查是另一项定位精准且能准确显示病变密度优势来诊断卵巢肿瘤的常用影像学手段,尤以多层螺旋CT(MSCT)应用最为广泛,其通过强大的图像后处理功能及高清晰的分辨率清晰显示病灶存在于脏器中细节及其解剖结构[12]。增强扫描亦可清晰显示肿瘤中的钙化、脂肪成分通过划分感兴趣区反映病灶轻度变化的足够扫描层数,获知肿瘤血管的细微变化[13]。且CT检查不受其他因素干扰,本研究结果也显示,CT检查定性诊断的准确率显著高于TAS检查。对于复杂卵巢瘤样病变,肿瘤中实性成分多少及强化程度等因素受诊断医师主观性及经验的影响较大,本研究引入CT值定量分析,发现良性病变CT值显著低于恶性病变。进一步绘制ROC曲线分析发现,RI指数定量诊断的曲线下面积为0.698,敏感性为56.4%,特异性为68.2%;CT值定量诊断的曲线下面积为0.802,敏感度为78.3%,特异度为70.2%,提示CT值定量诊断价值明显高于RI指数。
综上所述,CT对卵巢瘤样病变定性、定量诊断的准确率较高,但因其具电离辐射等不足,临床医者应结合患者自身具体临床表现及实验室检查,联合使用TAS,为临床诊断提供更准确判断依据。

