膀胱扫描仪监测下自身尿液生成法膀胱容量压力测定在神经源性膀胱合并下尿路感染患者中的应用
毛二莉 金娟 吴雏燕 李勇强 丁慧
神经源性膀胱是脊髓损伤后常见的并发症,如无有效干预和管理,可引起肾功能衰竭,甚至危及患者生命[1]。此类患者转入康复科时,均留置尿管。研究显示留置尿管10天以上,泌尿系感染发病率达100%[2]。间歇性导尿是欧洲泌尿外科协会指南推荐的治疗脊髓损伤后神经源性膀胱的金标准[3],而灌注法膀胱容量压力测定是间歇性导尿时机和频次的重要指标[4]。但灌注法对膀胱逼尿肌过度活跃以及合并尿路感染的患者存在缺陷和风险,因此改良膀胱容量压力测定法应运而生。陈菊娣[5]改良的膀胱容量压力测定法利用患者自身尿液来测定膀胱容量和压力,与灌注法相比,测定结果与实际膀胱容量符合。在此基础上,我科进一步优化,对20例脊髓损伤神经源性膀胱合并下尿路感染患者在膀胱扫描仪监测下实施自身尿液生成法膀胱容量压力测定,旨在探索该方法在指导神经源性膀胱合并下尿路感染患者间歇性导尿中应用的有效性及安全性。
1 材料与方法
1.1 研究对象 选择2019年1月~2020年12月脊髓损伤后神经源性膀胱合并下尿路感染患者20例,患者一般资料见表1。参与本研究的患者均签署《特殊检查知情同意书》。纳入标准:①符合中华医学会泌尿外科学分会发布的2014年《神经源性膀胱诊断治疗指南》中神经源性膀胱的诊断标准;②符合尿路感染诊断标准[6,7];③双侧肾脏、输尿管形态正常;④神志清楚,认知正常。排除标准:①合并严重心、肝、肾等重要脏器功能衰竭;②肾积水、输尿管扩张;③有尿道出血和严重狭窄;④有糖尿病史;⑤不能或不愿意配合者。
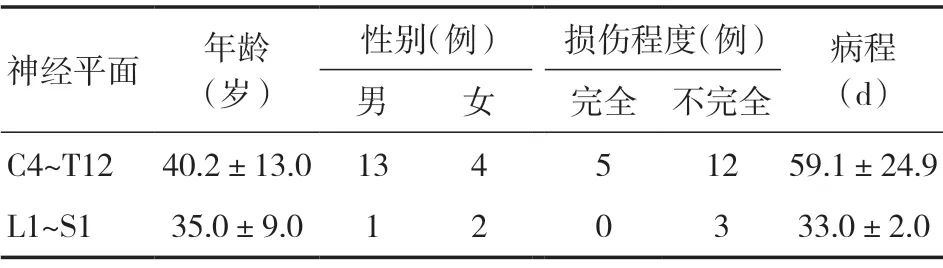
表1 患者一般资料
1.2 方法 20例患者均在膀胱扫描仪监测下进行自身尿液生成法膀胱容量压力测定。
1.2.1 测压前评估 检查血常规、尿常规、肾功能,行肾脏、输尿管、膀胱B超。
1.2.2 测压装置材料 无菌导尿管(10号)、输液器、膀胱灌注连接管、生理盐水100ml、100cm标尺、20ml注射器、量杯、膀胱扫描仪(PBSV3.1版)。
1.2.3 测压装置组装 膀胱灌注连接管连接生理盐水预冲排气,输液器拉直固定在标尺上,与膀胱灌注测压管接口连接。见图1。
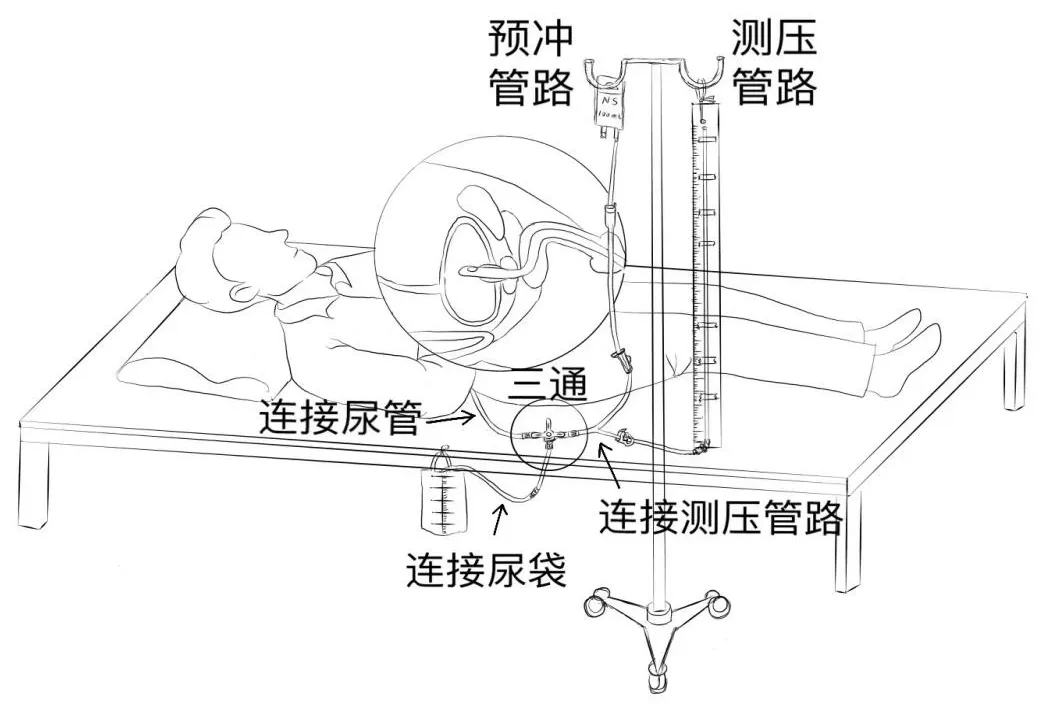
图1 测压装置组装
1.2.4 测压操作流程 操作前10min患者一次性饮完5%葡萄糖水500ml。运用间歇性导尿法将无菌导尿管插入膀胱内并固定,连接测压装置,形成闭合环路[8]。调节0点(三点在一线上):调节测压管三通接头处与标尺0点、耻骨联合(见图1)。将调节器打开,实时观察水柱标尺膀胱内压力,使用膀胱扫描仪实时评估膀胱内尿液生成量[9]并记录,当膀胱容量达到500ml或压力升高至40cmH2O、出现漏尿、有强烈尿意感时停止,接着关闭压力端,打开尿袋夹,引流尿液,每放50ml,关闭引流端,打开压力端记录一次压力,直至尿液排尽。撤除测压装置,终末处理。最后记录安全膀胱容量、充盈期膀胱压力、漏尿点压力,绘制膀胱容量压力测定报告。根据膀胱容量压力测定报告结果,拔除留置尿管,配合饮水计划进行间歇性导尿[10]。
1.3 观察指标
1.3.1 20例患者在膀胱扫描仪监测下进行自身尿液生成法膀胱容量压力测定结果。膀胱感觉:通过监测膀胱压力与容量同患者主观感受间的关系判断膀胱感觉,初始尿意感一般出现在150ml,强烈尿意感一般出现在400~500ml;正常膀胱安全容量为300~500ml;异常为充盈期表现为逼尿肌不稳定,有压力波动。尿液从尿道口流出时的膀胱压力为膀胱漏尿点压力[11]。
1.3.2 间歇性导尿前后尿常规结果比较。
1.3.3 间歇性导尿前后患者ICF评分结果比较。ICF通用组合评分包括:b130能量与驱动功能、b152情感功能、b280疼痛、d230执行日常事务、d450步行、d455到处移动,其分值越小,表示患者的功能情况越好[12,13]。
1.4 统计学方法 所有数据采用SPSS 20.0软件统计分析,计量资料以±s表示,采用t检验。P<0.05为差异有统计学意义。
2 结果
2.1 膀胱容量压力测定结果 20例患者在膀胱扫描仪监测下进行自身尿液生成法膀胱容量压力测定结果见表2。根据膀胱容量压力测定报告结果,20例患者遵照医嘱均拔除留置尿管,进行规律间歇性导尿,间歇性导尿期间体温均正常。
2.2 间歇性导尿前后尿常规结果比较 间歇性导尿1周与间歇性导尿前相比,尿常规白细胞计数、细菌数均明显减少(P<0.05);间歇性导尿2周与间歇性导尿前相比较,尿常规白细胞计数、细菌数明显减少(P<0.05)。见表3。
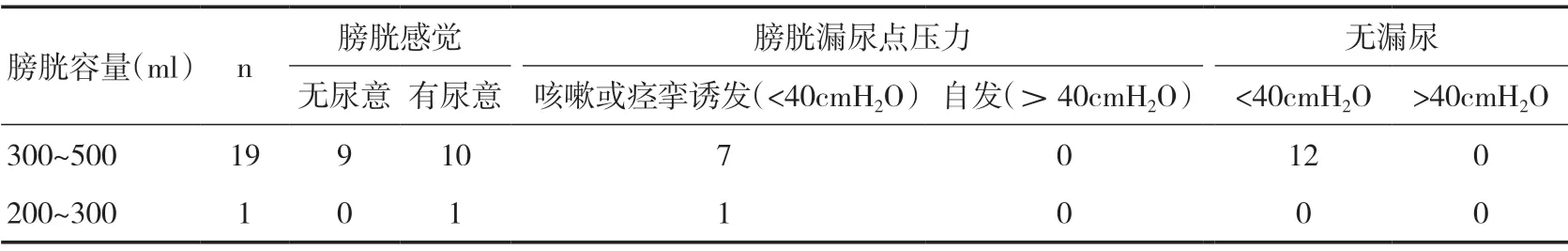
表2 20例患者膀胱容量压力测定结果(n)

表3 间歇性导尿前后尿常规比较(个/μl)
2.3 间歇性导尿前后患者ICF评分结果比较 间歇性导尿1周与入院时ICF评分相比,C4~T12段评分与L1~S1段评分均明显降低,差异有统计学意义(P<0.05);间歇性导尿2周与入院时ICF评分相比,C4~T12段评分与L1~S1段评分明显降低,差异有统计学意义(P<0.05)。见表4。

表4 间歇性导尿前后ICF评分比较(分)
3 讨论
下尿路感染是神经源性膀胱常见的并发症之一,主要检验结果表现为尿常规白细胞数增加、细菌数升高,缺乏有效干预或管理容易引起上尿路感染,影响肾功能,可导致尿脓毒血症甚至死亡。近些年随着膀胱容量压力测定技术和间歇性导尿技术的普及应用,脊髓损伤后神经源性膀胱患者肾功能相关死亡率明显降低[14]。膀胱容量压力测定技术包括灌注法和自身尿液生成法,但前提条件是患者尿常规检测结果正常。下尿路感染是神经源性膀胱常见的并发症,此时不能行灌注法膀胱容量压力测定,常规处理方法为留置尿管,嘱患者大量饮水,必要时使用抗生素治疗,等待尿常规结果恢复正常,此处理方法会导致患者抗生素耐药且副作用明显[15]、长期留置尿管导致继发尿路感染、膀胱功能训练(间歇性导尿)介入时间延迟等不良后果,阻碍患者康复进程。因此,本研究探讨脊髓损伤后神经源性膀胱合并下尿路感染患者在膀胱扫描仪监测下实施自身尿液生成法膀胱容量压力测定的应用效果。
本研究中20例脊髓损伤后神经源性膀胱合并下尿路感染患者使用该方法测定后,实施间歇性导尿2周,可有效降低尿液中的白细胞计数及细菌数,从而达到治疗尿路感染的目的,且自身尿液生成法膀胱容量压力测定后及间歇性导尿期间患者体温均正常。此外,20例患者的ICF通用组合评分明显改善,可见留置尿管拔除后,尿路感染得到控制,提高了患者的情感功能、疼痛、执行日常事务、步行、到处移动等多项身体功能水平。膀胱扫描仪实时监测下可以精准判断自身尿液生成量[16],弥补了相关研究中自身尿液膀胱容量测定的不足[5,6]:在生成尿液过程中只监测压力,无法观察容量。而膀胱扫描仪监测下实施自身尿液生成法膀胱容量压力测定技术充分评估测量容量和压力关系,保证患者安全压力、安全容量,避免了膀胱输尿管反流风险。
临床上脊髓损伤后留置尿管患者尿常规结果异常、有潜在膀胱内出血倾向、B超显示有膀胱内结石以及生理盐水刺激膀胱导致痉挛,均可能阻碍患者接受常规灌注法膀胱容量压力测定检查[16,17]。因此,对于神经源性膀胱合并下尿路感染患者不能接受常规灌注法,膀胱扫描仪监测下自身尿液生成法膀胱容量压力测定可以在临床推广使用。但其操作相对耗时,约60~90min,需要合理安排时间,口服5%葡萄糖水可以加快尿液生成速度。
本研究的不足之处:仅纳入20例脊髓损伤后神经源性膀胱合并下尿路感染患者,未设置对照组使用常规灌注法作为比较,因为灌注法对于尿路感染患者有可能引发感染扩散的风险[18]。基于对患者无害的伦理原则,我们只进行了探索性的单臂试验,初步证明了该方法的可行性和有效性。下一步研究应注重增加自身尿液生成法膀胱容量压力测定适用的神经源性膀胱类型,包括逼尿肌过度活跃、痉挛型膀胱等,从而为临床治疗神经源性膀胱提供精准的压力容量参数,实现安全、有效、精准的治疗和康复目标。
综上,膀胱扫描仪监测下自身尿液生成法膀胱容量压力测定技术,可以安全用于脊髓损伤后神经源性膀胱合并下尿路感染患者,此项康复专科护理操作容易掌握,对患者的膀胱刺激小,有助于尽早拔除留置尿管,进行间歇性导尿,从而促进膀胱反射功能恢复[19]。

