阿戈美拉汀联合艾司西酞普兰对抑郁症患者负性情绪、睡眠质量的影响
徐金梅 周晓香 陈国华 龚 雪 杨 青 梅俊华
武汉市第一医院神经内科,湖北武汉 430022
抑郁症是一种常见的精神疾病,相关系统分析显示,从1990年至2017年全球抑郁症的患病率增加了49.86%,有超过3亿人患抑郁症,是全球疾病负担的第二大原因[1]。抑郁症的临床症状包括睡眠障碍,60%~90%的患者主诉为失眠,典型的特征是早醒[2]。经典的抗抑郁药如选择性5-羟色胺再摄取抑制剂(SSRIs),改善情绪效果良好,但对失眠的效果很弱,甚至会加重失眠[3]。阿戈美拉汀是褪黑素受体激动剂和5-HT2C受体拮抗剂,可改善睡眠和抗抑郁[4],已被推荐为伴有睡眠障碍抑郁的一线治疗药物[5]。现如今缺少充足的阿戈美拉汀和其他抗抑郁药搭配使用成效以及安全性的研究,为此,本研究选取首发伴失眠抑郁症患者106例,旨在探讨阿戈美拉汀与艾司西酞普兰联用治疗抑郁症的临床效果。
1 资料与方法
1.1 一般资料
选取2020年5月至2021年5月在武汉市第一医院(我院)神经内科就诊的106例首发伴失眠抑郁症患者,按随机数表法分为观察组(n=53)和对照组(n=53)。观察组男23例,女30例,平均年龄(36.62±11.41)岁,平均病程(5.68±1.23)个月。对照组男22例,女31例,平均年龄(36.25±10.80)岁,平均病程(5.46±1.05)个月。两组一般资料比较,差异无统计学意义(P> 0.05),具有可比性。本研究通过我院医学伦理委员会的审批,并书面取得患者及家属的知情同意。
1.2 纳入及排除标准
纳入标准:①符合《美国精神障碍诊断统计手册》第5版(DSM-Ⅴ)抑郁障碍诊断标准[6];②首次抑郁发作,伴失眠症状;③年龄18~65岁;④汉密尔顿抑郁量表(Hamilton depression rating scale,HAMD)评分[7]≥20分;⑤近1个月未使用抗抑郁药。
排除标准:①哺乳期、妊娠期女性;②对研究药物过敏者;③携带或患有乙肝或丙肝病毒者、肝功能受损者;④患有严重躯体疾病者;⑤有双相情感障碍、精神分裂症等精神疾病者;⑥有明显自杀企图或行为者;⑦酒精或药物成瘾者。
1.3 方法
两组接受治疗前均给予1周药物清洗。两组均口服艾司西酞普兰(山东京卫制药有限公司,国药准字 H20080599,规格:10 mg),起始早饭后口服半片,1周后加量至10~20 mg/d。此外观察组加用阿戈美拉汀(江苏豪森药业集团有限公司,国药准字 H20143375,规格:25 mg),起始睡前口服半片,1周后加量至25~50 mg/d,共治疗8周。
1.4 观察指标及评价标准
1.4.1 抑郁程度 采用HAMD量表[7]评估,评分越高抑郁程度越重。其包括24个项目,大部分项目选用的是5级评分法,分值为0~4分,少数项目评分为0~2分的3级评分法。总分>35分属于严重抑郁;总分21~35分,属于轻到中度抑郁;总分8~20分,属于可能存在抑郁;总分<8分,不存在抑郁。
1.4.2 焦虑程度 采用汉密尔顿焦虑量表(Hamilton anxiety rating scale,HAMA)中文版[7]评估,评分越高焦虑程度越重。包括14个项目,均选用5级评分法,分值为0~4分。总分> 29分属于严重焦虑;总分22~29分,属于肯定存在明显焦虑;总分14~21分,肯定存在焦虑;总分7~13分,可能存在焦虑;总分<7分,不存在焦虑。
1.4.3 睡眠质量 使用匹兹堡睡眠质量指数量表(Pittsburgh sleep quality index,PSQI)[8]评估,主要针对受试者最近1个月的睡眠质量。总共包括9个大条目,总分范围在0~21分,分值越高,睡眠质量越低。0~ 5、6~10、11~ 15、16~21分依次代表的是睡眠质量为很好、还行、一般、很差,总分>7分则存在睡眠障碍。
比较两组于治疗前及治疗2、4、8周后的HAMD、HAMA、PSQI评分,并以治疗前和治疗8周后HAMD减分率评定疗效:减分率≥75%为治愈,50%~74%为有效,25%~49%为进步,<25%为无效,总有效率=(治愈+有效+进步)例数/总例数×100%。
1.5 统计学方法
应用SPSS 25.0统计学软件进行数据分析。符合正态分布的计量资料用均数±标准差()表示,组间比较采用独立样本t检验,组内比较采用配对t检验,计数资料用[n(%)]表示,行χ2检验,P< 0.05为差异有统计学意义。
2 结果
2.1 两组临床疗效比较
治疗8周后,观察组和对照组的有效率分别为96.23%、83.02%,差异有统计学意义(P< 0.05)。见表1。

表1 两组临床疗效比较[n(%)]
2.2 两组治疗前后HAMD、HAMA评分比较
治疗前两组HAMD、HAMA评分比较,差异无统计学意义(P> 0.05);治疗 2、4、8 周后两组HAMD、HAMA 评分均较治疗前逐渐下降(P< 0.05),且观察组均显著低于对照组(P< 0.05)。见表2。

表2 两组治疗前后HAMD、HAMA评分比较(分,x ± s)
2.3 两组治疗前后PSQI评分比较
两组PSQI总分治疗前比较,差异无统计学意义(P> 0.05);观察组治疗 2、4、8 周后 PSQI评分与治疗前比较均明显下降(P< 0.05),对照组治疗2周后与治疗前比较,差异无统计学意义(P> 0.05),对照组于治疗4、8周后较治疗前降低(P< 0.05);观察组于治疗2、4、8周后PSQI评分均显著低于对照组(P< 0.05)。见表3。

表3 两组治疗前后PSQI评分比较(分,x ± s)
2.4 两组不良反应发生率比较
治疗8周后两组不良反应总发生率比较,差异无统计学意义(P> 0.05),两组均未出现严重不良反应。见表4。
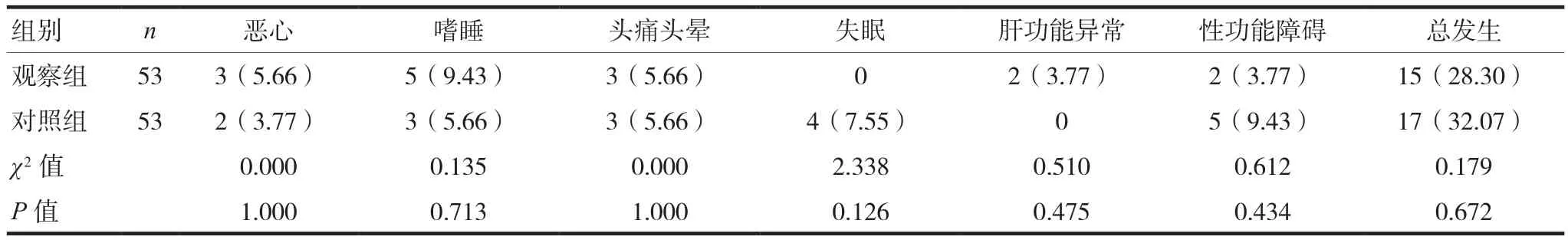
表4 两组治疗8周后不良反应比较[n(%)]
3 讨论
研究发现,失眠是抑郁症的独立危险因素[9]。阿戈美拉汀通过激活视交叉上核的褪黑素MT1/MT2受体,促使紊乱的生物节律逐渐恢复,从而改善睡眠;通过拮抗5-HT2C受体,增加前额叶皮质多巴胺以及去甲肾上腺素的神经传递,促进神经再生,达到抗抑郁和焦虑的作用[10]。艾司西酞普兰属于SSRIs,是抑郁症的一线治疗药物,在中国抑郁障碍防治指南中作为A级推荐抗抑郁药[5],其作用原理是借助选择性抑制中枢神经系统重新摄取5-HT,提高突触间隙内5-HT的浓度,从而达到抗抑郁的效果[11]。阿戈美拉汀的作用机制与艾司西酞普兰不同,故两者联用可能存在抗抑郁作用互补。
本研究结果显示,治疗后观察组总有效率明显高于对照组,在治疗2、4、8周后两组的HAMD评分均低于治疗前,且观察组显著低于对照组(P< 0.05),提示阿戈美拉汀与艾司西酞普兰联用的抗抑郁疗效优于艾司西酞普兰单独治疗,这与国内外有关研究报道一致[12-13]。Cipriani等[14]报道对21种抗抑郁药物治疗急性重度抑郁症疗效的荟萃分析也显示,阿戈美拉汀比安慰剂更有效,而且阿戈美拉汀比其他抗抑郁药耐受性更好。本研究结果显示,与对照组比较,观察组治疗后的HAMA评分明显降低(P< 0.05),提示阿戈美拉汀除了抗抑郁外,也可有效缓解焦虑情绪。Stein[15]研究证实阿戈美拉汀可有效治疗广泛性焦虑症,其抗焦虑作用可能与其对5-HT2C受体的拮抗作用有关,特别是在杏仁核和海马,通过阻断5-HT2C受体促使细胞外去甲肾上腺素水平提高,从而增强抗焦虑作用。
本研究结果显示,观察组于治疗2、4、8周后PSQI评分与治疗前比较均下降,观察组显著低于对照组(P< 0.05),而对照组在治疗2周时几乎无下降,提示阿戈美拉汀可快速改善睡眠,与既往国内外研究一致[16-17]。相较于SSRIs等抗抑郁药,阿戈美拉汀在缩短睡眠潜伏期、增加睡眠连续性、调整内源性褪黑素分泌等方面具有独特优势,通过调节负性情绪、改善睡眠,从而恢复社会功能[18]。
本研究结果显示,两组出现不良反应发生率相当(P> 0.05),阿戈美拉汀与艾司西酞普兰联用并未增加不良反应的发生,阿戈美拉汀在安全性以及耐受性方面表现优异,但有发生肝损害的风险[19]。观察组有2例出现肝功能轻微异常,给予护肝治疗后复查肝功能正常。对照组未出现肝功能异常,出现性功能障碍,但与观察组比较差异无统计学意义(P> 0.05)。因为阿戈美拉汀的功效不涉及5-HT含量增加,因此较少出现恶心呕吐、精神运动性激越、增重、性功能障碍和5-HT综合征等副作用。
总之,阿戈美拉汀与艾司西酞普兰联合使用能够有效、安全地改善抑郁症患者的负性情绪及睡眠质量,尤其适用于伴有失眠的抑郁症患者,值得临床推广应用。本研究的局限性在于样本量较小,不能代表整个抑郁症群体;观察期较短,只有8周,阿戈美拉汀与艾司西酞普兰联用的远期疗效未知,不良反应是否会随着时间延长而增加,尚待进一步随访观察。

