PVP术中“补丁技术”对椎体前壁破裂的OVCF治疗效果
许 刚,张长春,朱 坤,叶雨辰,赵想弟,姚文君
胸腰椎骨质疏松性压缩性骨折(osteoporotic vertebral compression fracture,OVCF)是老年人经常发生的骨折,严重者可导致驼背畸形甚至死亡。临床上椎体成形术(percutaneous vertebroplasty,PVP)被广泛应用治疗该疾病,但笔者发现,对于椎体前壁有破裂的病椎,骨水泥的弥散和渗漏仿佛是一对矛盾体,弥散效果好容易出现渗漏,而没有渗漏往往弥散效果欠佳。鉴于此,我科设计了一种“补丁技术”,2019年1月至2021年10月,我们将此项新技术应用于前壁破裂的OVCF病人治疗,与传统PVP相比,术中术后均获得了满意的效果。现作报道。
1 资料与方法
1.1 一般资料 选择2019年1月至2021年10月蚌埠医学院第一附属医院骨科收治的前壁破裂的OVCF病人72例。纳入标准:(1)年龄≥50岁且无肿瘤、感染、精神疾病疾病;(2)核磁共振显示为椎体前壁有破裂的新鲜性压缩性骨折,且椎管内没有骨块压迫脊髓或神经根;(3)单纯压缩性骨折且没有下肢神经症状的病人;(4)无外伤史或仅有轻微外伤史。其中男15例,女57例;年龄53~88岁;胸椎34例,腰椎38例。随机分为骨水泥在湿沙期注入病椎组(A组)、骨水泥在拉丝期注入病椎组(B组)、少量骨水泥在面团早期封闭椎体前壁破口然后湿沙期骨水泥推注组(C组),各24例。
1.2 方法 A、B组手术方法区别仅为骨水泥推注时机不同(A组为湿沙期骨水泥,B组为拉丝期骨水泥),C臂机透视确定病椎穿刺进针点后,按顺序穿入导管器械一次性连续推注骨水泥。
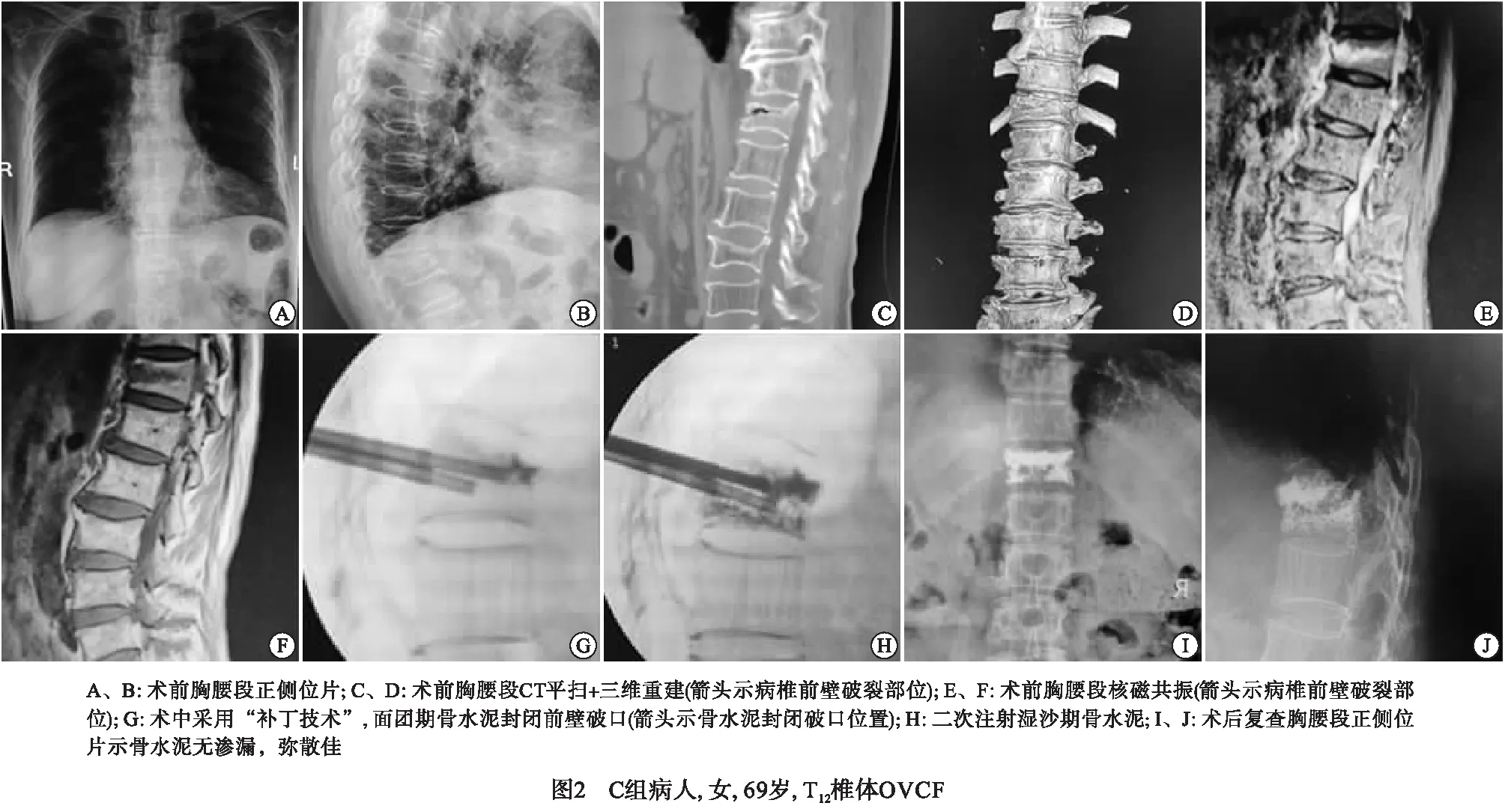
C组术前仔细阅片,观察病椎前壁破裂的位置,在C臂机的透视下根据脊柱正位片上双侧椎弓根的影像解剖标志,局部麻醉后以双侧椎弓根影的外上缘作为穿刺进针点穿入,超过椎体后缘2 mm后拔出针芯,置入导针,再拔出外套管,将扩张器经导针穿入椎弓根,拔出导针,此时可根据椎体前壁破裂位置调整扩张器的方向再继续穿入,直至接近前壁破裂位置。取骨水泥粉剂一半及溶剂的一半进行混合,搅拌均匀后注入工作套管内,待骨水泥至面团早期,在C臂机监视下将工作套管插入扩张器至接近前壁破裂位置,开始缓慢推注面团早期的骨水泥1 mL,C臂机监视下此时骨水泥如“补丁”一般将前壁破裂处补上。接着将工作套管拔除丢弃,扩张器回退至椎体中部,然后将剩余一半的骨水泥粉剂和溶剂混合,搅拌均匀后注入新的工作套管,待骨水泥至湿沙期,将新的工作套管插入扩张器至椎体中部,在C臂机监视下推注,双侧各推注1.5~2 mL,待骨水泥硬化后拔出扩张器和工作套管,包扎切口。
3组病人均采用双侧穿入,推注速度基本相同,推注骨水泥量均为4~5 mL。
1.3 术后处理 术后第1天,病人根据具体情况下床活动,并拍摄腰椎正侧位片复查,口服抗骨质疏松药物继续治疗。术后第2天,配合Oswestry脊柱功能障碍评分(ODI评分)调查术后疼痛缓解情况。
1.4 观察指标 比较3组病人术后骨水泥渗漏率;3组病人分别在术前、术后2 d进行ODI评分,评估并比较术后疼痛缓解情况。
1.5 统计学方法 采用t检验、方差分析、q检验和χ2检验。
2 结果
3组病人均顺利完成手术,其中骨水泥C型渗漏率为A组>B组>C组(P<0.01)(见图1、表1),A、C组弥散状况均好于B组(见图1)。3组病人术前ODI评分间差异无统计学意义(P>0.05);术后2 d,3组病人ODI评分均较术前明显降低(P<0.01),且A组和C组均明显低于B组(P<0.01),而A组与C组差异无统计学意义(P>0.05)(见表2)。C组典型病例见图2。
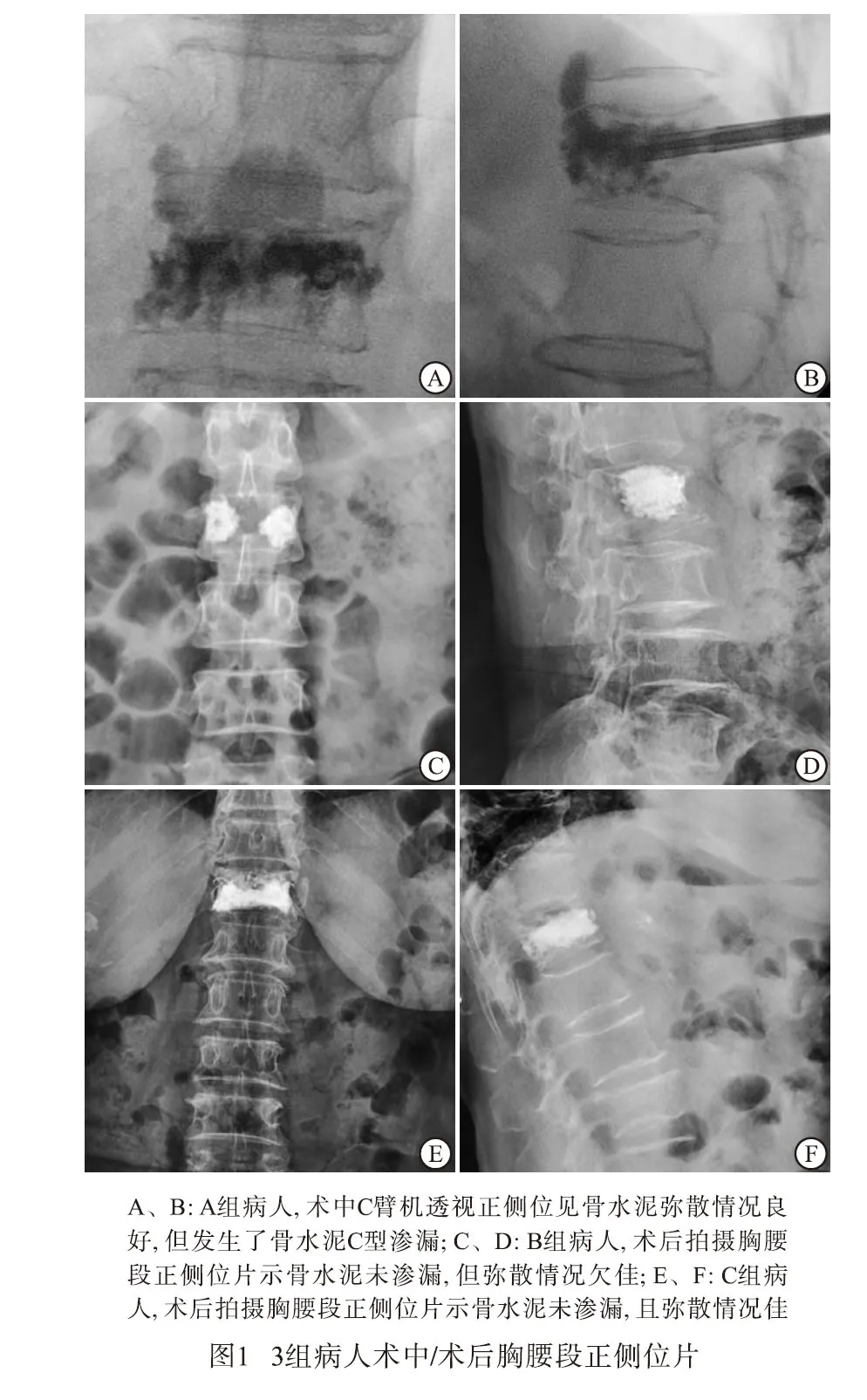

表1 3组病人术后骨水泥渗漏率比较[n;百分率(%)]
表2 3组病人手术前后ODI评分比较分)
3 讨论
3.1 骨水泥渗漏的类型、危害及预防措施 骨水泥渗漏是PVP术最常见的并发症,根据国内外报道[1-3],其发生率可达24.4%~38.6%,而对于椎体前壁有破裂的压缩性骨折,渗漏率可能更高。骨水泥聚合过程分为湿沙期、拉丝期、面团期、硬化期。骨水泥渗漏可分为沿椎基底静脉渗漏至椎体后缘型(B型)、沿椎体骨壁裂口渗漏型(C型)、沿椎间静脉渗漏型(S型)[4]。B、S型渗漏可导致脊髓、神经受压或血管栓塞引起严重症状,椎体后壁破裂导致的C渗漏由于骨水泥会向椎管内渗漏引起脊髓神经压迫症状,往往被认为是PVP手术的相对禁忌症[4-5]。而本研究中探讨的椎体前壁破裂所导致的骨水泥向椎体前方渗漏,由于大多没有临床症状而往往被忽视,但如果骨水泥向前方渗漏过多,可能会对椎前大血管,包括腹主动脉、胸主动脉及下腔静脉,造成压迫或烧灼,引起严重后果[6]。
骨水泥渗漏的因素很多,主要包括[7-9]:(1)椎体骨折程度。椎体塌陷程度越重,渗漏概率越大,椎体骨皮质破裂会明显增加渗漏风险。(2)椎体骨质疏松程度。椎体骨质疏松越严重,发生渗漏的概率越大。(3)推注骨水泥的量。注射大量的骨水泥不会更好地减轻疼痛,反而会增加渗漏的风险,这与大量骨水泥使得病椎内压力异常增大有关,但注入骨水泥量过少会导致病椎内弥散不足,上下软骨终板得不到足够的强化支撑,可能会造成椎体高度丢失,笔者认为适量的骨水泥并且病椎内广泛弥散这种状态最好,一般认为胸腰段骨水泥推注4~5 mL,下腰椎推注6 mL左右为宜;(4)推注骨水泥的黏度和速度。推注骨水泥的黏度越低,流动性越大,弥散程度越好,但同时渗漏的可能越大,尤其是在椎体周围骨皮质破裂的情况下,同时,推注骨水泥的速度过快也会增加渗漏的风险,应缓慢推注,每推注0.2 mL透视一次,推注骨水泥时有落空感或压力突然减轻,应停止推注及时透视以防止更严重的渗漏。本研究中A组病人采用湿沙期骨水泥推注,由于湿沙期骨水泥黏度低,虽然术中骨水泥弥散效果很好,但渗漏率很高(52%),安全性较差。
学者们提出“明胶海绵填塞法”防止骨水泥渗漏的手术技巧[10],但有一定的局限性。具体操作是将明胶海绵剪成合适大小,通过漏斗装置和探针将其推送到椎体骨皮质破裂处,再推注骨水泥。实际操作有一定难度:首先,明胶海绵推送的手术过程较复杂;其次,明胶海绵不显影,C壁机透视无法确定其是否在骨折的位置;最后,明胶海绵缺少晚期骨水泥那种粘连性和稳定性,所以明胶海绵填塞法仍有一定的渗漏率。本研究中,C组病人采用“补丁技术”,将骨水泥两次制备,分次注射,首次推注的面团早期骨水泥类似“补丁”,封闭椎体前壁的破口防止渗漏,安全稳定且手术方式简单,第二次推注湿沙期骨水泥又保证了骨水泥在病椎内的弥散性。
3.2 骨水泥的弥散程度与再骨折、缓解疼痛的相关性 前文已述及推注病椎内的骨水泥黏度越低,骨水泥在病椎内的弥散程度越好,这直接降低了术后发生椎体再骨折的概率。因为当骨水泥分布不均,局限于椎体内某处,此处的椎体强度明显提高,就会增加周围未弥散骨水泥的松质骨的Von Mises应力,最终导致周围椎体再骨折塌陷[11],而骨水泥充分弥散,能够充分均匀地强化病椎,重建椎体的生物力学性能,特别是当骨水泥能充分弥散至上下终板,能使病椎的强度提高8倍,最大程度地恢复病椎高度,预防后凸畸形[12]。也有研究[13]指出,充分骨水泥的填充会导致病椎的刚度异常增加,进而增加了临近椎体骨折的风险。我们认为,骨水泥充分弥散并不代表需要大量推注,适量的骨水泥如果弥散充分,一样能够接触上下终板,达到“顶天立地”的效果。本研究中B组病人推注拉丝期骨水泥,术后拍片病椎左右两侧的骨水泥没有相连,也没有接触到上下终板,并没有达到理想的弥散效果(见图1C、D)。所以,骨水泥在病椎内的弥散程度与推注骨水泥的黏度息息相关。
PVP术后病人疼痛的缓解程度与注射骨水泥量没有直接关系,但与骨水泥弥散程度有关[14],这个结论在本研究中也得以体现:3组病人病椎内注射的骨水泥量基本相同,但是A、C组由于弥散充分,故术后疼痛感相较B组病人降低。这是因为当骨水泥充分填充骨小梁之间的孔隙,能够起到“锚固”的作用,最大程度地稳定断裂的骨小梁,疼痛即可得到有效缓解。同时骨水泥对病椎内的感觉神经末梢具有“消融作用”,也降低了疼痛感[15]。
3.3 PVP中“补丁技术”的操作要点 (1)扩张器要穿到椎体前壁接近骨折处,但不能穿破皮质,以免扩大椎体前壁的破口,同时也为了保护椎体前方的血管;(2)要等到面团早期再进行第一次推注,笔者的经验是拉丝期第一次推注很大概率会人为造成渗漏,而面团晚期推注阻力很大,很难达到满意效果,所以第一次推注的时机很重要;(3)第一次推注完毕后要立即将工作套管拔除,扩张器回退至椎体中间部位再二次制备骨水泥,以免面团期骨水泥硬化后扩张器难以回退或拔出。
综上,对于前壁有破裂的OVCF,传统PVP术无论湿沙期还是拉丝期推注,都有一定的局限性,而“补丁技术”能够在明显降低骨水泥渗漏率的基础上保证病椎内的骨水泥弥散效果,与传统PVP术对比优势明显。但由于“补丁技术”在我科临床上应用的例数仍不够多,其手术效果仍需要各级医院进一步推广验证。

