NCCT-CTA-CTP一站式检查定量参数对急性脑梗死溶栓患者的预后评估价值
金哲宇,刘政,吕建斌
急性脑梗死又称缺血性脑卒中,是由于脑供血不足,导致脑部组织缺血缺氧而使局限性脑组织缺血性坏死,起病急,发病迅速,致死致残率较高,病发多见于中老年人[1]。近年我国卒中发病率呈逐年上升趋势,目前临床提出早期溶栓有利于患者预后,即发病4.5 h内进行溶栓治疗,以最大程度挽救患者缺血脑组织周围存活组织,尽可能提高患者生存率,改善患者预后[2]。通过影像学对患者预后评估及预测是临床一直热议的方向,CT扫描及MRI均可为临床诊断脑卒中提供有效证据[3-4],但由于MRI成像存在延迟,敏感度不高,临床应用有限。而CT扫描成像快,且成本较低,成为临床评估脑卒中的主要检查手段。一站式CT扫描包括非增强CT(NCCT)、CT血管造影(CTA)及CT灌注成像(CTP),其可对患者病灶组织及血管进行全面评估,提高CT评估急性脑梗死的价值[5]。因此,为进一步了解一站式CT扫描对急性脑梗死患者预后的评估价值,本研究对100例采取一站式CT扫描患者的影像学资料进行回顾性分析,现报道如下。
1 资料与方法
1.1 一般资料 回顾性收集2018年6月至2021年6月浙江省丽水市中心医院收治的100例急性脑梗死患者,男84例,女16例;年龄42~80岁。纳入标准:(1)符合急性脑梗死诊断标准[6];(2)发病4.5 h内接受溶栓治疗;(3)接受阿替普酶(rt-PA)溶栓治疗;(4)已完善NCCT-CTA-CTP一站式检查。排除标准:(1)肾脏功能不全;(2)临床资料不完整;(3)影像资料不清晰;(4)合并脑内肿瘤;(5)合并颅内血管畸形;(6)桥接血管内治疗者。100例患者根据其随访结局进行分组:将改良Rankin(mRS)评分[7]≤2分者纳入预后优良组,共64例;将mRS评分>2分者纳入预后不良组,共36例。本研究经医院伦理委员会审核并通过。
1.2 方法
1.2.1 溶栓治疗 均采用rt-PA(注册证号S20110051,德国Boehringer Ingelheim Pharma GmbH & Co.KG,50 mg/支)治疗,剂量为0.9 mg/kg,经0.9%氯化钠注射液充分溶解后,静脉推注10%剂量,推注时间约1 min,余下剂量使用静脉泵进行持续泵入,泵入时间设定约1h。最大剂量不超过90 mg,均于溶栓治疗后完善NCCT-CTA-CTP一站式检查。
1.2.2 NCCT-CTA-CTP一站式检查 采用西门子Force 192排双源CT进行扫描,治疗后首先行全脑NCCT扫描排除脑出血或占位性病变情况,明确无颅内出血情况后进行CTA和CTP扫描。经肘静脉预埋18G静脉留置针,采用双通道高压注射器以5.0 ml/s的速率注射对比剂(碘海醇50ml+0.9%氯化钠注射液30ml)。延迟7 s后开始扫描,于11~34 s进行动脉期扫描,间隔时间为2 s;37~60 s进行静脉期扫描,间隔时间为5s,扫描总时长为60s。扫描参数设定:NCCT:容积层厚0.5 mm,重建层厚10 mm;管电压120 kV,管电流300 mAs。CTA及CTP:层厚0.5mm,管电压80kV,管电流150mAs。
1.2.3 CT参数分析 由两名资深影像科医师双盲诊断,对NNCT图像进行Alberta卒中项目早期CT(ASPECTS)评分,诊断结果不一致时邀请另一医师介入诊断。所有图像均经软件后处理获取相关灌注参数,包括脑血容量(CBV)、脑血流量(CBF)、平均通过时间(MTT)及达峰时间(TTP),采用软件自动测量梗死核心及缺血半暗带体积。
1.2.4 临床资料采集 自制信息登记表,记录患者年龄、性别、治疗前后美国国立卫生研究院卒中量表(NIHSS)评分[8]及发病至溶栓时间等。
1.3 观察指标 比较两组影像学资料及临床相关资料,分析影响急性梗死患者临床预后的独立影响因素,并分析其预测不良预后的价值。
1.4 统计方法 采用SPSS 21.0统计软件进行分析,计量资料以均数±标准差表示,采用 检验;计数资料采用2检验;采用单因素分析影响预后不良的因素,并采用受试者工作特征(ROC)曲线进行价值分析。<0.05为差异有统计学意义。
2 结果
2.1 两组一般资料比较 预后优良组治疗前后NIHSS评分均低于预后不良组,治疗后ASAPECTS评分高于预后不良组(均<0.05),见表1。
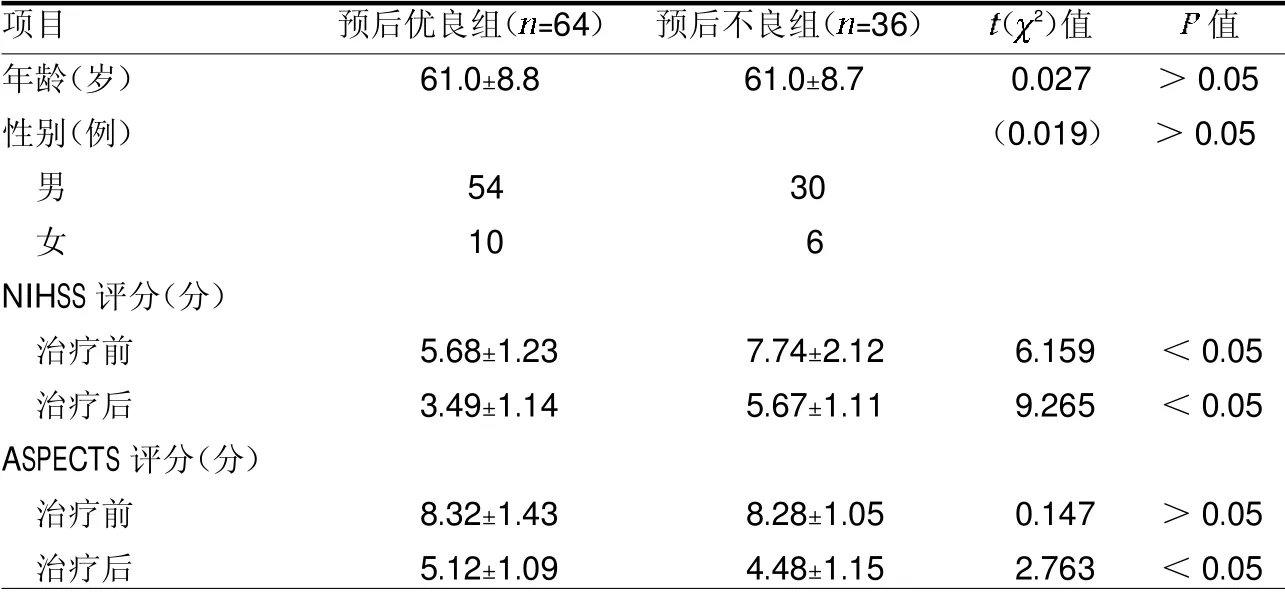
表1 两组一般资料比较
2.2 两组CT灌注参数比较 预后优良组梗死核心区CBF高于预后不良组,梗死核心区体积低于预后不良组(均<0.05),见表2。

表2 两组CT灌注参数比较
2.3 ROC曲线分析 治疗前后NIHSS评分、治疗后ASPECTS评分、梗死核心CBF值及其体积均有预测急性脑梗死患者预后的价值(均<0.05),其联合检测价值更高(<0.05)。见表3。
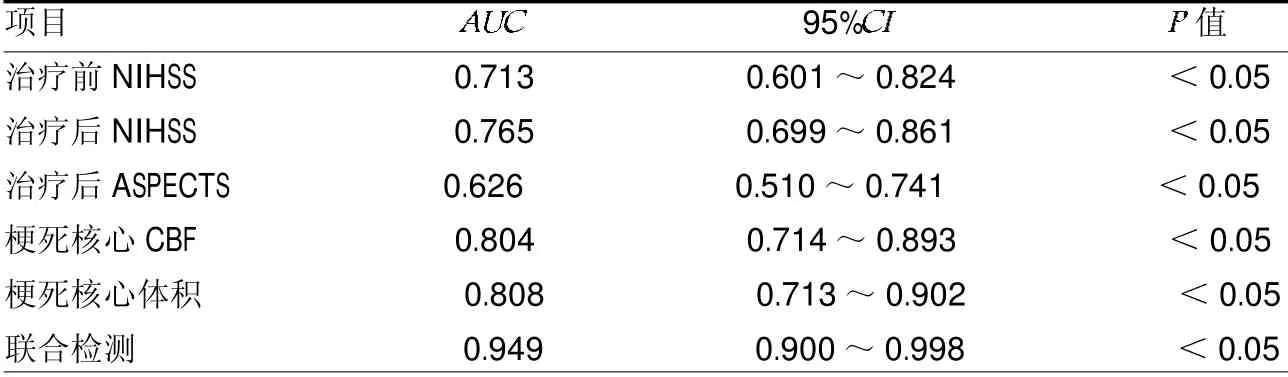
表3 ROC曲线分析
3 讨论
脑梗死是指脑血管阻塞而引起的脑组织缺血、缺氧而致的一系列症状,起病突然且发病迅速,常有神经障碍及肢体障碍等表现[9]。临床常给予溶栓治疗,早期溶栓是改善患者预后的主要手段,但临床也存在患者预后不佳的情况,早期对患者预后进行评估,早期给予干预手段,对患者预后的改善有着重要意义。临床常采用影像学评估患者治疗前后的脑组织受损状态,一站式CT扫描是指NCCT-CTA-CTP一站式成像,对患者脑组织受损病灶可进行全面的评估。
NIHSS评分是临床常用来评估脑损伤患者神经功能障碍的定量指标,既往已有多个研究及临床实践证实NIHSS评分是预测脑梗死患者的良好指标[10-12]。NCCT是急性脑梗死患者临床应用最为广泛的影像技术,可对脑组织早期病变进行评估,ASPECTS评分可对NCCT图像进行定量分析,于2002年推出后在临床开始使用,可反映急性脑梗死患者脑组织缺血病变的程度,可对溶栓治疗后患者的恢复情况进行评估,进而对患者预后进行评估[13]。陈露露等[14]的研究提出ASPECTS评分越低患者预后可能越差,可作为预测脑梗死患者预后的一项指标,本研究结果与其相似。但也有研究指出,单靠患者NCCT图像进行ASPECTS评分不能作为患者溶栓治疗有效的证据[15-16]。可能与NCCT图像中呈现的低密度影并不能完全代表不可逆的脑梗死区域有关,因而在预后的评估中仍存在局限。
急性脑梗死核心体积可能更能反映患者的预后情况,本研究结果显示预后优良患者的梗死核心体积较预后不良组小,CBF值高于预后不良组,可能与患者脑组织受损范围及程度有关,与文献[17-18]报道相似。Rüdigerv等[19]研究也提到当患者梗死区CBF低于15ml·100g-1·min-1时,脑梗死部位可能存在不可逆现象。患者梗死面积越大,血流灌注量越少,脑组织缺血缺氧更严重,损害程度越大,因而患者梗死区CBF越低,患者预后越差。本研究ROC曲线分析显示患者脑梗死面积及其CBF值的预测价值高于ASPECTS及NIHSS评分,且联合检测价值更高。这提示临床可通过多条件分析对患者预后进行预测,以提高临床预测价值。CTP可对患者的脑血管血流灌注状态进行评估,可辅助临床医师对患者脑组织损害程度进行判断。CTA可观察患者颅内血管有无狭窄或闭塞,进一步对患者病因、病情程度进行判断,故而可更好的为临床制定治疗方案提供证据。当然,患者预后与其发生梗死部位、发病机制及并存疾病等也存在相关性,临床医师在进行预后预判时仍需全面考虑。
综上所述,急性脑梗死患者溶栓治疗前后NIHSS评分、治疗后ASPECTS评分、梗死核心体积和CBF值均可作为评估预后的指标。相较于NIHSS、ASPECTS评分,梗死核心体积及其CBF更具有预测价值,联合检测价值更高。

