超声在肌骨关节疾病诊断中的准确性及价值研究
李 娜
(大连市中医医院,辽宁 大连 116003)
近年来,人们的生活方式不断发生改变,经济水平及压力升高,导致一系列疾病发生率不断升高,例如开车、运动、计算器等均会导致肌肉、关节、韧带等损伤。自20世纪70年代肌骨超声首次鉴别诊断小腿静脉血栓与腘窝囊肿,提出高频超声对于骨骼、肌肉、软组织等疾病的诊断具有重要意义后,肌骨超声开始被应用于临床。在骨科疾病的诊断中,超声科有效提高诊断准确性,虽然在骨科疾病整体的评估和检查中,相较于CT、MR等方式,超声仍旧存在一定不足之处,但是其具有无辐射、经济低廉、无创、高分辨率等优点难以忽略,可动态观察肌骨关节疾病。为分析超声诊断对肌骨关节疾病的价值,我院选择接诊的109例肌骨关节疾病患者进行研究,研究内容报告如下。
临床资料
1 一般资料:本次研究时间为2019年1月1日-2020年6月1日,研究对象(109例)均来自我院诊治的患者。本研究109例患者均为自愿参与,能够自主配合所有研究项目,无其他合并疾病情况。109例患者中,男性有67例,女性有42例;最大年龄为74岁,最小为23岁,平均为(48.57±3.75)岁;45例膝关节,6例肩关节,20例髋关节,15例肘关节,4例足部,19例腕关节与手。
2 方法
2.1 检查仪器:对109例患者均实施MRI与超声检查,所用仪器为意大利百胜超声诊断仪(Esaote Classe),选择LA523的探头,频率是4-18MHz,检查中根据组织情况调整频率。
2.2 检查方法:不同部位所实施的检查方式不同,具体情况如下:(1)肩关节。指导患者取坐位,主要检查部位是肱二头肌长头腱长轴、短轴、肩峰下滑囊、肩胛下肌。(2)肘关节。对肘关节实施检查时,可分为前面、内侧、后面及外侧4个区域,以患者临床表现为依据对不同区域实施检查。在检查前面时,指导患者取坐位,伸开上肢并将小枕头垫放在肘部后面,对于肱二头肌以及附着部位、桡神经、肱肌、骨皮质、关节腔积液、正中神经、游离体、滑膜增生等情况实施检查[1]。检查肘内侧区域时,旋转手掌,将手掌向前,检查屈肌总腱附着部尺侧副韧带;检查外侧区域时,告知患者伸开上肢,合拢双侧手掌,检查桡侧腕长伸、桡侧伸长肌、屈肌总腱附着部、骨外上髁进行检查,将探头置于后外侧,对桡侧副韧带实施检查;检查后侧区域时,指导手掌向下,撑在检查床,弯曲肘部90°,细细观察鹰嘴滑囊、尺神经、三头肌腱、后关节腔等。(3)髋关节。患者以仰卧位与平卧位接受检查,股神经、大收肌、腘神经、缝匠肌、臀肌、肌腱、滑囊、髋臼、股骨颈、股骨转子、积液等进行检查。(4)足部及小腿关节。指导以仰卧位、俯卧位进行检查,详细观察小腿三头肌、腓神经、跟腱、足底筋膜、拇长伸肌腱、胫骨后肌腱、腓骨短肌、三角韧带、腓骨长肌等。(5)腕关节与手。指导取坐位,将手掌放置于检查床,重点检查正中神经、尺侧腕关节屈肌腱、掌长伸肌腱、指深浅伸肌腱、腕管结构、屈肌支持带、尺神经等[2]。
3 评价标准:对109例患者的超声及MRI检查情况进行统计,分析病变类型,同时记录超声表现。
4 统计学方法:将SPSS22.0作为本研究的数据处理软件,以百分率(n,%)表示计数资料,取x2对组间比较实施检验,P<0.05可视为数据差异具有统计学意义。
5 结果
5.1 检查结果分析:在109例患者中,超声检查检出病变137个,MRI检出病变131个,2种检查方式的准确性无差异,P<0.05;超声检出足底筋膜炎、滑囊炎、膝关节骨膜炎、肌腱及韧带撕裂、腱鞘及滑膜囊肿、肌腱及腱鞘炎的例数均高于MRI,但差异无统计学意义,P<0.05,具体检查情况见表1。
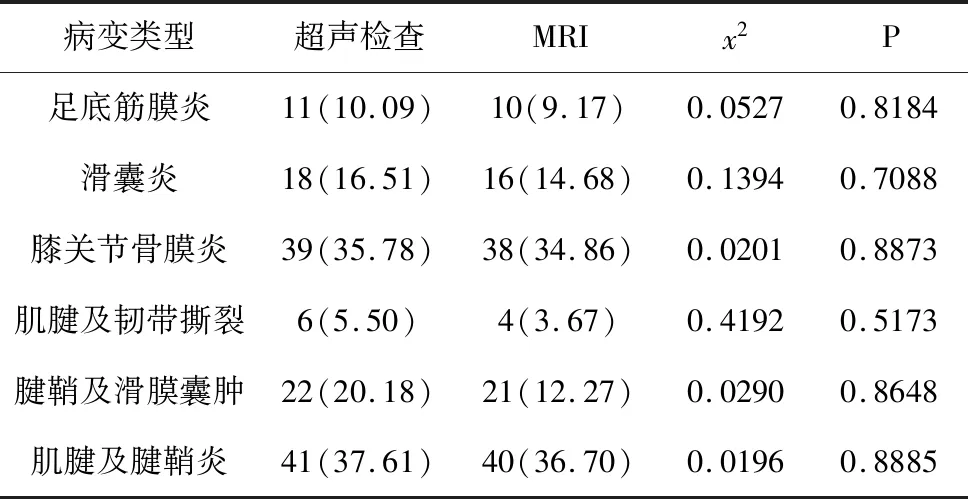
表1 不同方式检查结果分析量表(n,%,n=109)
5.2 超声检查表现:超声检查不同疾病的表现包括:(1)足底筋膜炎。相较于健侧,足底筋膜炎存在增厚情况,回声可减小,并在部分足底筋膜炎发现钙化灶,病情较为严重者有节增厚现象,CDFI示增厚处存在血流信号[3]。(2)滑囊炎。滑囊炎膜存在增厚情况,滑囊内的液体可增加,CDFI显示增后滑囊膜内部以及滑囊壁有血流信号。正常情况下,慢性滑囊炎仅表现出滑囊膜增生,内部无液体存在。(3)膝关节骨膜炎。可在关节腔内发现液性无回声区,并伴随存有骨膜增生,主要表现为低回声、等回声的水草状、片状,CDFI显示,在急性期血流信号可增多,显示出静脉低速低阻动脉样、静脉血流频谱[4]。(4)肌腱及韧带撕裂。完全性撕裂的表现是腱断端分离,断端为高回声脂肪、无回声血液充填;不完全性撕裂的表现是肌腱内肌纤维回声模糊,显示为无回声或者低回声;陈旧性撕裂表现是不均匀回声。(5)腱鞘及滑膜囊肿。腱鞘旁存在圆形或者类圆形的无回声区,后方回声区有增强情况,若合并存在感染或者出血情况,囊内可表现为低回声区,CDFI示无血流信号[5]。(6)肌腱及腱鞘炎。肌腱内局部有增厚情况,或者存在弥漫性,回声减弱,慢性肌腱炎则存在钙化灶,急性期有液性无回声区,CDFI示血流信号增加。
讨 论
随着超声技术的发展,高频超声在临床应用中较为广泛,且得到了较高的评价,可显著提高疾病的检出率。虽然高频超声诊断肌骨关节疾病时有一定限制,但是该种检查方式可清晰显示肌骨关节疾病情况。此外,超声检查成像较为灵活,具有多切面成像的功能,在采取超声实施检查时,通过患者采取不同动作,可充分显示出动态与静态的变化,可动态化、实时化对组织进行检查[6]。采取超声检查可更为清晰地显示出病变部位的血流信号高,可分辨肿瘤、外伤、炎症等血流变化情况。
本研究分别采取MRI与超声对109例肌骨关节疾病患者实施检查发现,超声检查检出病变137个,MRI检出病变131个,2种检查方式的准确性无差异,P<0.05;超声检出足底筋膜炎、滑囊炎、膝关节骨膜炎、肌腱及韧带撕裂、腱鞘及滑膜囊肿、肌腱及腱鞘炎的例数均高于MRI,但差异无统计学意义,P<0.05。相较于MRI检查,超声检查时,对于韧带、肌肉等细微结构的显示率更为清晰,具有较高的分辨率,可获取更加准确、详细的病变信息,具有其他影像学检查无可比拟的优势。因而,在关节、肌肉、韧带等疾病的诊断和治疗中,超声具有独特优势,可为临床提供准确信息。但是,在及时采取超声检查时,还应注意以下问题,由于人体的肌骨系统结构较为复杂,超声诊断时,受检查医生主观影响较大,因而,这就要求检查医生应具备更为熟练的运动医学以及肌骨解剖医学知识,给予患者规范化、准确化的检查,记录详细的病变信息,准确识别假阳性和假阴性,从而为临床治疗提供更为客观、真实的信息数据。
综上所述,在肌骨关节疾病的诊断中,超声检查的效果与MRI检查相差无几,可清晰显示出病变,能够客观评价韧带、肌肉、关节功能等情况,且超声检查具有经济、无创、安全等优势,可作为临床诊断肌骨关节疾病的首选影像学检查方式,具有推广价值。

