基于磁共振DTI联合SWI在早产儿脑损伤诊断中的价值研究
张 涛,刘 渊
(宁夏回族自治区人民医院医学影像中心 宁夏 银川 750021)
早产儿如发生缺血、缺氧时极易导致脑白质受损,脑白质损伤是导致早产儿发生智力障碍、脑瘫等多种恶性症状的主要原因之一,相关研究表明,每年约有11万早产儿存在缺血、缺氧性脑症状,同时约有8万婴儿会遗留永久性神经功能症状[1-2]。因此,在脑组织出现不可逆的损害前,尽早进行临床诊断、治疗,可显著改善预后。临床上早期进行早产儿脑损伤诊断极为重要,该诊断对早期评价早产儿生命质量具有十分重要的意义[3]。但早产儿出生期间,在神经系统发生病变初期时,无显著特异性症状,且患儿机体无任何不正常体征,因此极难发现,临床诊断需要进行影像学检查,DTI为有效呈现脑部缺血、缺氧的全新方法,SWI能够利用器官组织中间磁敏感性的差异,对成像结果进行强化,两者结合能够即时对早期早产儿脑部缺血缺氧状态进行诊断,并及时制定针对性干预,以此减少多种后遗症的发生,对改善预后效果意义显著[4-6]。本文选取宁夏回族自治区人民医院新生儿科43例HIBD患儿及同期43名正常早产儿进行研究,应用多模态磁共振成像(DTI、SWI)进行临床诊断,报道如下。
1 资料与方法
1.1 一般资料
选取2020年1月—2021年12月宁夏回族自治区人民医院新生儿科的43例HIBD患儿设为研究组,选取同期正常早产儿43名为对照组,本研究经医院伦理委员会批准(伦理审批号:2020-KY-063),监护人知情同意并签字。研究组HIBD患儿中男23例,女20例,胎龄32~36周,平均胎龄(34.2±0.5)周。对照组中男21名,女22名,胎龄33~35周,平均胎龄(34.0±0.1)周,对比两组早产儿一般资料,差异无统计学意义(P>0.05)。
纳入标准:①经临床诊断后,符合早产儿缺氧缺血性脑损伤诊断标准;②入选患儿监护人均清晰知晓本次研究,且自愿加入,并签署知情同意书。排除标准:患儿检查期间受到多种因素干扰,导致临床检查无法成像,或成像效果差、不清晰者。
1.2 方法
1.2.1 扫描方法
采 用GE 3.0T Discovery 750 MRI扫 描 仪,32通道头线圈,扫描序列包括:轴T1Flair、T2WI、T2Flair、DWI及DTI、SWI。应用GE MRⅠ 750 3.0T超导型磁共振扫描仪,采用头部8通道线圈。FSE序列TlWI:TR=2 000 ms,TE=25 ms;T2WI:TR=3 300 ms,TE=110 ms。DWI采用回波平面成像(EPI)超高速成像方法,即EPI-SE法,TR=2 144 ms,TE=56 ms,梯度磁场从x、y、z轴3个方向上施加,b值均为1 000 s/mm2,FOV 190 mm×380 mm,矩阵128×72,层厚4 mm。DTI扫描:TR=9 000 ms,TE=103 ms,梯度磁场方向为25,b值均为0和l 000 s/mm2,FOV 250 mm×250 mm,矩阵128×72,层厚3 mm。SWI序列扫描参数:轴位FOV 220 mm×180 mm,层厚2 mm,间隔0,翻转角15°,TR=49 ms,TE=40 ms,激励次数1次,扫描时间约4 min 13 s。
1.2.2 扫描前准备
为患儿实施水合氯醛(10%)(樟脑水合氯醛酊,国药准字:H35021156;批准日期:2010-07-13;生产厂家:福州海王金象中药制药有限公司;英文名称:Camphor and Chloral Hydrate Tincture)剂量为(0.5 mL/kg)进行麻醉灌肠(如患儿哭闹情况较为严重时,可待患儿深度睡眠过程中进行临床检查),进行检查前,需要将患儿头部使用固定型海绵进行塑形,同时检查期间需要注意患儿保暖情况,并对患儿进行听力保护,检查全程需要由专业性较强的医师陪同,如发生意外情况,可第一时间进行救治。
1.2.3 数据处理
DTI:将采集的MRI数据传送至影像后处理工作站(GE AW 4.6版本);DTI图像后处理:Functool软件处理,经过图像校准、平滑,拟合T1flair图,严格选择同一层面上相对应解剖结构作为感兴趣区(region of interest,ROI),所选择的ROI小于所分析的解剖结构大小,以避免邻近组织的影响,选择基底节层面双侧内囊后肢、背侧丘脑、放射冠、基底节、额叶作为感兴趣区,并运用Functool软件自动计算出各感兴趣区的FA值、ADC值。
SWI:将采集的MRI数据传送至影像后处理工作站(GE AW 4.6版本);运用Functool软件处理生成SWI幅度图、相位图,应用最小密度投影功能对SWI图像进行最小密度投影重建。
1.3 评价指标
由两位主治或副主任医师对两组早产儿的MR图像进行分析,将图像中存在的损伤部位进行记录,且包括出现异常型号的位置(内囊后肢、背侧丘脑、放射冠、基底节、额叶)等,如两位医师诊断结果不一致,经商讨后形成统一结论,并明确患儿脑损伤性质、位置、损伤类型等。
1.4 统计学方法
采用SPSS 24.0统计软件进行数据分析。计量资料以()表示,行t检验;计数资料以频数(n)、百分比(%)表示,行χ2检验。P<0.05为差异具有统计学意义
2 结果
2.1 早产儿缺氧缺血性脑损伤组(研究组)与对照组FA值的比较
研究组与对照组内囊后肢、尾状核、丘脑、胼胝体压部、额叶的FA值比较,差异均有统计学意义(P<0.05),见表1。
表1 研究组与对照组FA值对比(±s)

表1 研究组与对照组FA值对比(±s)
组别 内囊后肢 豆状核 尾状核研究组 0.53±0.05 0.12±0.03 0.09±0.01对照组 0.62±0.05 0.15±0.13 0.08±0.01 t 8.35 1.47 4.64 P <0.05 >0.05 <0.05组别 丘脑 胼胝体压部 额叶研究组 0.24±0.02 0.58±0.05 0.54±0.02对照组 0.18±0.03 0.73±0.07 0.32±0.02 t 10.91 11.43 51.00 P <0.05 <0.05 <0.05
2.2 研究组MR不同序列出血灶检出率比较
微小出血灶(MBLS)在SWI成像上多呈斑点状低信号影,42例患者中4例脑内静脉增粗增多,其SWI病灶数量多达204个,DWI病灶数量多达135个,T2flair病灶数量多达123个,T2WI病灶数量多达83个,T1WI病灶数量多达108个,差异具有统计学意义(P<0.05)。见表2。
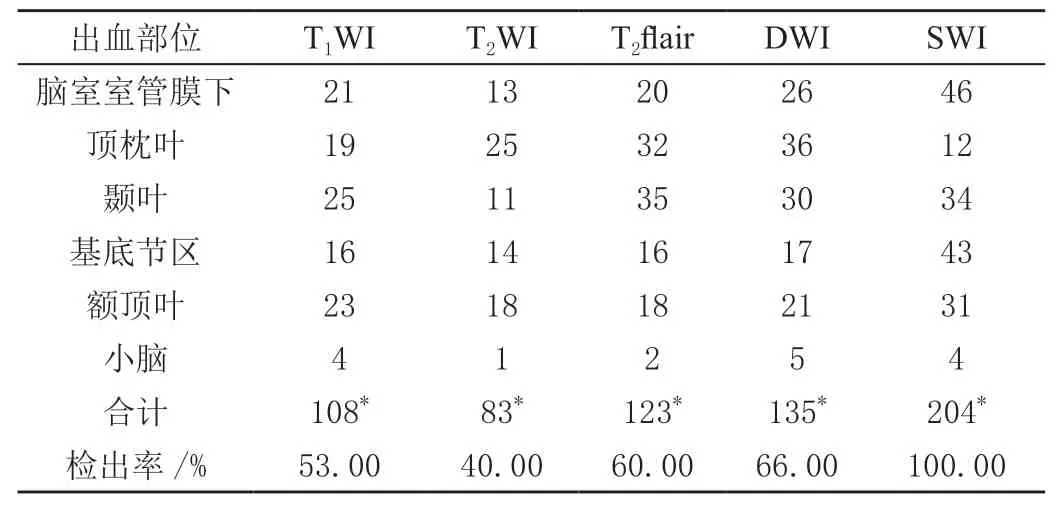
表2 MRI不同序列对早产儿脑出血灶检出率比较 单位:个
3 讨论
随着我国临床医疗科技的不断进步,临床上对胎儿监护不断完善,早产儿降生后窒息情况已经不断减少,且死亡率也显著降低[7]。但围产期窒息引起的早产儿缺氧缺血性脑损伤(HIBD),尤其是因严重窒息所引发的缺氧缺血性脑损伤,早产儿缺氧缺血性脑病(hypoxic ischemic encephalopathy,HIE)仍然为早产儿残疾、死亡的主要原因之一。早产儿发生脑损伤的概率较大,其原因多为患儿脑部神经细胞出现细微出血、水肿、病变、坏死等情况,由于早产儿脑部发育尚不完善,导致机体代偿性能力较弱,极易受到各类影响而产生一定差异。加之早产儿脑室分支情况较差,脑室周围易感区域旁白质极易软化[8]。早产儿发生脑损伤后极易引发食管出血症状,该症状由于脑室周围存在诸多胚胎基质化,而毛细血管发育不完善,一旦患儿血压偏高,导致血管内细胞对缺氧敏感度提升,如长时间处于高血压状态下,极易发生血管破裂症状,并引发毛细血管出血。HIBD是指围产期早产儿因窒息引起的脑缺氧缺血性损伤,其临床体现为中枢神经系统的症状。HIBD发病机制的一个重要环节是缺氧,即脑细胞再灌注损伤和氧自由基损伤、钙通道等,产生级联效应,例如兴奋性氨基酸毒性、开放和细胞内钙超载等,最终会导致细胞死亡[9]。缺氧引起上述病理生理变化,使脑血流量减少,进一步加剧脑缺血和细胞能量代谢受损,此类症状的不断叠加导致疾病加剧,除了缺氧的持续时间和严重程度外,还取决于早产儿大脑本身的发育成熟度。临床进行早产儿早期诊断可以争取到治疗的最佳时机。常规MRI检查时在6 h内未见异常发现,但在32 h内开始出现信号变化。DWI不仅可以及早发现病变,还可以预测神经系统后遗症的可能性。HIBD的各种损伤类型也会影响DWI诊断的敏感性。DWI通过表观弥散系数(apparent diffusion coeffecient,ADC)图测量ADC值,这可以更客观地表示弥漫性病变的程度,尤其是由严重窒息和缺乏正常DWI引起的病变。相较于正常组织,ADC值存在更多的参考价值,而部分各向异性(FA)值可以反映各向异性的程度。FA值越高,各向异性越大,FA图中显示的信号越强,临床应用DTI检查可通过FA数值,对早产儿脑内组织损伤程度进行判断[10]。如常规MRI检查中未发现异常时,可采用DTI对局部进行检查,得出FA值降低,因此,能够得出FA值对早产儿的脑部损伤情况更为敏感。SWI是利用正铁血红蛋白和含铁血黄素、包括脱氧血红蛋白等产物进行三维采集、完全流动补偿,薄层重建的梯度序列,将两者进行充分处理后,使两者叠加形成SWI图,对显示静脉血管、血液成分、钙化、铁沉积物非常敏感。早产儿脑损伤研究中,主要用于出血和静脉血栓的检查。因此,临床应用SWI检查早产儿脑部损伤检查时,具有极高的临床应用意义,能够有效识别出血性脑损伤发生率,值得临床推广使用。经研究,HIBD患儿与正常早产儿内囊后肢、尾状核、丘脑、胼胝体压部、额叶的FA值比较差异显著(P<0.05)。HIBD患儿SWI、DWI、T2flair、T2WI、T1WI发现的病灶数量分别为204个、135个、123个、83个、108个,SWI较常规序列更敏感地显示出血灶,差异具有统计学意义(P<0.05)。
综上所述,临床诊断早产儿脑损伤症状时应用多模态磁共振成像效果显著,且能够早期进行相关救治方案的制定,对患儿的预后效果及身心健康效果显著,值得临床广泛应用。

