全自动血型分析仪与微板法在ABO血型筛查中的应用效果
赵鼎铭 曲执
(葫芦岛市中心血站,辽宁 葫芦岛 125000)
输血在临床各种治疗中是必不可少的一种治疗方式。为了患者在治疗过程中所输入的血液吻合、安全、有效,在输血之前须进行ABO血型、RhD血型的检测。血型主要受所属基因决定,通过血型抗原呈现出不同的遗传多样性。在血型鉴别时,由于常常受ABO亚型、抗体或抗原降低、不规则抗体等影响,使得ABO血型的正反定型检测中会呈现出不一样的结果,从而使一般的试剂检测无法直接判断出正确的血型[1]。以往,大多数血站均是通过微板法进行血型检测,但由于其操作流程复杂、繁琐,人为影响因素较多,且损耗多,而在近年逐渐向标准、自动、快速方向发展,由半自动化的微板法渐渐演变为全自动血型分析仪法。为此,本文针对本血站2018年10月至2019年10月的无偿献血者,探究在ABO血型筛查中分别采用全自动血型分析仪法与微板法的检测效果。
1 资料与方法
1.1 一般资料 本文的100例样本数据均是选取于在本血站进行无偿献血者,所选时间区间为2018年10月至2019年10月。样本采用乙二胺四乙酸二钾抗凝,每份2 mL,于采集后的12 h后进行血型检测筛查。
1.2 方法 将样本以3 000 r/min的转速进行15 min的离心处理后,分别进行全自动血型分析仪与微板法检测。
对照组给予微板法检测,根据临床中的微孔板红细胞凝聚法原理,主要采用U型微孔板,利用全自动式加样仪器进行加样处理,即将血清与4%浓度的红细胞各50 μL注入至每个孔位中,作正定型处理;将ABO反定型的红细胞与血清各50 μL注入至每个孔位中,作反定型处理。待加样完成后,将U型微孔板放入医用型的低速率离心器中,以每分钟1 700 r的转速进行3 min的离心处理,其次再放置于振荡孵育仪器中,以每分钟120次的速率进行4 min的震荡处理,放置静止3 min后,通过波长为620 nm的酶标仪器进行比色处理。若临界值<0.6,呈阴性,为不凝聚状态;若临界值>0.8,呈阳性,为凝聚状态;若临界值在0.6~0.8之间,则是灰区[2]。
试验组给予全自动血型分析仪检测,根据临床中的微孔板红细胞凝聚法原理,并结合仪器所附的说明书进行试剂、样本、梯形V字型的底微板等装卸操作。全自动血型分析仪会自动式进行读码操作,在此基础上进行加样与孵育,并通过电脑数据传输、处理、CCD图等分析后,进行试验结果的分析处理、判定、传送、打印等。主要的加样过程与方式:将抗A、抗B、抗D、抗A细胞、抗B细胞、抗O细胞、盐水加入至加样仪器中,并将各25 μL容量的1.6%浓度红细胞、抗A、抗B、抗D、盐水注入至每个孔位中,作正定型处理;将ABO反定型的红细胞30 μL的试剂与20 μL已进行2倍稀释处理的血清,注入至每个孔位中,作反定型处理。待加样结束后,放置于36~38 ℃的温度下进行1 h的孵育,全自动血型分析仪根据参数SPC、LIA、P/C进行结果的分析、解读。SPC作为主要参考参数,若SPC大于10,呈阴性,为不凝聚状态;若SPC小于10,呈阳性,为凝聚状态;若SPC等于10,则为临界点,具有可疑[3]。
若两组检测出的正反定型的样本结果不同,则通过试管法、微柱凝胶法、吸收放散法进一步进行检测确认。
1.3 观察指标 统计并对比两种血型筛查方式的血型错误率、亚型漏检率、O细胞凝聚率,并观察ABO血型的正反定型现象、O细胞凝聚中不规则抗体的概率。
1.4 统计学处理 将本次研究中的100例样本数据应用于SPSS19.0进行软件处理,计数资料采用χ2检验,用率(%)表示两组血型筛查方式的试验结果、ABO血型的正反定型试验结果、O细胞凝聚中不规则抗体的试验结果,进行卡方检验,组间对比若P<0.05,即可证实组间具有统计学意义。
2 结果
2.1 两组血型筛查方式的试验结果对比 由表1可知,两组筛查方式均无错误率,试验组的亚型漏检率稍低于对照组,而试验组的O细胞凝聚率高于对照组,但组间差异无显著性,P>0.05,组间具有可比性。

表1 两组血型筛查方式的试验结果对比[n(%)]
2.2 两组ABO血型的正反定型试验结果对比 试验组的ABO亚型、正反定型不符、抗体降低的概率均稍高于对照组,而正常性血型的概率略低于对照组,组间差异性不大(P>0.05)。见表2。
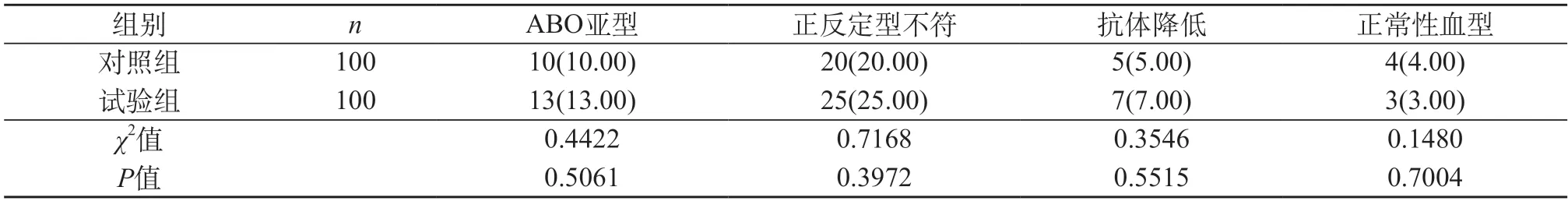
表2 两组ABO血型的正反定型试验结果对比[n(%)]
2.3 两组O细胞凝聚中不规则抗体的试验结果对比 试验组出现不规则抗体的概率明显高于对照组,组间具有统计学意义(P<0.05)。见表3。

表3 两组O细胞凝聚中不规则抗体的试验结果对比[n(%)]
3 讨论
输血治疗在各种疾病的救治与急救中具有重要作用,而给患者进行输血前,有效、准确的血型检测是保障治疗的基础与根本。据临床统计,在健康的人群中有0.3%~2%的人群存在不规则抗体,而不规则抗体较容易引发溶血性输血反应[4]。因此,准确的血型匹配以及对不规则抗体的筛查对于患者输血治疗具有重要影响。
在临床中,对于血型的鉴定主要采用试管法、微板法、全自动血型分析仪法等方式。以往在临床中多使用试管法进行ABO血型、RhD血型检测,该检测方式的结果虽然具有较高的精准性,但若进行大批量的样本鉴定,则难以实现操作的迅速化、规范化,且在筛查过程中存在人为因素,也可能导致出现错误或漏检现象[5]。微板法也称作半自动检测法,其可进行样本的大批量检测,但由于反应中使用盐水为介质,在常规室温下,容易产生较弱的凝聚现象或抗体难以检测的现象,从而影响血型的最终鉴定结果[6]。
全自动血型分析仪法,其鉴定的全过程均在血型仪的自动化模式下进行完成,无须过多的人员处理、操作,所有流程、环节均在血型仪的监控下进行,且其反定型的温度设定在36~38 ℃左右,最大程度地防止了免疫球蛋白M型冷抗体发生不同正反定型现象。该鉴定方式不仅能够大批量地进行样本的快速处理,对ABO血型、RhD血型、不规则抗体能有效、快速的进行筛查、判定,实现了流程上的自动化、简便化、规范化、标准化,也有效避免了人为因素的干扰,降低了血型检测的错误率、漏检率[7];该检测方式从加样、分配试剂、离心震荡处理、结果及图像的分析、处理、扫描、输出等,使流程实现了一体化模式,也有效防止了在鉴定过程中的交叉污染影响,在减少工作强度的同时,提高了鉴定、筛查工作的效率。此外,其在检测中所用到的容量,也仅是试管法与微板法的检测试剂的一半,极大地减少了检测的成本[8-16]。
由本次试验可知,全自动血型分析仪与微板法在血型检测中的错误率均为0,但应用对照组在检测中的亚型漏检率稍微多于试验组,而试验组的O细胞凝聚率相比对照组较高,但均无太大差异;在ABO血型的正反定型试验对比中,对照组的ABO亚型、正反定型不符、抗体降低概率均低于试验组,但组间差异无显著性(P>0.05);在O细胞凝聚中出现不规则抗体对比中,试验组能有效筛查出不规则抗体,其效果显著高于对照组,P<0.05。究其原因为,微板法即使能够大批量实施标本检测,但是盐水为其反应介质,在室温条件下能够进行试验,会导致稀有抗体以及弱凝集无法被检测到。而对于全自动血型分析仪而言,(37±1)℃为反定型温度,对于免疫球蛋白M型冷抗体导致的正反定性不一致可以充分避免,获得上述理想结果,由此可说明,全自动血型分析仪对于血型的检测具有较高的安全性、精准性,且能有效对不规则抗体进行筛查。
综上所述,在ABO血型检测中应用全自动血型分析仪,不仅能实现血型鉴定的标准化、规范化、快速化,还能安全、有效地进行ABO血型的筛查。

