剖宫产术后出血患者护理及剖宫产术后出血预防效果
纪红霞
(上饶市广丰区血吸虫病防治站,江西 上饶 334600)
剖宫产术是一种高效的分娩方式,能够改善难产患者的分娩结局,所以在分娩中被广泛应用。但是女性生理结构比较复杂,术后容易发生多种并发症,其中产后出血就是危险性比较高的一种[1]。相关调查显示,临床中剖宫产术者的产后出血发生率为2%~11%,与阴道分娩相比较,剖宫产术者会有更高的产后出血发生风险,一般会在短时间内大量阴道出血,若未得到及时有效的救治,将给产妇生命健康带来威胁,所以这也是产妇围生期死亡的主要危险因素[2]。因此,接受剖宫产术的产妇要加强产后出血预防工作,在此过程中,离不开有效的护理措施。本院为了研究出最科学的护理策略,选择优质护理和常规护理展开对比研究,以便为临床推广提供支持依据,详情报道如下。
1 资料与方法
1.1 一般资料 选入本次研究的对象总计50例,是从2019年1月至2021年5月在本院分娩产妇中选出的剖宫产术者。将系统抽样法作为标准进行分组,试验组共25例,产妇年龄22~43岁,平均年龄(30.31±2.85)岁,孕周36~40周,平均(38.03±0.58)周,经产妇和初产妇比例7∶18,其中4例双胎妊娠、21例单胎妊娠。常规组共25例,产妇年龄20~44岁,平均年龄(30.61±2.14)岁,孕周36~41周,平均(38.51±0.43)周,经产妇和初产妇比例8∶17,其中3例双胎妊娠、22例单胎妊娠。每组患者上述资料之间无差异(P>0.05),符合对比研究标准;同时本研究已经通过医院伦理委员会批准,且患者均知情同意并签署知情同意书。
1.1.1 纳入标准 ①自愿进行剖宫产手术,或是符合剖宫产指征。②精神正常,意识清晰,语言沟通无障碍。③产妇和家属同意加入研究,且熟知本次研究意义和内容。
1.1.2 排除标准 ①伴随精神障碍者。②伴随严重的肾脏、心脏等器质性疾病者。③先经过阴道试产后再进行剖宫产手术者。
1.2 方法
常规组的患者采用常规护理模式,具体内容包括:①在手术前,医护人员需要对患者的身体情况和疾病信息充分了解,如患者是否有严重贫血或血液系统疾病等慢性全身性疾病;患者的子宫是否进行过手术或是否有其他相关疾病;患者在妊娠期是否感染并发症。②在手术后,对患者出血的情况进行严密观察,并按时记录每次的出血量;准备保暖或氧气等设备,根据患者身体情况及时采取相应措施;嘱咐患者在术后需要卧床休息;为避免严重出血做好准备,确保随时可以对患者进行急救。
试验组的患者在进行常规护理的基础上,给予优质护理措施:
1.2.1 术前护理 ①健康知识教育:在妊娠期通过对孕妇的健康知识教育,使其自我保护意识不断提高。敦促孕妇定期参加知识教育培训,了解妊娠期的整个过程及不同阶段的常见问题、预防措施和解决方法。叮嘱孕妇定期进行产检,筛查是否为高危孕妇,了解孕期的相关保健知识,通过教育培训让孕妇能够进行自我监测[3]。对于分娩次数较多的孕妇,尤其是知识和思想相对落后人群,要加强对其进行宣传和教育。具有多次流产史、巨大儿、羊水过多、巨大儿、胎盘植入、前置胎盘、瘢痕子宫、妊娠高血压综合征等问题的孕妇术后会有出血的危险,在产前需要做好充分监测,鼓励她们提前入院待产,可以通过科学方式进行针对性的治疗,尽量避免产后出血的问题[4]。②心理护理:由于担心手术是否安全和胎儿的健康情况,剖宫产的产妇一般会存在比较严重的心理压力,护理人员需要及时开导她们,并详细解释有关剖宫产的知识,分析术后有可能会出现的并发症,对产妇提出的与剖宫产有关的问题进行耐心解答,确保产妇在手术治疗前保持积极的心态。③体质干预:医护人员需要对产妇的体质进行评估,对其进行相应的饮食干预,并叮嘱产妇多食用清淡、容易消化且热量比较高的食物。如果产妇的体质比较弱,需要增加营养来改善其体质,确保产妇在生产时有充足的体力;如果产妇患有宫颈或阴道炎症,为了避免剖宫产后出现感染而影响伤口愈合,需要提前进行相应的治疗[5]。④仪器设备准备:医护人员需对剖宫产手术中所需要用到的医疗器械进行抗过敏和抗菌检测,并及时测量和记录产妇的各项生命体征。在进入手术室前,医护人员需要准备好手术所需的仪器设备和药品,并对产妇的生命体征进行再次检测,如果出现异常状况,需要及时进行针对性的治疗。
1.2.2 术中护理 ①心理护理:由于术中产妇保持清醒状态,紧张、恐惧等消极情绪会造成交感神经兴奋,影响正常的子宫收缩力度,如果处理不当会引发产后出血。因此,术中护理人员需要重点注意产妇的心理和情绪状态,及时进行心理疏导,从而使产妇的注意力得到转移。②生命体征监测:在手术过程中,医护人员需要重点关注产妇呼吸、脉搏、心跳、血压等生命体征[6]。一旦产妇出血,首先需要查验出血原因,如果产妇因为凝血功能障碍而出现血流不止,即使采用止血措施仍然会血流不断,这时需要对产妇进行紧急输血;如果产妇因为失血过多而出现休克,需要马上采取抢救措施[7]。③保暖护理:在剖宫产手术过程中,护理人员需要随时为产妇采取保暖措施,避免产妇在手术中受凉。
1.2.3 术后护理 ①密切观察生命体征:在产妇离开手术室回到病房之后,需要马上监测其生命体征,对产妇皮肤黏膜的颜色变化情况重点关注、确定产妇有没有清醒、产妇的手术创口有没有裂开,每隔15 min需要对产妇阴道出血量和尿液量进行记录[8]。每次的测量结果都需要与之前情况进行对比,确保产妇的生命体征正常,之后的每次测量可以间隔2 h,在血压情况稳定之后可以每隔4 h进行一次测量。在手术后,需要持续对产妇输氧,并保持静脉输入通畅,对每项身体指标的变化都需要及时记录下来。②观察阴道出血量:手术后,护理人员需要重点关注产妇的子宫收缩情况,准确测量产妇阴道的出血量,还需着重了解产妇出血的原因,医护人员在交接班的时候需要将产妇的具体情况交待清楚。③保持会阴部位的干燥和清洁:由于产妇在产后的阴道出血容易造成伤口感染,因此护理人员需要指导家属帮助产妇清洁会阴部位,减少感染的发生[9]。在手术后1个月内,产妇严禁使用浴盆且不能进行性生活,可避免盆腔感染,一旦发现感染的情况,需要及时就医,将详细情况和排出的异物告知医师。④切口护理:在手术后,需要对产妇的切口使用无菌敷贴进行保护,在腹部伤口部位外加2个1 kg的沙袋,沙袋需放置8 h后才能取下,取下沙袋后,护理人员需要帮助产妇系上康复带[10]。剖宫产患者的病房需要定期消毒,勤更换被褥。护理人员对产妇切口渗液和渗血的情况需要严密观察,叮嘱产妇注意个人卫生,以避免切口感染。⑤指导母乳喂养:新生儿在吸吮母乳时,能够反射性的增加母体内催产素和生乳素的大量分泌,其中,生乳素有促进乳汁分泌的作用,催产素能够提高子宫收缩效率,使阴道出血量有效减少。因此,在产妇从手术室回到病房之后,护理人员需要帮助新生儿早吸吮,如果是处于母婴分离的情况,需要教育家属通过电动吸奶器达到吸吮乳头的作用,每一次吸吮一侧乳头需要保持30 min,每2 h吸吮1次,24 h后进行常规的母乳喂养[11]。⑥镇痛护理:所有剖宫产手术后,都需要对产妇采取镇痛措施,在麻醉期间,护理人员需要对产妇的生命体征进行精准检测,同时帮助产妇进行相应的护理工作以避免压疮出现。⑦饮食干预:在剖宫产手术之后,待到产妇恢复肠蠕动和肛门排气后,才可以进食。产妇术后只能食用流质和半流质的食物,且食物需要具有充足热量、维生素和蛋白含量高的低糖类型[12]。护理人员需要指导产妇合理搭配膳食,保持营养充足。避免因肠胀气引起的切口愈合延迟,产妇在手术后不能使用奶类及奶制品,并避免烟酒[13]。⑧心理护理:由于产后出血可能导致死亡,出血患者容易产生焦虑、紧张等负面情绪,如果负面情绪严重,会导致患者子宫收缩和血压不正常,从而使出血情况更加严重。因此,护理人员需要加强与产妇的沟通与交流,通过专业且温暖的话语鼓励产妇,并让产妇了解产后出血对身体的影响和止血工作的重要性,使其更加支持和重视止血相关的工作,提高产妇对止血工作的积极性。⑨早期运动:手术后的早期运动能够帮助患者恢复肠蠕动,加速排尿,避免膀胱过于充盈的问题;能够加速子宫收缩,有效缓解产后出血的情况[14]。所以,医护人员需要鼓励产妇在手术后进行早期运动,产妇的切口疼痛,可以通过其他事物转移患者的注意力,待产妇疼痛难忍时,可以根据医嘱采用药物镇痛;如果产妇存在尿潴留的情况,医护人员需要将产妇每日的排尿量进行详细记录,并采取适当的排尿措施。⑩充当医师的止血助手:在剖宫产手术后,护理人员一旦发现患者有出血情况,需要及时告知医师,并协助医师检查产妇情况,分析出血原因并采取针对性措施及时止血。如果出血是因为子宫收缩无力造成的,需要在医师指导下给患者注射缩宫素,恢复子宫收缩力度,同时按压子宫内壁。对产妇进行子宫按摩手法如下:一只手按压产妇下腹中部,另一只手垫在子宫下边,其中拇指扣住子宫前壁、四指置于后壁,两只手同时进行规律性的按压,每30 min进行1次子宫按压,按压4次后延长至间隔1 h,一共需要按压6次才能将子宫内的瘀血全部排出[15]。如果出血情况紧急,止血措施还可以选择纱布压迫子宫内壁。待纱布放入子宫后,护理人员需要重点观察患者的脉搏、血压和子宫大小等情况,放置24 h后可以将纱布取出,并准备进行缩宫素的注射,取出纱布前,需要消毒阴道和外阴部,需要保证取出的纱布和放入的数量一致,待到患者没有其他不良反应时,才能够离开患者身边。如果患者出血的原因是胎盘滞留,需要由经验丰富的临床医师进行手术,手术要使用刮匙在B超指引下清除残留的胎盘组织。在进行清除时,操作手法要娴熟轻巧,避免碰触子宫切口引起子宫穿孔,加重子宫出血症状[16]。如果患者出血是因为凝血功能障碍,医护人员需要对患者早期病情进行严密观察,根据患者凝血功能差的具体原因选择相应的改善凝血功能的药物,并进行血液输送,从而为患者补充血红蛋白。如果患者子宫切口处出血,若出血量不多时,可以使用子宫收缩剂和腹部沙袋按压等方式止血,若出血较多且手术后24 h内超过500 ml的出血量,且患者身体状态较弱时,需要进行开腹手术[17]。
1.3 观察指标
1.3.1 在术后2 h、24 h对各组产妇的出血量做记录。
1.3.2 观察并统计各组发生产后出血、切口感染的产妇数量。产后出血判定标准:产后24 h内有500 mL以上的出血量。
1.3.3 各组产妇在出院时均填写护理满意度调查问卷,评分范围0~100分,根据主观满意程度评分,超过90分说明非常满意,70~89分说明基本满意,不足70分说明不满意。
1.4 统计学分析 用SPSS24.0软件整理数据,计数资料、计量资料分别用率(%)和(平均值±标准差)描述,组间比较用χ2和t检验,有统计学意义时P<0.05。
2 结果
2.1 对比两组产妇剖宫产术后各时间段的出血量 试验组产妇术后2 h、24 h的出血量均少于常规组,差异有统计学意义(P<0.05)。见表1。
表1 对比两组产妇剖宫产术后各时间段的出血量(mL,)

表1 对比两组产妇剖宫产术后各时间段的出血量(mL,)
2.2 对比两组产妇产后出血和切口感染的情况 试验组产妇产后出血率和切口感染率均低于常规组,差异有统计学意义(P<0.05)。见表2。

表2 对比两组产妇产后出血和切口感染的情况[n(%)]
2.3 对比两组产妇对临床护理的满意程度 试验组96.00%的产妇对护理满意,常规组护理满意者仅占72.00%,差异有统计学意义(P<0.05)。见表3。
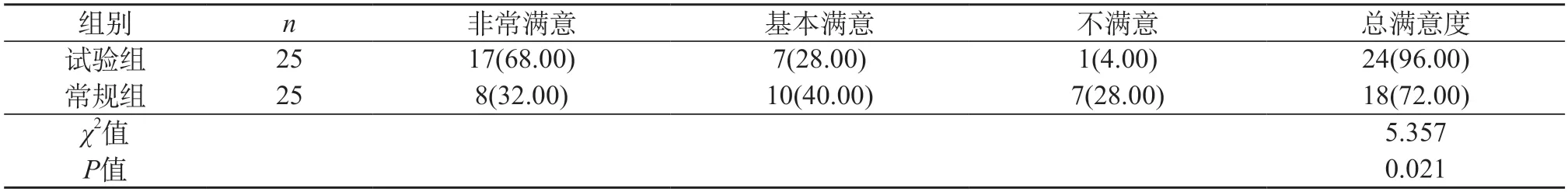
表3 对比两组产妇对临床护理的满意程度[n(%)]
3 讨论
现如今,剖宫产术已经成为一种比较成熟的手术形式,解决了很多临床分娩难题,但是在孕妇及家属思想观念发生转变后,让无指征剖宫产的产妇占比逐渐增多。影响剖宫产术后出血的因素包括以下几点:①手术切口与宫颈接近,此处纤维组织有着较差的愈合能力。②如果宫体肌层厚度不均,将对手术切口愈合速度产生影响[18]。③如果子宫下段横切口开裂,会对局部血运产生影响。④如果手术操作过程中,长时间压迫局部组织或是操作手法不正常,容易出现切口过小、水肿等症状,进而造成大量出血[19]。⑤如果未妥善缝合子宫切口,会造成血运不畅,组织不易愈合,大量出血。⑥如果产妇本身存在胎膜破裂、阴道炎等高风险感染因素,可增加切口开裂风险,导致产后出血。
因此,可在剖宫产术前、术中、术后通过合理的护理措施预防产妇产后出血。优质护理就是最佳的护理选择,护理可以从术前、术中、术后多个方面展开,并以产妇为中心,将预防产后出血作为护理目标[20]。在手术前护理重点放在心理疏导上,能为手术顺利展开创造良好的生理和心理调节,减轻应激反应,降低术后出血率;手术中在按压产妇子宫的同时,会重点关注生命指标变化,以便及时发现异常状况;术后则从引发产后出血的常见因素着手,给予针对性的干预措施,有效降低出血风险。在本次研究中,试验组产妇产后2 h、24 h的出血量比常规组少(P<0.05),产后出血率、切口感染率比常规组低(P<0.05),护理总满意率比常规组高(P<0.05)。这些数据均体现了优质护理比常规护理更具有优越性。
综上所述,对剖宫产术产妇进行优质护理,能够提高产后出血预防效果,在临床中值得推广应用。

