子痫前期孕妇心脏功能指数与子宫动脉血流情况的相关性
崔小娟, 周 玲, 路鑫铭, 简慧秋, 李平华
华北医疗健康集团邢台总医院妇产科, 河北 邢台 054000
子痫前期是妊娠高血压的常见类型之一,会对产妇健康形成严重的影响。近年来,随着我国人群饮食结构的改变,子痫前期发病率呈现升高趋势,子痫会导致产妇心脏功能发生变化,随着病程的进展会导致早产、宫内发育迟缓等并发症,严重地影响了母婴安全[1]。胎盘早剥则是造成母婴严重并发症和不良结局的重要因素,且发病急,因此早期预测胎盘早剥对改善母婴预后具有重要意义。但是对于子痫前期产妇发生胎盘早剥的预测方法临床说法不一,研究显示子痫前期子宫动脉会发生重铸,血管阻力升高,血液供应不足,因此通过多普勒超声检查对血管功能评估较为常用,通过测定心脏及子宫动脉血管内血流情况、阻力情况对胎盘早剥具有一定的预测价值[2]。本研究分析了子痫前期孕妇心脏功能指数与子宫动脉搏动指数、阻力指数的关系及联合预测胎盘早剥效果,以期为临床提供指导和依据。
1 资料与方法
1.1 一般资料
选取2018年1月至2020年2月在我院就诊的子痫前期孕妇150例作为研究对象,年龄23~40岁,平均(30.12±8.12)岁;初产妇95例,经产妇55例;病情程度:轻度65例、重度85例;合并有胎盘早剥58例。纳入标准:诊断符合《妇产科学》第8版中的相关标准;单胎妊娠;临床资料完整;孕妇及家属知情同意。排除标准:有心、脑、肝、肾等重要脏器疾病者;合并有高血压、糖尿病、恶性肿瘤、内分泌疾病等者;有妊娠合并症者。同时选取健康孕妇100例作为对照组。观察组和对照组一般资料比较见表1。

表1 观察组和对照组一般资料比较
1.2 方法
超声检查:采用GE VolusonE8彩色多普勒超声诊断仪。腹部探头频率为1~5 MHz,先对胎儿生长发育情况进行测定,产妇仰卧位,膀胱少量充盈,获取子宫正中切面,显示宫颈管与宫颈内口,对宫颈局部进行放大,探头自左或右侧上方倾斜至宫体宫颈交界水平,获取子宫动脉上升支血流,获得稳定连续3个心动周期的血流波形,测量搏动指数(pulsatility index,PI)、阻力指数(resistance index,RI)、收缩/舒张期速度比(S/D)。为了排除孕周对实验结果的影响,多普勒超声血流动力学参数均取分娩前最后一次测量时所得的数据。
心脏功能检查:采用GE VolusonE8彩色多普勒超声诊断仪。探头频率:2.5~3.5 MHz,左侧卧位,平静呼吸。对妊娠11~13周产妇在清晨开展检查,在产妇胸骨旁左心室长轴切面使超声游标与室间隔及左侧后壁保持垂直,超声测量心脏功能相关指标,包括心排血指数(cardiac index,CI)、子宫动脉搏动指数(uterine artery pulsatility index,UtA-PI)、子宫动脉阻力指数(uterine artery resistance index,UtA-RI)、短轴缩短率(fractional shortening,FS)、左心室射血分数(left ventricular ejection fraction,LVEF)、每搏输出量(stroke volume,SV)、心输出量(Cardiac output,CO)。
1.3 统计学处理
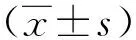
2 结果
2.1 观察组和对照组心脏超声参数比较
经彩色多普勒超声检查,观察组孕妇LVEF低于对照组孕妇(P<0.05),而CI高于对照组孕妇(P<0.05)。见表2。

表2 观察组和对照组心脏超声参数比较
2.2 观察组和对照组UtA-PI、UtA-RI等比较
经彩色多普勒超声检查,观察组孕妇UtA-PI、UtA-RI和S/D明显高于对照组孕妇(P<0.05)。见表3。

表3 观察组和对照组UtA-PI、UtA-RI、S/D比较
2.3 观察组不同病情孕妇心脏超声参数、UtA-PI等比较
观察组重度患者CI、UtA-PI和UtA-RI高于轻度患者(P<0.05),而LVEF低于对照组(P<0.05)。见表4。

表4 观察组不同病情患者心脏超声参数、UtA-PI等比较
2.4 观察组伴和不伴胎盘早剥孕妇心脏超声参数、UtA-PI等比较
观察组伴胎盘早剥孕妇CI、UtA-PI、UtA-RI高于不伴胎盘早剥孕妇(P<0.05)。见表5。

表5 观察组伴和不伴胎盘早剥孕妇心脏超声参数、UtA-PI等比较
2.5 CI与UtA-PI、UtA-RI相关性分析
由图1相关性分析可知,观察组CI与UtA-PI、UtA-RI呈正相关关系(P<0.05)。

图1 CI与UtA-PI、UtA-RI相关性
2.6 CI、UtA-PI、UtA-RI及联合预测胎盘早剥的价值
CI、UtA-PI、UtA-RI联合预测胎盘早剥的ROC曲线下面积为0.960,明显高于CI、UtA-PI、UtA-RI单独预测的0.698、0.702和0.805(P<0.05),联合诊断灵敏性和特异性分别为88.00%和82.00%。见图2。

图2 ROC曲线分析图
3 讨论
妊娠高血压属于女性妊娠期常见的疾病,一般是以全身小动脉痉挛和多器官功能损伤为主要病例状态,也是导致新生儿和孕妇结局变差的重要原因,对母婴结局产生严重的影响[3]。妊娠高血压早期以胎盘异常为主,会造成胎盘缺血与发育异常,胎盘分泌细胞因子进入母体循环导致血管内皮细胞损伤,随着病情进展母体出现异常,表现为高血压症状包括持续血压升高和蛋白尿,因此寻找可靠的诊断方法早期确诊对改善母婴结局具有重要的意义[4,5]。子痫前期容易导致胎盘早剥形成,一方面,发生子痫前期后子宫的螺旋动脉压力对于胎盘的血流量会产生影响,一旦血管内的滋养层细胞浸润到血管壁后会导致弹力纤维破坏,类纤维蛋白物质发生沉积,血管阻力降低,血管发生重塑[6]。另一方面,高血压合并妊娠后胎盘的循环阻力显著升高造成胎儿心脏收缩与舒张功能下降,血液就会出现重新分布,外周血管阻力加大,心室的负荷也会加重,心肌细胞发生代偿性增生和肥大,导致心脏结构重塑,对胎儿心脏收缩与舒张产生严重的影响[7,8]。越来越多的检查手段应用在胎膜早破诊断中,以往羊水细菌培养和病例检查一直是临床使用的金标准,但是容易出现假阴性病例,而且费时,在早期明确诊断中意义不大[9]。
超声心动图对心血管系统进行评价是临床常用方法,可以对心脏变化状况进行筛查,早期对心脏功能异常发病并及时处理对评价预后具有至关重要的意义[10]。妊娠高血压会对女性心脏功能产生影响,而且影响的程度与胎儿生长发育之间存在关联性,因此通过积极了解妊娠高血压产妇心功能变化对于了解病情、开展积极的干预措施意义重大[11]。每搏输出量下降会造成产妇周围小血管的阻力增加,左心室舒张末期容积、左心室舒张末期压力以及心脏负荷加重会造成心脏收缩性下降,早期患者心输出量可能出现代偿性增高,但是随着病情发展,最终小动脉过度扩张导致纤维毛细血管床的内皮细胞完全显露,导致内皮细胞损伤加重[12]。妊娠高血压患者全身小动脉出现痉挛,形成缺氧造成体内胎儿心脏负荷加重,最终对胎儿心脏功能产生影响[13]。本研究检查子宫动脉发现,脐带血管在羊膜下分支进入绒毛,最终变为毛细血管网,含氧量较高的血液通过脐静脉返回到胎儿,妊娠高血压发生后小血管出现增生,循环阻力下降,血流量升高便于膜交换,目的是传送营养物质给胎儿[14]。研究显示妊娠高血压产妇中的胎盘三级干绒毛小动脉显著减少,部分会出现管腔狭窄,胎盘床血液灌注下降,交换面积减少,形成了胎盘同胎儿之间的循环障碍,在妊娠高血压患者中就会出现PI、RI、S/D显著升高,提示子宫与胎盘之间的循环减少,影响围生儿结局[15]。
本研究发现,观察组孕妇LVEF低于对照组孕妇,而CI高于对照组孕妇,提示在子痫前期患者中存在心脏射血功能降低。观察组UtA-PI、UtA-RI和S/D明显高于对照组,提示在子痫前期患者中存在子宫动脉阻力升高,血流速度增加等病理改变。重度患者CI、UtA-PI和UtA-RI高于轻度患者,而LVEF低于对照组,提示在子痫前期患者中随着疾病程度加重心脏功能进一步降低。通过分析发现,伴胎盘早剥孕妇CI、UtA-PI、UtA-RI高于不伴胎盘早剥孕妇,提示出现胎盘早剥子痫前期孕妇体内子宫动脉阻力更高,血流速度更快。心脏指数指的是由心脏泵出的血容量除以体表面积得出的数值,心脏指数升高提示在子痫前期患者中心室收缩时所遇到的前后负荷改变,心肌收缩力异常,与子痫前期病理变化相关。CI、UtA-PI、UtA-RI联合预测胎盘早剥诊断灵敏性和特异性分别为88.00%和82.00%,对于子痫前期胎盘早剥具有一定预测价值。
本研究分析了超声检查对于子痫前期发生胎盘早剥的意义,证实了通过CI、UtA-PI、UtA-RI联合预测胎盘早剥可为评估子痫前期的妊娠结局提供一定参考价值。但是本研究为了排除孕周的影响,仅以研究妊娠晚期孕妇为研究对象,而未根据孕周进行亚分组,同时也未能对围生儿的临床结局进行详细分组,且未分析不同孕周时血流动力学改变与围产儿结局的关系,在后续研究中还需扩大样本量深入探讨。
综上,子痫前期孕妇CI、UtA-PI、UtA-RI与疾病严重程度、胎盘早剥有关,三者间存在正相关关系,联合预测胎盘早剥有一定应用价值。

