急性Stanford B型主动脉夹层腔内修复术后院内死亡的MSCT图像特征及危险因素
盛国芳, 曹艳芳, 罗春英, 胡海娟*
1. 承德市中心医院血管外科, 河北 承德 067000; 2. 承德市中心医院呼吸内科, 河北 承德 067000
主动脉夹层(AD)属于主动脉常见的疾病,严重影响患者生命安全,其中Stanford B型主动脉夹层为累及患者升主动脉,原发破口位于降主动脉。近年来采取主动脉腔内修复手术治疗急性Stanford B型主动脉夹层效果较好,通过封闭原发破裂口,可以减少甚至消除假腔的血流灌注,已成为临床治疗急性Stanford B型主动脉夹层的首选方法[1]。目前,临床评价患者术后预后的指标较多,有研究[2]发现主动脉腔内修复术后患者预后不佳同夹层撕裂引发的血管壁炎症反应有关,白细胞作为经典的炎症标志物在心血管疾病预后判断中具有一定的意义,特别是血小板在止血和血栓形成中具有重要意义,中性粒细胞/淋巴细胞值(NLR)、平均血小板体积/血小板计数值(MPR)可以对患者白细胞和血小板变化进行反映,同时能够了解患者体内凝血变化情况。AD患者发病和治疗期间血小板激活和黏附同心血管疾病的发生与发展密切相关;血管活性药物评分(VIS)能够间接反映患者病情严重程度,有助于医师评价患者术后病情严重程度及其预后[3]。目前临床缺乏评价急性Stanford B型主动脉夹层腔内修复术后评估预后的指标,本研究选择NLR、MPR、VIS评分及CT检查开展相关分析,目的是寻找可靠的预后评价指标。
1 资料与方法
1.1 一般资料
采用回顾性研究方法,选取2018年1月至2022年3月在承德市中心医院治疗的198例急性Stanford B型主动脉夹层患者为研究对象。纳入标准:诊断符合主动脉疾病诊断与治疗指南中的相关标准[4];在我院行腔内修复术;发病时间≤14 d;患者或家属知情同意。排除标准:中途放弃治疗者;近3个月内有非甾体抗炎药、免疫抑制剂、抗血小板药物的治疗史;合并有内分泌疾病、恶性肿瘤等其他疾病。其中,腔内修复术后院内死亡患者20例,非死亡患者178例。
1.2 治疗方法
患者全麻后左侧肱动脉采取Seldinger方法置入动脉鞘,导丝置入后进行造影检查,对夹层破口的位置与累及部位进行确认,在患者一侧的腹股沟韧带下方行4~5 cm切口,穿刺完成后置入5F动脉鞘,逆行裸段定位在左侧颈总动脉开口,在左侧置入覆膜支架,部分患者可通过左侧肱动脉置入封堵器对左侧锁骨下动脉(LSA)进行封堵,释放支架对破口进行覆盖,撤出输送器后造影确认支架是否移位,确定无内漏采用5-0prolene线对股动脉切口进行缝合。
1.3 实验室检查及指标检测
抽取患者空腹静脉血3 mL,2000 r/min离心30 min,采用放射免疫法测定总胆固醇(TC)、甘油三酯(TG)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、尿素氮(BUN)、肌酐(Scr)浓度变化,D-D浓度测定采用酶联免疫吸附法(ELISA),采用凝血酶法测定Fib浓度变化,仪器选择德国罗氏公司提供的Cobas3411生化分析仪,试剂盒均为罗氏公司配套提供。白细胞及亚型和平均血小板体积等指标测定采用美国贝克曼库尔特公司AU5800全自动生化分析仪,仪器配套试剂盒。NLR为中性粒细胞计数绝对值/淋巴细胞计数绝对值,MPR为平均血小板体积与血小板计数的比值。
VIS=多巴胺[μg/(kg·min)]+多巴酚丁胺[μg/(kg·min)]+10×米力农[μg/(kg·min)]+100×肾上腺素[μg/(kg·min)]+100×去甲肾上腺素[μg/(kg·min)]+10000×垂体后叶素[U/(kg·min)][5]。
采用日立公司Hitachi Aloka Prosound F75彩色多普勒超声诊断仪,频率:2.0~5.0 MHz,对患者左室射血分数(LVEF)进行测定并记录。
1.4 多层螺旋CT(MSCT)检查
仪器为西门子公司的Somatom definition双源CT扫描仪,管电压120 kV,管电流350 mA,准直0.6 mm×64 mm,螺距0.5 mm,层厚0.75 mm。通过肘前静脉注入对比剂碘海醇(370 mgI/mL),速率3.5~5.0 mL/s,总剂量1.2 mL/kg。将获取图像录入医学影像工作站,图像重建采取CTA模式和Satire迭代计算方法,获取血管病变的部位、范围及解剖异常情况。观察记录主动脉破口位置、大小、降主动脉最大直径、气管分叉处主动脉直径、气管分叉处假腔面积占主动脉管腔总面积百分比、重要分支血管受累情况,以及假腔状态等影像学特征情况。
1.5 统计学处理
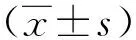
2 结果
2.1 院内死亡和非死亡患者临床资料比较
死亡患者年龄、NLR、MPR和术后VIS评分明显高于非死亡患者(P<0.05);死亡和非死亡患者性别、体质量指数等指标比较,差异无统计学意义(P>0.05)。见表1。

表1 院内死亡和非死亡患者临床资料比较
2.2 院内死亡和非死亡患者MSCT图像特征比较
死亡患者气管分叉处假腔面积占主动脉管腔总面积百分比明显高于非死亡患者(P<0.05);死亡和非死亡患者破口与左锁骨下动脉开口距离、破口大小等指标比较,差异无统计学意义(P>0.05)。见表2。

表2 院内死亡和非死亡患者MSCT图像特征比较
2.3 多因素分析
将上述有统计学意义指标作为自变量,是否院内死亡作为因变量进行Logistic回归分析,结果显示:年龄、NLR、MPR、VIS评分、气管分叉处假腔面积占主动脉管腔总面积百分比是患者院内死亡的影响因素(P>0.05)。见表3。

表3 多因素分析结果
2.4 联合预测院内死亡的价值
年龄、NLR、MPR、VIS评分联合气管分叉处假腔面积占主动脉管腔总面积百分比预测院内死亡的受试者操作特征(ROC)曲线下面积为0.801,P<0.05,灵敏性和特异性分别为82.50%和78.00%。见图1。

图1 联合预测院内死亡的价值
3 讨论
临床将病变范围在降主动脉且未累及升主动脉的夹层病变称为急性Stanford B型主动脉夹层,介入手术治疗效果好,已成为临床对Stanford B型主动脉夹层的主要治疗方案[5]。研究发现外科手术治疗过程中风险较大,重要器官缺血,虽然通过封堵夹层第一破口达到重建主动脉结构的效果,但是术后患者死亡的概率仍较高,因此了解患者预后风险因素同时寻找可靠的评价指标对降低患者术后死亡率意义重大[6]。
本研究发现死亡患者年龄、NLR、MPR明显高于非死亡患者,随着年龄的增长,慢性病发生概率升高,增加了患者手术风险,主动脉周围血肿在老年患者中更为常见,而主动脉周围血肿是导致患者主动脉发生破裂的高危因素,造成预后不良[7],有研究报道,年龄超过65岁是患者术后发生死亡的独立危险因素,超过65岁患者不管接受何种治疗,死亡率均会伴随年龄增加而显著升高[8],同本研究结果一致。主动脉夹层患者中性粒细胞增殖显著,释放炎症因子后促进主动脉夹层外膜炎症反应,导致夹层不断扩张并发生破裂,NLR对中性粒细胞和淋巴细胞变化进行反映,对炎症反应程度的变化可以提供相应的参考依据。有报道[9]指出NLR数值越大,不良心血管事件发生率提高,预后变差,尤其是在主动脉损伤导致体内炎症细胞浸润主动脉壁,体内蛋白酶及细胞因子释放增多,主动脉壁活性氧受损加重,主动脉壁的损伤程度也会加剧。有研究[10]发现,在主动脉夹层发生发展过程中血小板激活与消耗情况发生变化,血小板水平可以对患者死亡风险进行预测,血小板激活后会释放自身储存的促炎因子,造成体内炎症反应加剧,进一步促进血小板的黏附、聚集以及血栓形成和全身炎症反应过程。MPR则是对血小板形态和数量进行整合的指标,可以评价血栓炎症反应程度,周围血小板受到破坏可以导致血小板计数减少或者平均血小板体积水平升高,体积较大的血小板聚合能力更强,具有丰富的酶和颗粒,可以促进体内血栓形成[11]。
本研究结果显示,死亡患者VIS评分明显高于非死亡患者,VIS评分是患者院内死亡的影响因素。VIS评分通过对患者应用血管活性药物剂量开展加权整合及量化,分析患者心血管功能变化情况,心血管功能越差,患者病情越严重,该评分就越高[12]。血管活性药物能够对心脏功能进行改善,对血管收缩与舒张进行调节,在心功能不全、麻醉及体外循环手术等情况会对心脏功能产生影响,同时多数患者在开展体外循环手术后需要血管活性药物对患者循环功能进行改善[13]。本研究经Logistic回归分析发现,年龄、NLR、MPR、VIS评分均是患者院内死亡的影响因素。
本研究对患者CT影像特征进行观察和分析,发现在主动脉夹层患者中由于内膜增厚在一定程度上会对手术效果产生影响,而且一次手术也无法隔绝所有破口,术后血流动力学的变化会造成夹层远期破裂以及脏器缺血性坏死的风险,本研究中气管分叉处假腔面积占主动脉管腔总面积百分比在死亡患者中比例更高,这一参数体现了患者假腔发生急剧扩张的紧张状态,同时术后修复效果具有关联性[14]。有研究显示,主动脉夹层CT形态学参数破口直径超过10 mm或者降主动脉最大直径超过4 cm均提示术后主动脉重塑效果不佳且需要再次进行手术干预,患者预后较差[15]。本研究发现,气管分叉处假腔面积占主动脉管腔总面积百分比是患者院内死亡的影响因素。同时ROC曲线结果显示,年龄、NLR、MPR、VIS评分、气管分叉处假腔面积占主动脉管腔总面积百分比,五项联合预测院内死亡效能更好。
本研究分析了急性Stanford B型主动脉夹层腔内修复术后患者死亡的风险因素,为临床早期评价患者的预后提供相应的观察指标,同时将血清学指标和CT影像学指标联合应用提升了对患者预后判断评估效能。本研究还对围手术护理措施进行规范,为进一步提升手术效果开展护理配合,提高护理人员参与围手术期干预的效率。但是由于研究病例数量少,且相关基础实验研究不足,对术后患者死亡的发生机制和病理生理改变研究还不够深入,同时在分析护理对策时未能开展随机对照试验,因此,还需要今后扩大样本量、开展随机对照研究进一步论证效果,同时应开展基础性研究构建急性Stanford B型主动脉夹层腔内修复术动物模型为临床工作提供指导。
综上,急性Stanford B型主动脉夹层腔内修复术后院内死亡患者NLR、MPR、VIS评分及气管分叉处假腔面积占主动脉管腔总面积百分比明显升高,此结果在预测预后方面有一定应用价值。

