念珠菌血流感染患者预后相关危险因素
赵 越,方瑞苗,叶 龙,凌 勇,陈晓丽,张莉滟*
(1.广东省人民医院/广东省医学科学院 检验科,广东广州510080;2.汕头妇产医院 检验科,广东 汕头515041)
随着广谱抗菌药物的广泛应用以及患者既往伴有多种基础疾病致使机体免疫功能受损,且入院期间侵入性治疗频繁等因素影响,临床念珠菌血流感染的发生率呈现上升趋势,给患者的临床预后带来严峻影响,死亡率维持较高水平,甚至达到50%[1-2]。为此,本研究通过收集2017年1月—2020年12月广东省某三甲医院所确诊的208例念珠菌血流感染病例资料,分析影响念珠菌血流感染患者预后的相关危险因素,为其防控及患者预后改善提供依据。
1 材料与方法
1.1 资料来源
回顾性分析2017年1月—2020年12月广东省某三甲医院所确诊的念珠菌血流感染相关病例208例。
1.2 病例纳入标准
将血培养首次送检且结果为念珠菌,并伴有相关感染指征的对象纳入研究范围,剔除重复;研究对象年龄≥18岁。实验室对患者血培养阳性瓶的处理流程均需按照血培养操作规范进行[3],严格无菌操作。
1.3 排除标准
对临床无法明确诊断、患者信息资料不全及病程记录不完整的予以排除;研究对象年龄<18岁的排除。
1.4 方法
回查并收集被确诊为念珠菌血流感染患者的基础资料(年龄、性别、住院时间、基础疾病、入住科室、病原菌分离等)、临床病程诊疗记录(住院期间侵入性操作、抗菌药物应用情况等)及患者预后等信息,并对数据进行整理分析,同时根据患者预后情况,将所研究病例分为两组:生存组与死亡组,并对两组间相关因素进行分析比较,明确影响念珠菌血流感染患者临床预后的危险因素。
1.5 统计学分析
应用SPSS 21.0统计分析软件对数据进行正态性检验,对符合正态分布的连续变量,结果以均数±标准差形式表示,采用t检验;对不符合正态分布的定量资料,结果以中位数(M)及百分位数(P25,P75)表示,采用Mann-WhitneyU检验。分类资料采用χ2检验对数据进行单因素分析,将P<0.05的变量,纳入多因素Logistics回归分析,得出优势比(OR)及95%可信区间(CI),检验水准以P<0.05为差异具有统计学意义。
2 结果
2.1 患者基本资料
208例念珠菌血流感染患者的年龄18-97岁,平均年龄(62.99±20.58)岁。男性137例,占65.87%,女性71例,占34.13%。208例患者中死亡96例。比较生存组与死亡组基本资料发现:死亡组患者的平均年龄要高于生存组(t值=4.477,P<0.001),而两组患者住院时间(Z值=-0.205,P=0.838)、同时伴有3种及以上基础疾病情况(χ2=1.057,P=0.331)则无明显差异。208例患者主要分布于重症监护室(102例)、血液科(35例)、内科(32例)、外科(25例),所分离病原菌以白念珠菌(84例)、热带念珠菌(52例)、近平滑念珠菌(42例)、光滑念珠菌(14例)、克柔念珠菌(6例)为主,见表1。
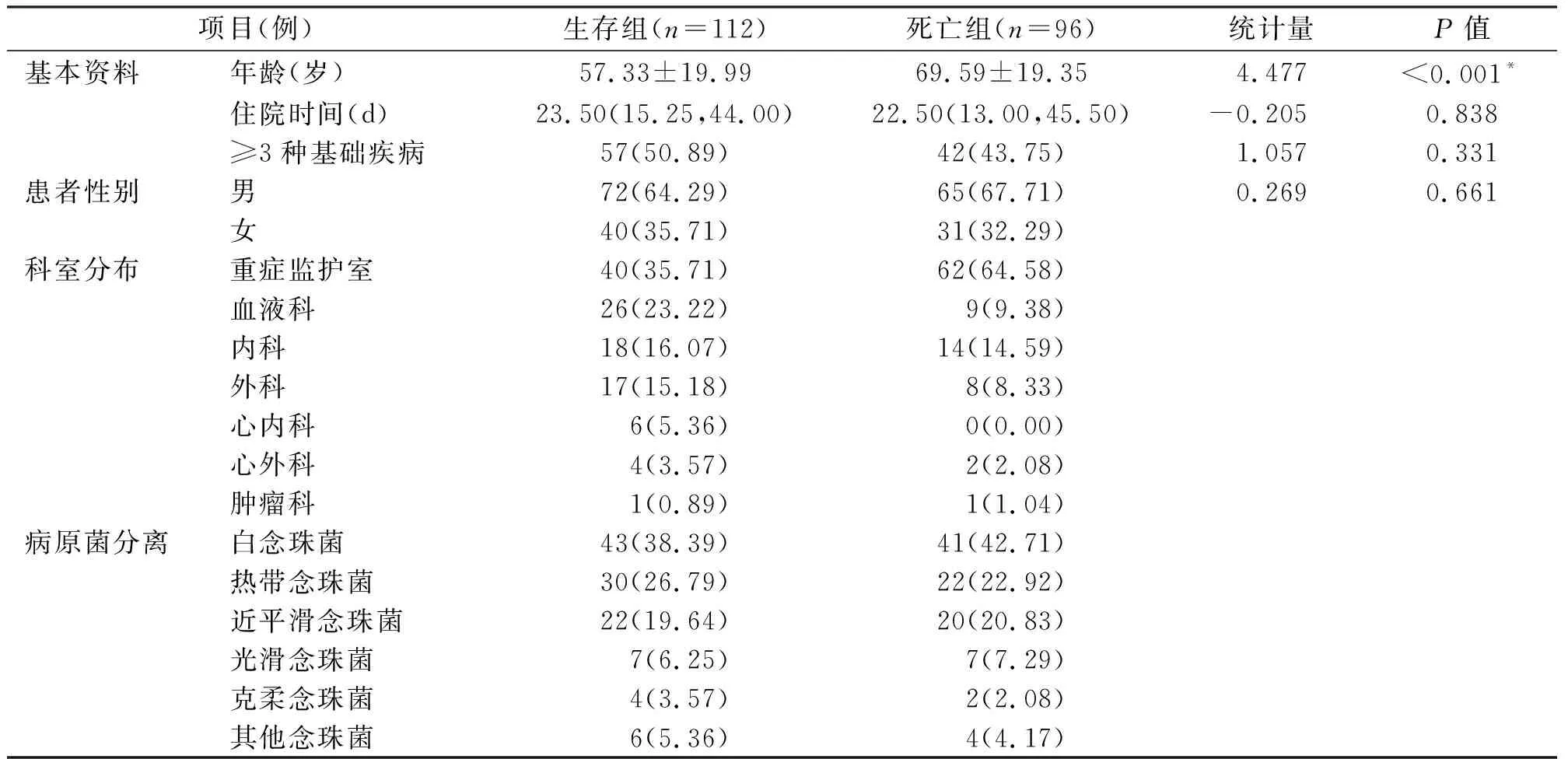
表1 念珠菌血流感染患者基本临床资料分析
2.2 患者预后单因素分析
比较生存组与死亡组患者相关临床资料发现,以下因素可能是影响念珠菌血流感染患者预后的危险因素:即患者患有白血病、入住过重症监护室,同时有过中心静脉插管、机械通气、留置尿管等侵入性操作。另外,应用抗真菌药物治疗可能会降低患者死亡率,见表2。
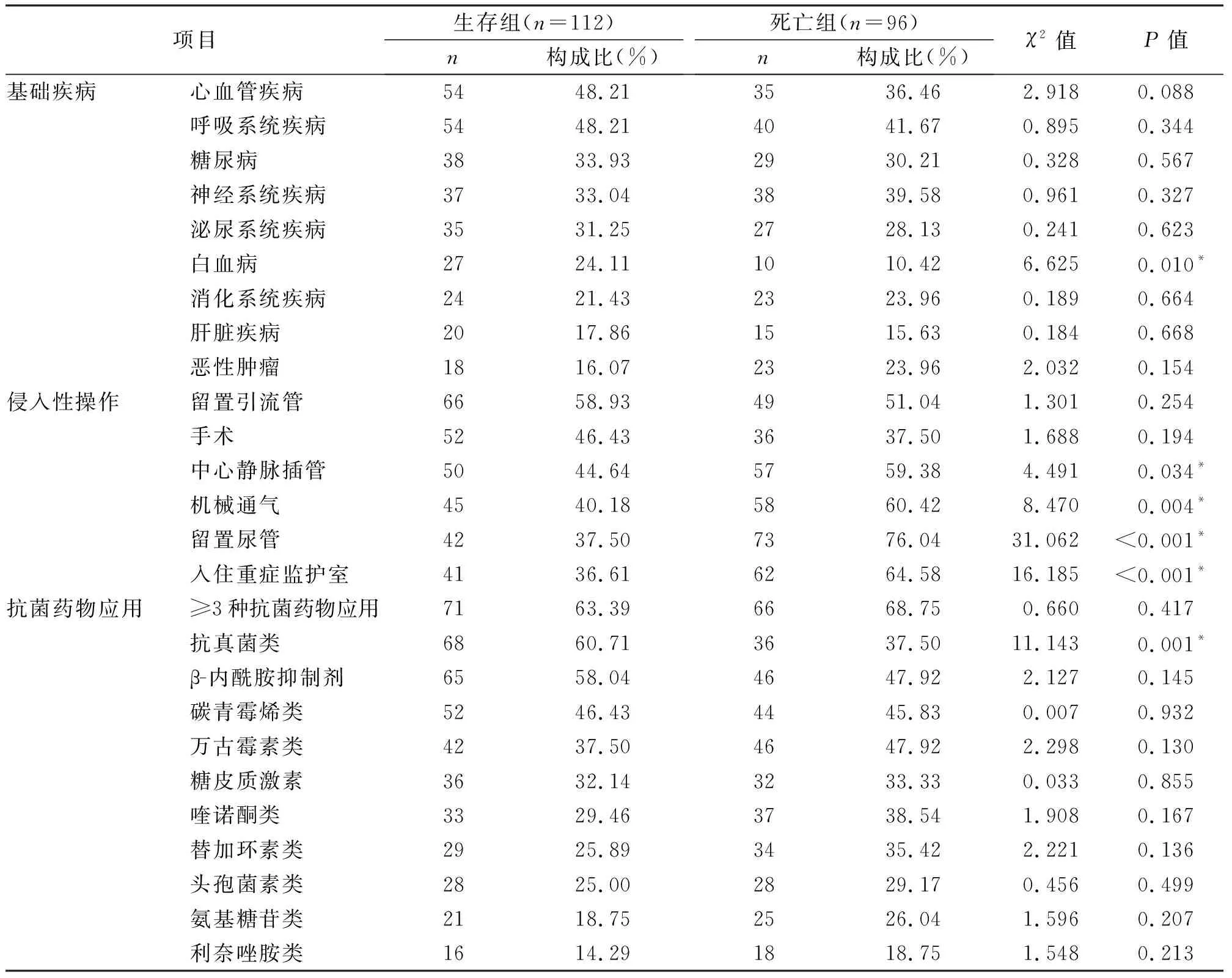
表2 念珠菌血流感染生存组与死亡组预后单因素比较分析
2.3 患者预后多因素分析
将单因素分析中,P<0.05的协变量,纳入Logistics多因素回归分析中,结果显示:有留置过尿管是影响念珠菌血流感染患者预后的重要危险因素,而尽早应用抗真菌药物治疗对患者生存率有所改善,见表3。
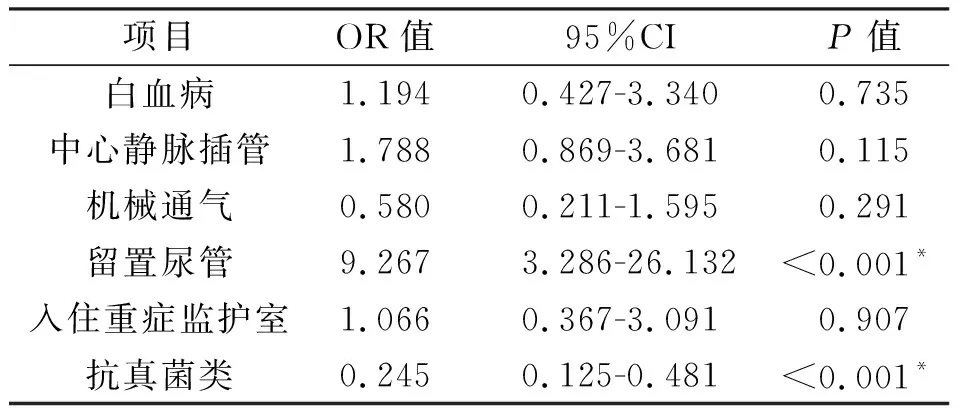
表3 念珠菌血流感染生存组与死亡组预后多因素分析
3 讨论
念珠菌血流感染的临床发生率及死亡率不断升高[4]。本研究208例念珠菌血流感染患者中,死亡96例,且念珠菌血流感染具有早期表现不典型特征,给临床诊疗判断带来误导或漏诊[5-6]。因此,研究念珠菌血流感染的临床因素及影响患者预后的相关危险因素显得至关重要。
208例患者根据其预后情况,分为生存组与死亡组。分析比较两组间的临床基本资料发现:死亡组患者的平均年龄要高于生存组,说明随着患者老龄化,其机体免疫力下降,给病原菌入侵提供了先决条件。另外,由于患者老龄化,其各器官生理功能低下等因素,对其预后及身体康复带来较大影响,最终因感染程度恶化致多器官功能衰竭而死亡。研究所确诊的念珠菌血流感染患者主要以重症监护室、血液科、内科、外科为主,与相关报道基本一致[7]。重症监护室念珠菌血流感染发生率49.04%,占较大比重,是由于该病区患者情况多呈复杂性,且病情较重,临床各种侵入性及各类药物的应用过于频繁,致使感染发生频率增大。而血液科患者感染发生率16.83%,可能因其经过各种放化疗等治疗,致机体抵抗力减弱,同样易导致感染发生。分析病原菌的分离情况,非白念珠菌的检出比重大于白念珠菌,占59.62%,与报道相一致,需引起重视[8-9]。
对相关危险因素分析发现:患有白血病,入住过重症监护室,同时有过中心静脉插管、机械通气、留置尿管等治疗可能会影响患者预后,加大患者死亡风险。有报道指出,念珠菌血流感染是导致白血病与重症患者死亡的主要病因之一[10]。多因素回归分析显示:患者有留置过尿管是加大死亡风险,影响患者预后的重要危险因素。而尽早应用抗真菌药物治疗可以有效改善患者生存率。由此,临床在对患者行上述诊疗过程中,务必要提高意识,明确以上因素在治疗患者疾病的同时,亦会给其预后康复带来负面影响。因此,做好防控措施,对疾病做到尽早监测与预防尤为重要。如在使用抗菌药物前,务必要完善病原学相关送检,对确诊念珠菌感染的患者尽早进行干预治疗。另外,应加强对各类抗菌药物的监管工作,尤其对非限制使用级别的药物管理同样重要。目前血培养送检,仍是念珠菌血流感染诊断的金标准[11-12],虽然其在阳性率、培养时间、临床认可度等方面仍存在一些问题,但考虑到该疾病对患者的危害性以及误诊漏诊会导致高死亡率发生,为此,临床需改变思维意识,尽早完成血培养送检是当务之急,同时也可结合1-3-β-D葡聚糖检测,辅助对念珠菌感染情况进行评估。
综上所述,念珠菌血流感染需引起临床重视,对可能影响到患者预后的各种危险因素,医护人员务必要提高认识,尽早完善相关病原学送检,尽早干预治疗,加强对病区环境卫生学监测,强化对各使用级别抗菌药物监管,通过各种举措,改善患者预后。

