慢性乙型肝炎患者恩替卡韦治疗后肝纤维化逆转的影响因素分析
王建军,纪 冬,2,陈 艳,董 政,杨永平,2
1 解放军总医院第五医学中心 肝病医学部,北京 100039;2 解放军医学院,北京 100853
乙型肝炎病毒(hepatitis B virus,HBV)引发的肝炎、肝硬化、肝癌仍是严重威胁我国人民生命健康的公共卫生问题之一[1]。核苷(酸)类似物(nucleoside/nucleotide analogues,NAs)如恩替卡韦(entecavir,ETV)、替诺福韦或丙酚替诺福韦治疗可明显抑制HBV DNA复制,使大多数慢性乙型肝炎(chronic hepatitis B,CHB)患者获得病毒学持续应答(HBV DNA定量在检测线以下),病情得到缓解。但仍有研究发现,即使通过抗病毒治疗后获得了持续的生化学和病毒学应答,部分CHB患者的肝纤维化仍在进展,甚至进展为肝癌[2]。因此我国2019年乙肝防治指南仍建议,对于有明确肝纤维化或肝硬化的慢性乙肝患者,在抗病毒治疗过程中可以同时合并抗纤维化治疗[3]。本研究为一项前瞻性随机双盲安慰剂对照临床研究的深入分析,分析存在明显肝纤维化的慢性乙肝患者基线指标,寻找影响肝纤维化逆转的因素,为患者抗病毒治疗前预测肝纤维化逆转概率提供临床证据。
对象与方法
1 研究对象 本研究数据来源于一项前瞻性随机对照双盲临床试验(注册号:NCT01965418)[4-5]。研究选择解放军总医院第五医学中心等14家医院2013年10月- 2014年10月收治的慢性乙型肝炎患者,所有患者均符合《慢性乙型肝炎防治指南(2010 年版)》诊断标准[6]。本研究方案已由14家参与医院的机构审查委员会批准(具体方案参见既往文献)[5]。伦理审批编号:2018101D,所有患者均签署知情同意书。纳入标准:1)既往未应用过抗病毒治疗,年龄>18岁的慢性HBV感染患者;2)符合NA抗病毒治疗适应证[HBeAg阳性或阴性,HBV DNA≥2 000 IU/mL,谷丙转氨酶(alanine aminotransferase,ALT)≥2倍正常上限,或影像学提示肝硬化或肝穿病理提示肝纤维化Ishak评分≥3分];3)接受肝穿刺病理检查;4)半年内未接受过任何抗纤维化治疗。排除标准:1)合并其他病毒感染;2)合并其他类型肝疾病;3)失代偿期肝硬化;4)具有恶性肿瘤病史,包括合并原发性肝癌;5)严重的心脏、肾或者其他脏器的原发疾病或精神系统疾病;6)怀孕或哺乳期。
2 肝穿刺活检 所有患者于抗病毒治疗前和治疗后72周均行肝穿刺病理活检检查,采用超声引导下经皮肝活检,由两名病理医师进行双盲法阅片。病理结果由肝炎症组织学活动指数(histology activity index,HAI)和肝纤维化评分(Ishak fibrosis score,IFS)评价,标准参照Ishak评分系统[6]。
3 治疗及分组 所有患者均接受ETV(0.5 mg/d,施贵宝公司)抗病毒治疗,根据是否存在肝纤维化逆转分为肝纤维化逆转组和无逆转组。本研究中所选择的病例治疗前肝纤维化Ishak评分均≥3分。肝纤维化逆转定义为治疗后Ishak评分下降≥1分。
4 观察指标 患者的年龄、性别、吸烟及饮酒史、体质量指数(body mass index,BMI),治疗前实验室指标包括血清ALT、谷草转氨酶(aspartate aminotransferase,AST)、总胆红素(total bilirubin,TBIL)、碱性磷酸酶(alkaline phosphatase,ALP)、γ-谷氨酰转移酶(Gamma-glutamyltransferase,GGT)、胆碱酯酶(cholinesterase,CHE)、血小板数(platelet,PLT)、HBV DNA 定量、HBsAg、HBeAg等。肝弹性检测(liver stiffness measurement,LSM)等。治疗前、治疗后72周的肝病理结果以及无创肝纤维化结果LSM、AST与PLT比率指数(aspartate aminotransferase-to-platelet ratio index,APRI)、FIB-4等。APRI=([AST/ULN]/PLT) × 100(AST ULN=40 U/L),FIB-4=(年龄×AST)/(PLT×ALT0.5)。
5 统计学方法 采用SPSS22.0进行统计分析。研究资料中的计量数据,均先行正态性检验。正态计量资料以±s表示,两组间比较采用独立样本t检验(统计量为t)。偏态资料以Md(IQR)表示,两组比较采用Mann-WhitneyU检验(统计量为Z)。计数资料以例数和百分比描述,组间比较为χ2检验或校正χ2检验。此外,影响因素分析采用多因素非条件logistic回归。统计检验水准α=0.05,均为双侧检验。
结 果
1 两组基线资料比较 研究共纳入357例有配对肝活检且基线肝纤维化Ishak评分≥3分的患者。平均年龄(42.4±10.1)岁,男性246例(68.9%),HBeAg阳性209例 (58.5%)。治疗72周后获得肝纤维化逆转(Ishak评分下降≥1分)患者165例(46.2%),未获得逆转的192例(53.7%)。两组基线比较,年龄、性别、吸烟史、饮酒史、是否肝硬化、BMI、TBIL、ALT、AST、ALP、GGT、CHE、HBeAg、HBsAg、APRI、FIB-4以及肝炎症和纤维化分期差异均无统计学意义(P>0.05),而HBV DNA定量(P=0.023)、PLT计数(P=0.010)和LSM(P=0.010)对肝纤维化逆转差异有统计学意义。进一步将HBV DNA定量分组为<4 log10IU/mL、4.0 ~ 7.0 log10IU/mL、>7.0 log10IU/mL三组,各组肝纤维化逆转的比例差异也有统计学意义(P=0.010)。LSM根据纤维化水平分组为<9.4 kPa、9.4 ~ 17.0 kPa、>17.0 kPa三组[7],各组的纤维化逆转比例差异也有统计学意义(P=0.002)。见表1。
2 纤维化逆转因素的多因素logistic回归分析基于两组基线资料的分析,发现LSM值、PLT值、HBV DNA定量值差异有统计学意义,对上述因素同时结合是否合并肝硬化及患者年龄因素进行了多因素logistic回归分析,结果显示开始治疗时的年龄、是否存在肝硬化和HBV DNA定量不是肝纤维化逆转的影响因素(P>0.05)。而LSM值(9.4 ~ 17.0 kPa,OR=0.509,95%CI:0.301 ~0.860,P=0.012;>17.0 kPa,OR=0.472,95%CI:0.252 ~ 0.882,P=0.019)以及PLT值(OR=2.683,95%CI:1.068 ~ 6.742,P=0.036)是肝纤维化逆转的独立影响因素。基线LSM值与肝纤维化的逆转呈负相关,LSM值越小,肝纤维化逆转率越高。PLT高的患者肝纤维化逆转率高。见图1。
3 不同LSM值患者治疗前后Ishak纤维化评分比较 基于上述分析结果,进一步分析了患者治疗前后LSM值和IFS的差异。如图2所示,基线的LSM值越高,IFS≥5分的比例就越高。LSM水平<9.4 kPa、9.4 ~ 17.0 kPa、>17.0 kPa三组,基线时≥5的比例分别为31.3%、60.4%、88.2%;治疗72周后三组的比例分别为24.1%、53.7%、70.6%。同时治疗后三组出现Ishak纤维化评分≤2分的患者比例分别为39.2%、12.3%、5.9%。在显著肝纤维化患者中(IFS为3分或4分),肝纤维化逆转50.0%;在肝硬化中(IFS为5分或6分),肝纤维化逆转率为42.9%,但两组差异无统计学意义(P>0.05)。

图 1 肝纤维化逆转因素的多因素logistic回归分析Fig.1 Multiple logistic regression analysis of reversal factors of liver fibrosis
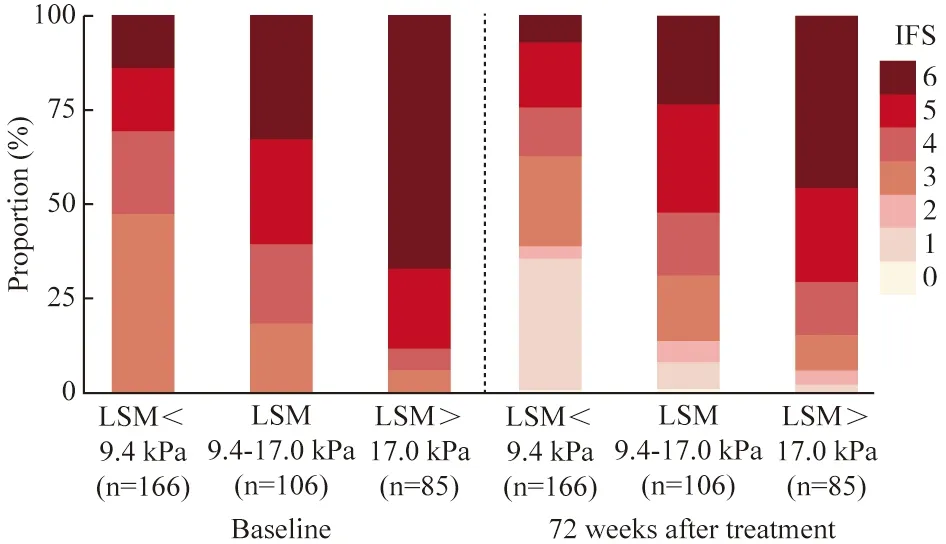
图 2 不同LSM值患者治疗前后Ishak纤维化评分比较Fig.2 Comparison of Ishak fibrosis scores before and after treatment in patients with different LSM values
讨 论
HBV感染导致肝纤维化的发病机制主要为HBV复制引起的肝炎症坏死,通过各种因素活化肝星状细胞,最终使细胞外基质过度沉积[8]。目前,核苷(酸)类似物广泛应用于慢性乙型肝炎的抗病毒治疗,并且通过持续地抑制HBV DNA复制,减轻肝炎症损伤,改善肝纤维化进展,降低肝癌发生率,大大延长了乙肝患者的生存期。ETV是目前指南推荐的一线抗HBV药物,具有强效、低耐药性的特点。多项国内外研究表明,ETV抗病毒治疗可明显抑制HBV DNA的复制,并可改善乙肝患者肝的纤维化水平。

表 1 两组慢性乙肝患者基线特征比较Tab. 1 Comparison of baseline characteristics between the two groups
本组患者全部进行了二次肝穿,是迄今为止样本量最大的研究之一。本研究中定义肝纤维化逆转为肝穿病理提示治疗72周后纤维化Ishak评分下降1分以上。研究中选择的病例均为Ishak评分≥3分,为存在显著的肝纤维化的病例。
LSM能够比较准确地识别进展期肝纤维化和早期肝硬化,国内外多版指南均推荐LSM作为肝纤维化的无创检查方法[9-13]。国内有研究发现抗病毒治疗后LSM下降速度与肝纤维化逆转相关[14]。也有研究认为以LSM的变化来判断肝纤维化的逆转程度并不准确[15]。本研究认为基线的LSM可以部分预测治疗后纤维化逆转的结局。基线LSM越低,肝纤维化逆转的可能越大。国内2019年的肝纤维化诊断及治疗共识认为,对于CHB患者,在胆红素正常、ALT<5倍ULN情况下,LSM>17.0 kPa时考虑肝硬化,LSM>9.4 kPa提示存在显著性肝纤维化[11]。既往曾认为肝硬化是很难逆转的,而在我们的研究中,肝穿病理Ishak评分为5 ~ 6分的肝硬化患者中,经过ETV抗病毒治疗,42.9%(82/191)的患者实现了肝硬化纤维化程度的逆转,所以即使对于肝硬化患者来说,经过抗病毒治疗,部分患者的肝硬化也是可以逆转的。
本研究还发现基线PLT数值也是肝纤维化逆转的影响因素,基线PLT正常的患者,抗病毒治疗后肝纤维化逆转率高。PLT作为评价肝纤维化程度的指标之一,与慢性乙肝感染后肝纤维化的程度相关[16]。肝纤维化后,随病情进展可影响肝实质生成血小板生成素,进而影响血小板的生成,同时随肝纤维化进展,可发生门静脉高压、脾大、脾功能亢进、外周血PLT破坏增多,进而引起PLT数值下降,所以PLT数值某种程度上可以反映肝纤维化的程度。即使对于免疫耐受期的慢性乙肝患者,PLT也可以和年龄、HBV DNA、AST等构建的列线图模型个体化预测部分患者的肝损伤,为抗病毒的精准治疗提供参考[17]。BavenoⅥ共识也推荐PLT用于无创评估及监测与患者预后相关的肝硬化门脉高压患者的食管静脉曲张情况[18]。
年龄和HBV DNA定量在慢性HBV感染的肝病理表现中有重要意义[19]。有研究发现年龄与慢性HBV感染后肝纤维化的发生风险呈正相关,年龄越大,发生肝纤维化风险越高[20]。本研究中,我们发现恩替卡韦抗病毒治疗后引起肝纤维化逆转与年龄和基线的HBV DNA水平无关,说明无论年龄大小,无论基线HBV DNA水平如何,经过抗病毒都可以获得肝纤维化的逆转。
综上所述,对于慢性乙肝有显著肝纤维化的患者,积极抗病毒治疗是必要的。LSM值和PLT值可以预测抗纤维化治疗的结局,基线的LSM值越低,PLT值越高,抗纤维化治疗效果越好。

