椎管内硬膜外脂肪增多症伴腰椎椎管狭窄1例
肖信茂,黄南勇,孙晓芮,钟元武,刘 俊,姚浩群
(南昌大学第一附属医院骨科医院,南昌 330006)
椎管内硬膜外脂肪增多症(SEL)是由椎管内硬膜外间隙中脂肪组织过度增生导致的疾病,增生组织可能对脊髓或神经根产生机械压迫,从而引发一系列症状。1975年LEE等[1]报道了首例肾移植术后接受激素治疗的SEL患者,此后更多的SEL病例报道出现,其中大部分与激素的使用有关。1982年,BADAMI报道了1例无明确病因的SEL患者,HADDAD于1991年将其正式命名为特发性SEL。目前,SEL的发病机制尚未明确[1],主流观点认为其是代谢综合征的一种表现形式[2]。SEL的病因包括外源性类固醇激素的使用,内源性类固醇激素的增多,肥胖,脊柱手术并发症等,部分SEL病因不明(即特发性SEL)[3]。相关研究[4]发现,SEL好发于中老年人,男多于女,患病率为2.5%~25.0%,腰椎发病最常见,其次为胸椎,颈椎发病极为罕见。腰椎SEL的主要症状为腰背部疼痛,常伴有神经根痛、感觉异常、间歇性跛行及马尾综合征,极少数表现为急性括约肌功能障碍、截瘫[6]。腰椎管狭窄症最常见的类型为继发性腰椎椎管狭窄症,其最常见的致病因素为腰椎退行性改变。南昌大学第一附属医院骨科医院2021年12月收治1例SEL合并腰椎椎管狭窄症患者,现对其临床资料进行回顾性分析,总结继发性SEL的基本特征、鉴别诊断方法和治疗手段。
1 临床资料
患者女性,年龄55岁,因“腰疼伴左下肢放射痛6个月”入院。诉入院前6个月出现无明显诱因的腰部疼痛伴左下肢放射痛,疼痛自左臂部、大腿后外侧至小腿后侧;伴左足麻木,足底为甚,活动后加剧,休息后缓解;伴间歇性跛行。曾于当地医院就诊,予以解热镇痛、针灸等对症治疗后未见明显好转。患者近10 d上述症状加重,为求进一步治疗,于2021年12月收住本院。既往史:平素健康状况较差,既往风湿性心脏病史5年,自身免疫性肝炎病史12年,自服氢氯噻嗪片、醋酸泼尼松片、熊去氧胆酸片、复方益肝灵胶囊;确诊糖尿病4个月,自行注射胰岛素,血糖控制一般。无外伤史,无高血压及手术史,家族无类似病史。
体格检查:腰椎生理曲度略变直,活动稍受限,腰椎棘突及后方、椎旁轻压痛,伴左下肢轻度放射痛;双上肢肌力、肌张力正常,双侧Hoffmann征(-);左侧髂腰肌、股四头肌、踇长伸肌、踝跖屈肌肌力3级,胫前肌肌力4级,右侧下肢肌力4级,双下肢肌张力不高;左足麻木并感觉减退,足底明显;骨盆挤压分离试验阴性,双髋关节活动正常,4字试验阴性,双侧直腿抬高试验阴性,双侧膝腱反射正常,双下肢病理征阴性。
腰椎MRI平扫+CT+DR检查示:L3/4、L4/5、L5/S1椎间盘膨出,相应椎管继发性狭窄;腰椎退行性改变;L4椎体滑脱;椎管内脂肪堆积可能。心脏彩超检查示:主动脉瓣狭窄(中度)并关闭不全(中度),二尖瓣少量反流,室间隔增厚。腹部彩超检查示:肝胆胰脾未见明显异常。胸部CT平扫检查示:两肺多发异常密度影,拟感染灶。见图1。
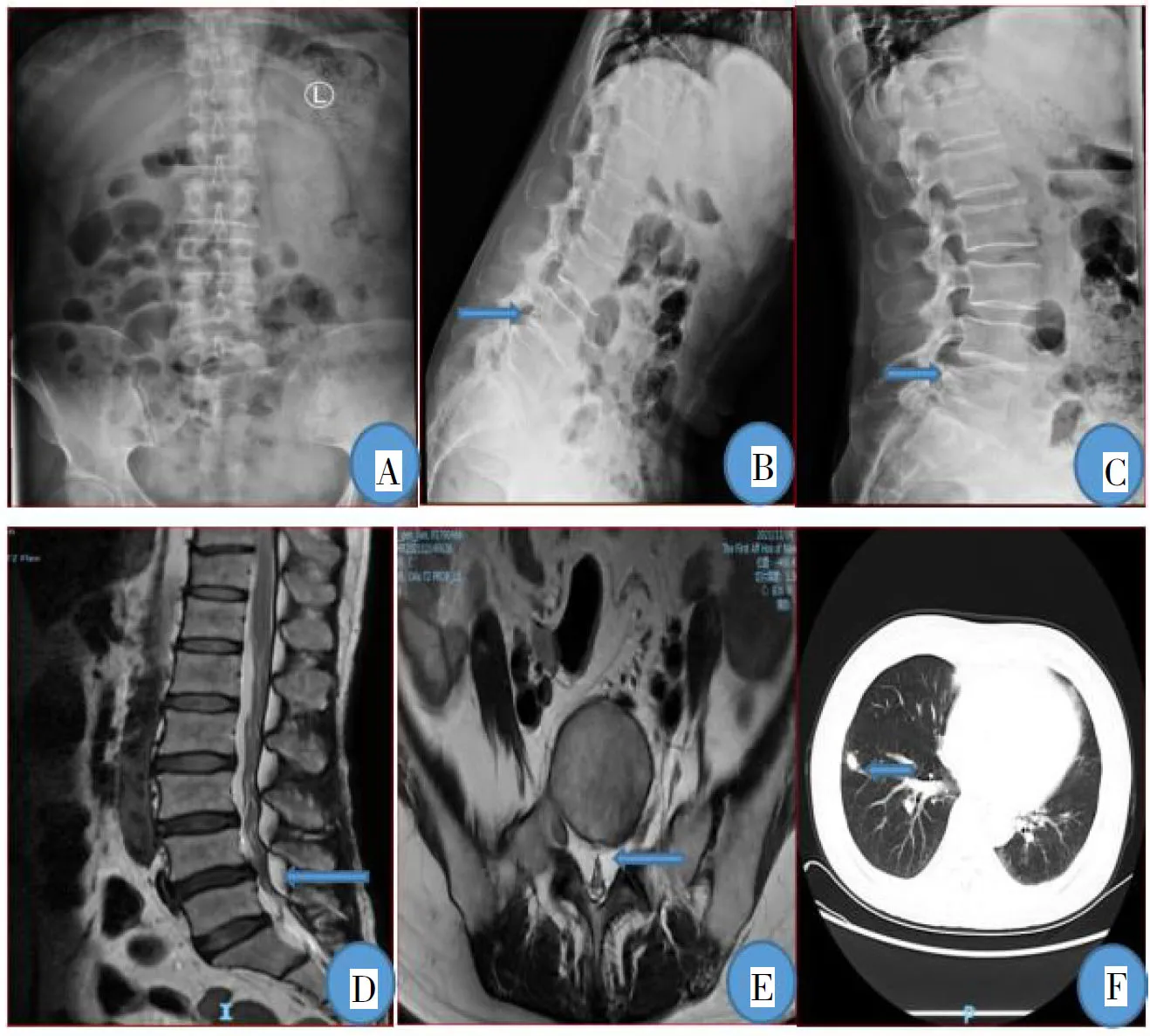
图1 影像学检查结果A—C:腰椎正侧位及动力位片示腰椎退行性变,L4腰椎轻度滑脱;D—E:腰椎MRI示L3/4、L4/5、L5/S1椎间盘膨出,相应椎管继发性狭窄,L4椎体滑脱,椎管内脂肪堆积可能;F:肺部CT平扫+增强示右肺下叶前基底段结节,拟感染灶。
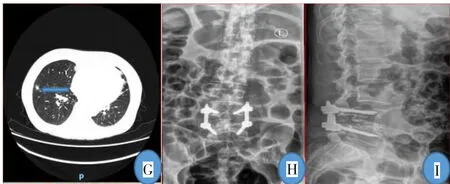
图1(续)G:肺部CT平扫+增强示右肺下叶前基底段结节,拟感染灶;H—I:术后复查腰椎正侧位片示L4—5椎体术后改变,内固定在位,椎间隙可。
术前评估无明显手术禁忌证,行L4/5腰椎间盘及部分椎板切除+椎间植骨融合内固定+椎管内脂肪去除术,以此来扩大椎管、稳定椎体及解除神经根压迫。于L4、L5两侧分别置入65.0 mm×4.5 mm椎弓根螺钉,纵棒预弯后撑开椎间隙,摘除L4双侧椎板及关节突,见L4/5椎间盘向左后突出约3 mm,L4椎体轻度滑脱,椎管狭窄,黄韧带肥厚,椎管内粘连并有脂肪样组织块。摘除L4/5椎间盘组织,切除肥厚黄韧带,术中仔细分离粘连,将脂肪样组织逐步清除,神经根管彻底减压。置入融合器装置、植骨及锁定内固定系统。
最终诊断为:继发性SEL、腰椎椎管狭窄、腰椎间盘突出症、腰椎滑脱、自身免疫性肝炎、风湿性心脏病、2型糖尿病、腰椎退行性病变、肺部慢性感染、主动脉狭窄并关闭不全、室间隔肥厚。
术后7 d,患者自觉左下肢疼痛、麻木症状较术前明显好转,左下肢恢复至肌力4级;术后2个月左下肢肌力恢复至正常,治疗效果满意。
2 讨论
临床上,SEL少见且容易被忽略。对有激素应用、手术、肥胖等病史,且出现神经、脊髓压迫症状的患者,排除脊柱外科常见疾病后,应首先考虑SEL。本例患者同时合并腰椎间盘突出症,出现坐骨神经症状,加之增多的脂肪压迫硬膜囊和脊髓,所以同时伴有椎管狭窄的表现。目前,MRI检查是SEL诊断及分级的最佳方法[7]。多数学者认为,当MRI提示受压区域的椎管内脂肪连续性增多且脂肪前后径>7 mm时,即可诊断SEL[7]。BORRÉ等[8]依据硬膜囊前后径与硬膜外脂肪前后径比值以及硬膜外脂肪前后径与椎管前后径比值将SEL病情由轻至重分为4级,本例属于Ⅲ级。临床诊断SEL需与多种疾病相区别,比如硬膜外囊肿或出血、椎体转移瘤、椎旁病变、硬膜外转移瘤、血管瘤、肥厚性硬膜炎等。而区分SEL与这些疾病的最佳方法是MRI抑脂像:SEL的T2WI抑脂像信号会受到明显的抑制。目前SEL的治疗方式主要有保守治疗和手术治疗。保守治疗包括卧床休息、止痛、减轻体重[9]、停用或减少外源性激素的使用[10];手术治疗主要是通过切除椎板及去除椎管内脂肪来实现减压。本例患者由于同时合并腰椎间盘突出及椎管狭窄,科室决定行腰椎间盘及部分椎板切除椎间植骨融合内固定术,术中切除部分椎板、椎间盘,并去除了椎管内造成压迫的脂肪组织,实现了较好的减压效果。
随着影像诊断学技术的成熟及临床医师对SEL认识的加深,SEL诊断率也逐渐提高。医师可根据患者相关病史、症状及影像学表现,将SEL与其他类似疾病相区别,作出早期诊断及制定个体化的治疗方案。

