一次性全口超声洁刮治术治疗轻中度牙周炎的临床疗效
张 凯 笪海芹 汪 涌 宁玉洁
牙周病的始动因子是牙菌斑,牙周洁刮治及根面平整(scaling and root planning,SRP)是牙周基础治疗的重要内容,其目的是清理牙齿表面菌斑、牙石、软垢等沉积物,去除部分含细菌内毒素的牙骨质,破坏菌斑生物膜,形成一个有利于牙周附着愈合的新环境。目前,我国牙周病临床治疗中普遍采用“分层-分区”模式,即先进行龈上洁治,待牙龈炎症减轻后再分区行龈下刮治和根面平整,虽然疗效肯定,但增加了患者复诊次数,平均操作时间过长,工作效率较低,增加交叉感染的风险[1]。国外学者Quirynen等[2-3]提出一次性全口洁刮治和根面平整(full-mouth scaling and root planning,FM-SRP)概念,并证实与传统牙周病治疗相比,前者可以取得更好的临床改善。国内有学者运用超声器械进行一次性全口龈下刮治,取得了良好的临床效果[4-5]。然而,一次性全口龈上洁治、龈下刮治及根面平整术同时进行的报道很少。本研究旨在通过在一次性全口超声洁刮治模式下治疗轻中度慢性牙周炎,比较治疗前后各项牙周临床指标、治疗操作时间,探讨此治疗模式在临床上推广的可能性。现报道如下。
1 资料与方法
1.1 一般资料 选取2018年3月至2019年3月在合肥市口腔医院牙周黏膜科就诊的60例轻中度慢性牙周炎患者,年龄21~38岁,平均(29.23±4.39)岁,男性32例,女性28例。患者均无高血压、高血糖等基础病史。所有患者均对治疗知情同意,并签署知情同意书。
1.2 纳入与排除标准 纳入标准:探诊深度(probingdepth,PD)≤6 mm,临床附着水平(clinical attachment level,CAL)1~5 mm,探诊出血(bleeding on probe,BOP)阳性,牙槽骨吸收<根长1/2。排除标准:①术前3个月内使用抗生素、漱口水、抗菌制剂等治疗;②肝肾功能严重损害者;③患有糖尿病、高血压未得到有效控制者;④口内存在未经治疗的牙体、牙髓病患牙者;⑤有牙龈增生者;⑥急性期牙龈炎症和/或伴牙龈溢脓患者;⑦平均每天≥10支的吸烟患者;⑧妊娠期或者哺乳期的女性患者;⑨活动期传染病患者;⑩患有血液疾病者。
1.3 方法 使用瑞士EMS PIEZON MASTER 700进行一次性全口超声洁刮治,即先用P工作尖(当龈上牙石较硬时可选用A工作尖)进行龈上洁治术,操作过程中,工作尖的前端部分始终与牙面平行或呈<15°角轻触牙石的下方来回移动,利用超声振动击碎并振落牙石。待清除完龈上菌斑及牙石后,继续行龈下刮治及根面平整术,此时换用PS工作尖(龈下牙石较硬时可选用HPL3工作尖),整个操作过程中,工作尖始终与根面平行,轻触龈下牙石表面,工作方向为水平向、有重叠的迂回移动,操作完毕后使用探针探查根面是否光滑平整,以检查清除后的效果,待确认清除完善后,使用3%双氧水及生理盐水交替轻压冲洗牙周袋内,冲洗完毕后在龈缘处涂布1%碘甘油。见图1。每次治疗结束后,术者均给予患者完善的口腔卫生宣教[6],其中包括刷牙的方法(Bass刷牙法)、刷牙的频率(2~3次/日),刷牙的时间(3~5分钟/次),牙线牙缝刷等自我菌斑控制的方法,以及高风险因素的控制(如戒烟)。记录治疗前、治疗后1个月和治疗后3个月复诊时的各项牙周临床指标及3次治疗时的操作时间,所有的临床检查及操作均由同一名高年资医师完成。
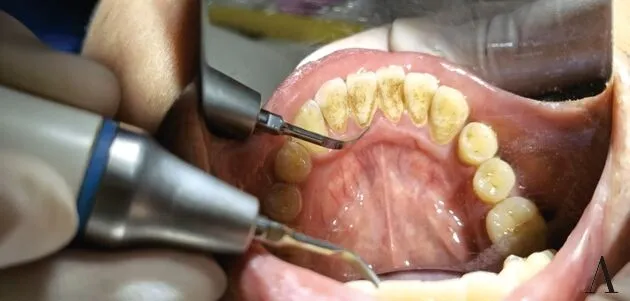
注:A为治疗前患者牙周情况,B为超声工作尖P尖进行全口洁刮治及根面平整,C为一次性洁刮治后患者牙周情况。
1.4 观察指标 在术前及术后1、3个月时,采用UNC牙周探针在牙周袋内以提拉的方式,探查每颗牙颊舌侧的近中、中央、远中共6个位点,记录PD、牙龈出血指数(gingival bleeding inder, GBI)、CAL和BOP阳性位点百分率。操作时间记录为超声洁刮治的时间,不包含牙面光洁术及牙面喷砂的操作时间。
1.5 评价标准[7]PD值:龈缘至袋底或龈沟底的距离。GBI指数:0~5分,0分为牙龈正常;1分为牙龈略水肿,不出血;2分为牙龈略水肿,呈点状出血;3分为牙龈水肿,出血沿龈缘扩展;4分为牙龈水肿,出血溢出龈缘;5分为有自发出血倾向或溃疡形成。CAL值: 袋底至釉牙骨质界的距离。BOP百分比:探诊出血位点数与探诊总位点数的百分比。
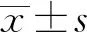
2 结果
2.1 治疗前后PD及CAL值比较 3个时间点所测得PD、CAL采用单因素方差分析,结果显示各指标总体差异均有统计学意义(P<0.05)。术后1个月、3个月复诊时PD值(t=4.288、3.620,P<0.05)、CAL值(t=6.436、5.783,P<0.05)与治疗前相比均减小,差异均有统计学意义;两次复诊时相比,差异无统计学意义(t=-1.137、-1.432,P=0.260、0.164)。见表1。
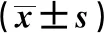
表1 治疗前后PD及CAL的情况对比
2.2 治疗前后GBI、BOP及操作时间比较 3个时间点所测得GBI、BOP及操作时间值采用单因素方差分析,结果显示各指标总体差异均有统计学意义(P<0.05)。术后1个月、3个月复诊时GBI值(t=8.983、6.821,P<0.05)、BOP阳性位点百分比 (t=10.690、13.987,P<0.05)及操作时间(t=12.480、22.802,P<0.05)与治疗前相比均减小,差异均有统计学意义。两次复诊相比,操作时间差异统计学意义(t=18.889,P<0.05),GBI值及BOP阳性位点百分比差异无统计学差异(t=-0.410、-1.614,P=0.684、0.112)。见表2。
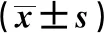
表2 治疗前后GBI、BOP及操作时间的情况对比
3 讨论
牙周基础治疗是目前临床上公认的针对牙周炎治疗的有效方法[8],其主要包括龈上洁治术、龈下刮治术及根面平整术。传统的治疗模式为“分层-分区”,即先进行龈上洁治,去除龈缘上方的菌斑牙石等沉积物,待牙龈炎症消退后,再使用龈下刮治器械分4~6个象限分次完成龈下刮治和根面平整,清除位于牙周袋内根面的菌斑、牙石及病变牙骨质,形成光滑、平整且清洁的根面,为牙周组织的愈合提供有利环境。然而,依照传统模式治疗顺序,龈上洁治术后因牙龈炎症逐渐消退,近龈缘处软组织较为坚实,此时进行龈下刮治可导致手用器械或超声工作尖不易伸入牙周袋底的牙根表面,从而影响刮治效果,甚至造成袋内壁软组织的损伤。笔者发现在传统治疗模式下术后1~2周患者复诊时,偶有局部位点出现牙周脓肿的情况,其原因可能是因为牙周袋冠方已形成软组织封闭,而牙周袋深部未来得及清除的坏死物质无法引流所致。1995年Quirynen等[9]提出的“全口洁刮治模式”广受关注,即在同一次治疗过程中去除牙龈上下所有沉积物,术后即刻及术后2周使用口腔消毒药物,其目的在于提高疗效,减少复诊次数,降低交叉感染的发生率。国外相关研究[10-12]显示,全口洁刮治与分层分次模式均可改善牙周炎临床监测指标,术后患者全身炎症反应相似,但前者减少了患者复诊次数,提高患者依从性,减轻术者疲劳程度。国内学者[13]也得出相似结论。目前,龈下刮治分次进行还是一次完成尚无定论,并且,龈上洁治与龈下刮治及根面平整同时进行的报道也很少。本研究通过牙周超声治疗器械,一次性完成全口牙周洁刮治,观察此模式下对轻中度牙周炎的临床疗效,推测在临床推行的可能性。
本研究针对的轻中度牙周炎,其特点为患病比例较高[14],患者年龄较年轻,牙周组织破较坏少,牙周袋相对不深(约4~6 mm)等。治疗中所用的超声工作尖P尖主要操作范围为龈上至龈下4 mm,HPL3工作尖因其超细圆柱外形计设,以及工作端为金刚砂,更适合6 mm牙周袋内的龈下刮治与根面平整。本次研究结果显示,术后1个月、3个月复诊时,各项牙周临床指标均明显低于术前,说明一次性全口超声洁刮治对轻中度慢性牙周炎有确切疗效。同时,在操作过程中,术者也特意关注患者术中反应,两次复诊时的不适情况要比第一次治疗时明显减少,推测因牙龈炎症缓解,袋内上皮糜烂、溃疡逐渐恢复正常,部分新附着形成,工作尖与根面接触面积减小,再加上口腔卫生宣教下患者自我控制菌斑的意识加强,两次复诊时患者口腔内牙石软垢量明显减少,这些可能都是后期操作时间减少的原因,与传统手工刮治相比省时省力。值得一提的是,术后1个月复诊的部分患者其牙周情况已进入牙周临床健康状态[15],即PD≤4 mm,且BOP(+)<10%,PD=4 mm位点BOP(-),说明该治疗模式下治疗轻中度牙周炎,一次就可使某些患者的牙周病达到稳定的状态,直接进入牙周维护期,提示临床上可减少患者复诊次数。
综上所述,一次性全口超声洁刮治可改善轻中度牙周炎的临床症状,较快缓解牙龈的炎症,提高患者的依从性,同时,操作者较省时省力,可在临床推广。

