保留子宫的微创髂耻韧带固定术对盆腔器官脱垂患者生活质量的影响
汤晓,曲利霞,程会芳,权丽丽
(三门峡市中心医院 妇产科,河南 三门峡 472000)
盆腔器官脱垂(pelvic organ prolapse,POP)为临床常见疾病,中老年女性多发,由盆底肌肉、筋膜组织薄弱引起,盆腔器官出现移位、功能异常。数据显示,我国症状性POP约占成年女性的9.6%,超过70岁的女性发病率约为28.21%;在有生育史群体中,约12.6%的女性症状较为严重,需接受手术治疗[1-3]。手术是治疗POP的主要方法,传统阴式全子宫切除加阴道前后壁修补为常用手段,但其复发率高达20%~40%。随着临床对盆底解剖结构认识加深、腹腔镜技术进步、修补材料改进,临床对POP的治疗逐渐趋于微创、有效保护生理解剖结构。基于此,本研究选取73例POP患者,探讨保留子宫的微创髂耻韧带固定术(以下简称“髂耻韧带固定术”)的应用效果。
1 资料与方法
1.1 一般资料选取三门峡市中心医院2018年2月至2021年6月收治的73例POP患者作为研究对象,依照随机数字表法分为对照组(36例)和观察组(37例)。对照组年龄39~67(53.47±6.82)岁,产次1~5(3.16±0.89)次,POP-Q分度Ⅱ度11例、Ⅲ度18例、Ⅳ度7例;观察组年龄39~67(54.12±6.37)岁,产次1~5次(3.20±0.91)次,POP-Q分度Ⅱ度13例、Ⅲ度15例、Ⅳ度9例。两组一般资料(年龄、产次、POP-Q分度)均衡可比(P>0.05)。本研究经三门峡市中心医院医学伦理委员会审核批准。
1.2 选取标准
1.2.1纳入标准 符合POP相关诊断标准[4],并经临床辅助检查、体格检查确诊;凝血功能正常;符合手术指征,且耐受;POP-Q分期≥Ⅱ度,可伴阴道前后壁膨出、宫颈延长;内分泌系统功能正常;自愿签署知情同意书。
1.2.2排除标准 子宫发育异常;生殖道感染;盆腔器官肿瘤;对补片材料过敏;心、脑、肝、肾功能障碍;合并糖尿病且血糖控制欠佳;言语及视听障碍;精神疾病;子宫内膜病变。
1.3 方法
1.3.1术前准备 患者接受血常规、泌尿系统及盆底超声等检查;术前冲洗阴道,绝经者于术前15 d在阴道壁涂雌激素软膏;术前3 d高锰酸钾坐浴,每日1次;术前当晚排空肠道。
1.3.2对照组 对患者实施保留子宫的腹腔镜下阴道骶骨固定术(laparoscopic sacral colpopexy,LSC)治疗。全麻,膀胱截石位,取20°~30°的头低脚高位,消毒铺巾。经脐部自然腔道将腹腔镜置入,腹腔镜下分离直肠、膀胱阴道间隙;将网片修剪为4 cm×18 cm,并呈“Y”形;于阴道前后壁缝合固定网片短口端,展平补片长端,在骶骨岬位置前纵韧带处无血管位置行缝合固定,关腹膜,可吸收线(2-0)包埋网片于腹膜后。
1.3.3观察组 对患者实施髂耻韧带固定术治疗。对于伴阴道前后壁膨出者,术中需首先进行阴道前后壁修补,若无则直接行手术治疗。剪刀裁剪不可吸收的PROLENETM软质网片,约3 cm×15 cm,纵行修剪mesh网片为“中”字形;打开膀胱,返折腹膜,下推膀胱,平铺网片中段,于宫颈前壁肌层处缝合固定;圆韧带、脐外侧韧带间邻近圆韧带维持,打开侧腹膜;分离疏松组织,促使髂耻韧带暴露;于S2同一基本水平面,将网片双侧无张力固定于髂耻韧带上;确定术野无活动性出血后给予可吸收线(2-0)连续缝合,关闭盆底、侧壁腹膜。
1.3.4术后处理 术后监测血压等生命体征,常规平卧位,给予感染预防干预,术后3个月可恢复性生活。
1.4 观察指标(1)手术及术后指标,即手术、拔尿管及住院时长、术中失血量、术后残余尿量。(2)并发症,包括腰骶部疼痛、下坠感等。(3)手术效果,采用盆腔器官脱垂定量分度法(pelvic organ prolapsed quantitation,POP-Q)测量。阴道前壁中线距处女膜3 cm,即尿道膀胱沟处(Aa);阴道后壁中线距处女膜3 cm(Ap);阴道顶端或前穹隆至Aa点间阴道前壁上段的最远点(Ba);阴道顶端/后穹隆至Ap间阴道后壁上段的最远点(Bp)。(4)生活质量。采用盆底功能影响问卷简版(pelvic floor impact questionnaire short form,PFIQ-7)[5]、盆腔器官脱垂/尿失禁性生活质量问卷-12(pelvic organ prolapse/incontinence sexual function questionnaire-12,PISQ-12)[6]于术前、术后1、6个月评估,其中,PFIQ-7内容包括情绪、人际关系等,评分越高,生活质量越差;PISQ-12判定性生活质量,得分与性生活满意度成正比。(5)病情复发情况,于术后6个月统计。

2 结果
2.1 手术及术后指标观察组手术时长较对照组短,术中失血量较对照组少(P<0.05),组间术后残余尿量、拔尿管时间、住院时长比较,差异无统计学意义(P>0.05)。见表1。
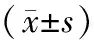
表1 两组手术及术后指标对比
2.2 并发症两组术后均未发生感染、网状组织侵蚀、暴露等并发症,观察组术后3个月有2例出现性交痛,给予小剂量雌三醇治疗且禁性生活1~3个月均明显好转;对照组有2例患者出现排便异常的情况,给予干预、指导后缓解。
2.3 手术效果两组Aa、Ap、Ba、Bp时间、组间、交互作用均有统计学意义(P<0.05)。两两比较:两组术前Aa、Ap、Ba、Bp比较,差异无统计学意义(P>0.05),术后1、6个月,两组Aa、Ap、Ba、Bp均较术前改善(P<0.05),但组间比较,差异无统计学意义(P>0.05)。见表2。
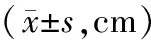
表2 两组手术效果对比
2.4 生活质量两组PFIQ-7、PISQ-12评分时间效应、组间效应、时间效应与组间效应的交互作用均有统计学意义(P<0.05)。两两比较:两组术前PFIQ-7、PISQ-12评分差异无统计学意义(P>0.05);术后1、6个月,两组PFIQ-7评分降低,组间差异无统计学意义(P>0.05);PISQ-12评分升高,观察组高于对照组(P<0.05)。见表3。
2.5 复发情况术后6个月经超声检查显示两组阴道壁弹性、残端愈合良好,经Valsalva状态评估未发现复发病例。

表3 两组生活质量对比分)
3 讨论
POP可严重降低患者生活质量,临床主要症状包括阴道肿物脱出、张力性尿失禁、大小便困难等。目前临床治疗POP的方法较多,包括行为指导、手术治疗等,其中,手术主要适用于要求进行手术治疗或非手术治疗失败的患者。既往手术过程中临床多给予切除治疗,虽然可取得一定的治疗效果,但因阴道失去了支持的韧带,易复发,且会出现阴道残端脱垂的现象,整体治疗效果欠佳。随着腹腔镜技术进步,腹腔镜在POP手术中得到广泛应用,其具有创伤小、术后恢复快等优势,逐渐成为临床治疗POP的一线方式。
LSC使用修剪为“Y”形网片,将折叠缩短宫骶韧带缝于阴道断端治疗POP,恢复正常的阴道轴向、长度,恢复盆底解结构、功能,改善患者排尿能力,增加性生活满意度,但针对盆腔粘连、盆腹腔器官结构异常、肥胖等患者,其耗时较长,术中易出现骶前区血管、输尿管损伤,会增加网片暴露、挛缩、侵蚀等远期并发症发生风险[7-9]。有研究指出,腹腔镜髂耻韧带固定术除了能保留患者阴道长度、解决阴道顶端脱垂等问题,还能稳定、持久地修复盆底损伤,且手术简单易行[10]。近年也有研究发现,盆腔韧带筋膜内髂耻韧带较为坚韧,髂耻韧带解剖部位表浅、易暴露,可为补片提供理想的固定部位,并具有足够的缝合空间,骨盆底重建便利[11]。本研究结果显示,观察组在手术时长、术中失血量方面均优于对照组,说明髂耻韧带固定术能缩短手术时长、减少术中失血量。其主要是因为该术式操作难度系数小,髂耻韧带与输尿管、骶前静脉、乙状结肠的距离较远,能减少术中副损伤,而LSC术中骶前区暴露难度大,术中操作空间小,故而缝合、打结等难度大,会在一定程度上增加手术用时、操作性副损伤风险和出血量[12-15]。本研究中术后1、6个月,两组Aa、Ap、Ba、Bp均优于术前,说明两种术式均具有良好的修复效果,能有效恢复患者盆底解剖结构。
POP患者以外阴部块物脱出为主要表现,伴/不伴排便、排尿异常及外阴出血、炎症等,可降低生活质量。本研究发现,两组患者在术后1、6个月生活质量均得到改善,但观察组在性生活质量的改善更为明显。髂耻韧带固定术将组织固定至天然结构髂耻韧带上,安全可靠,尤其适用于肥胖性解剖结构复杂、难以暴露的患者,可降低手术失败率,提升修复效果,提高患者术后性生活质量。
此外,行髂耻韧带固定术还应注意:对于POP-Q分期≥Ⅱ期的患者,手术成功的关键在于术中髂耻韧带外侧部分的游离暴露,以及在髂耻韧带上缝合固定网片。术中应在圆、脐外侧韧带间且邻近圆韧带处打开侧腹膜,分离疏松组织,使底层髂耻韧带暴露;缝合时缝针方向应垂直于髂耻韧带并紧贴耻骨表面,且尽量全层穿透缝合。
综上,髂耻韧带固定术具有手术时长短、微创、术中失血量少等优势,用于治疗POP,能提高患者生活质量,未增加并发症、复发风险。

