卒中急救护士参与管理对急性缺血性卒中患者救治效果及医生满意度的影响
陈秀芳 赵秋美 罗国英 相松飞
浙江省绍兴市人民医院神经内科,浙江绍兴 312000
目前,急性缺血性脑卒中(acute ischemic stroke,AIS)最有效的治疗方式是溶栓治疗,尤其以阿替普酶静脉溶栓治疗最为常见[1-2],而且溶栓越早,治疗效果及预后越佳[3]。由于AIS 患者病情急、治疗手段复杂,因此护理配合尤为重要。近年来,护士在危重疾病救治中的作用日益明显。尤其是急性缺血性脑卒中具有的严格时间窗限制及治疗效果依赖性,专科护士的建立能改善卒中院内救治现状。既往传统AIS 护士执行医嘱较为被动,研究显示[4-5],配置AIS 急救护士早期全程参与患者静脉溶栓救治,利于持续质量改进。但急性缺血性脑卒中救治期间专科护士建立缺乏统一标准,浙江省绍兴市人民医院(以下简称“我院”)在实践探索基础上,在急救护士概念的提出,设置急救护士救护模式,旨为脑卒中救治提供参考。
1 资料与方法
1.1 一般资料
选取2020 年1 月至2021 年12 月我院收治的符合入选标准拟行阿替普酶静脉溶栓治疗的急性缺血性脑卒中患者150 例,采用随机数字表法将其分为对照组和观察组,每组各75 例。对照组男41 例,女34 例;年龄44~75 岁,平均(57.35±6.36)岁;梗死位置:基底节49 例、脑叶16 例、小脑5 例、脑干5 例。观察组男45 例,女30 例;年龄43~71 岁,平均(57.41±7.19)岁;梗死位置:基底节51 例、脑叶13 例、小脑7 例、脑干4 例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。该研究符合医院医学伦理委员会审批标准(2019-K-Y-198-01)。随机抽取参与护理研究各20 名医护人员,观察组20 名,男6 名,女14 名;年龄24~42 岁,平均(32.98±2.16)岁。对照组20 名,男8 名,女12 名;年龄24~43 岁,平均(33.10±2.21)岁。两组医护人员基线资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 纳入及排除标准
纳入标准:①符合《中国急性缺血性脑卒中诊治指南2010》[6]中关于急性缺血性脑卒中疾病定义。并具有以下1 项或多项症状体征:一侧肢体(伴或不伴面部)无力或麻木;一侧面部麻木或口角歪斜;说话不清或理解语言困难;双眼向一侧凝视;一侧或双眼视力丧失或模糊;眩晕伴呕吐;既往少见的严重头痛、呕吐;意识障碍或抽搐;②急诊入院且启用rt-PA 静脉溶栓和/或急诊血管内治疗绿色通道流程;③符合溶栓或血管内治疗的指征;④年龄18~75 岁;⑤发病后6 h 以内的首次发病。排除标准:①院内发病;②未在我院行急诊头颅CT 检查者;③不愿签署知情同意书;④首诊时美国国立卫生研究院卒中量表(National Institutes of Health stroke scale,NIHSS)[7]>25 分;⑤服用华法林且国际标准化比值(international normalized ratio,INR)[8]>1.7、24 h 内曾使用过低分子肝素;⑥近3 个月有脑梗死或心肌梗死史,严重心、肝、肾功能不全,严重糖尿病患者,颅内肿瘤,出血倾向或出血性疾病;⑦实验室检查显示凝血功能障碍、妊娠及其他溶栓禁忌情况。
1.3 护理方法
1.3.1 对照组 对照组按常规急性缺血性卒中绿色通道进行救治。患者到达急诊后,由急诊医生识别AIS患者,对于发病4.5 h 内的AIS 患者立即开启绿色通道、并行头颅CT,采集血标本并获取生命体征后立即通知神经内科专科医生到急诊进行综合评估,排除相关禁忌如头颅CT 无出血,凝血功能显示无异常后,送患者进入抢救室行静脉溶栓治疗,若患者发病时间在4.5~6.0 h 内通知神经内科医生完成血管评估,复合条件后行血管内治疗。
1.3.2 观察组 观察组在对照组基础上,设立卒中急救护士。卒中急救护士由在神经内科具备5 年以上工作经验的护士担任,所有卒中护士均经过卒中急救规范化培训。卒中护士职责:在预检台发现疑似发病患者后立即通知相关医师,引导家属挂号并进行常规护理操作,取卒中急救药箱并随患者至急诊CT 室,在患者确定溶栓后立即在CT 室团注并开始微泵rt-PA,联系抢救室、导管室及麻醉科开展进一步治疗。①就诊至专科医生接诊:卒中急救护士在预检台参与预检急诊患者,在发现疑似发病6 h 内卒中患者,立即通知急诊一线医生和神经内科专科医生,引导患者家属办理相关手续,并进行留置针穿刺、测血糖、采集血标本,获取生命体征等工作。②医生接诊后至转运:卒中护士取卒中急救药物箱和卒中急救治疗箱后,随同神经内科专科医生及患者至急诊CT 室。③转运途中至签署知情同意书:医生在转运途中对家属进行病情即救治方法告知,强调“救治黄金时间窗”,卒中护士到达CT 室后与患者家属进行病情宣教,并再次评估家属溶栓意向。患者行CT 及CT 灌注成像检查,检查结果同步上传到手持终端,根据影像学检查结果,神经内科专科医生评估确定溶栓后,立即与患者家属签署知情同意书。④静脉溶栓:签署知情同意书后立即在CT 室给予首剂量并开始微泵rt-PA,联系抢救室进一步治疗,如需要血管内治疗联系导管室、麻醉科,知情同意后护送至导管室,协助导管室护士、介入治疗医生尽快股动脉穿刺。治疗结束送患者到神经内科病房或ICU,并做好交接工作。⑤辅助家属临床决策:对患者家属实施多元化健康教育,如健康教育屏、健康助手APP、健康手册等方法开展健康知识宣教,陪同、安慰家属,有效沟通,使救治决策顺利进行。⑥持续质量改进:急救护士应全程陪同患者,从预检分诊至进入病房,清晰、准确把握救治流程,有的放矢对救治流程进行协调管理,减少延误风险。分析救治流程发生的延误、延迟情况,以根本原因分析法分析其原因,持续质量改进,并要确保急救箱处于备用状态,定期补充所消耗的资源,以免影响救治过程。
1.4 观察指标
①观察并记录两组入院至用药时间(door-toneedle time,DNT)达标率(DNT≤60 min),住院时间及住院费用。②比较两组救治过程消耗时间,包括接诊至确诊时间、确诊至专科治疗时间、救治至CT检查时间、家属决策时间、就诊至溶栓给药或血管内救治时间、CT 至溶栓、血管救治时间。③统计两组医生对护理满意度,根据我院自制医生满意度量表比较两组医生对护理工作满意度,量表评分内容包括服务态度、沟通能力、医护配合、应急能力、专业知识五项,每项标准有5 个条目,每个条目赋值1~4 分,满分100 分。非常满意(≥90 分)、满意(70~89 分)、一般(60~69 分)、不满意(<60 分),医生满意度=(非常满意+满意)人数/总人数×100%,该量表重测信度0.855,间信度为0.95,信效度高。
1.5 统计学方法
采用SPSS 21.0 软件对所得数据进行统计分析。符合正态分布的计量资料以均数±标准差()表示,采用t 检验。计数资料以例数或百分比表示,采用χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组DNT 达标率、住院时间及住院费用比较
观察组住院时间、住院费用低于对照组,DNR 达标率高于对照组,差异有统计学意义(P<0.05)。见表1。
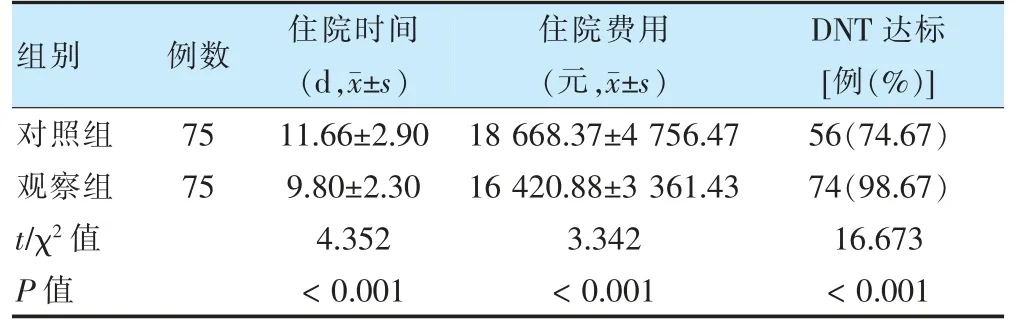
表1 两组住院时间、住院费用及DNT 达标率比较
2.2 两组急救过程所耗费时间比较
观察组接诊至确诊时间,确诊至专科治疗时间,救治至CT 检查时间,家属决策时间,就诊至溶栓给药或血管内救治时间,CT 至溶栓、血管救治时间短于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组急救过程所耗费时间比较(min,)
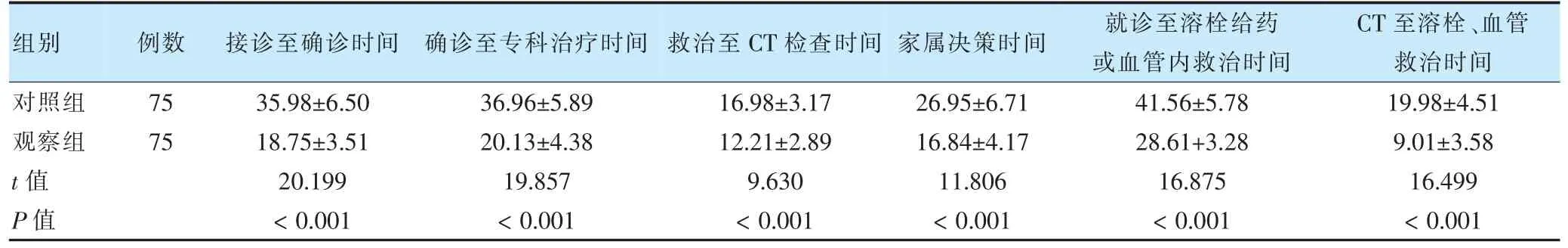
表2 两组急救过程所耗费时间比较(min,)
2.3 两组医生满意度比较
观察组医生满意度高于对照组,差异有统计学意义(P<0.05)。见表3。
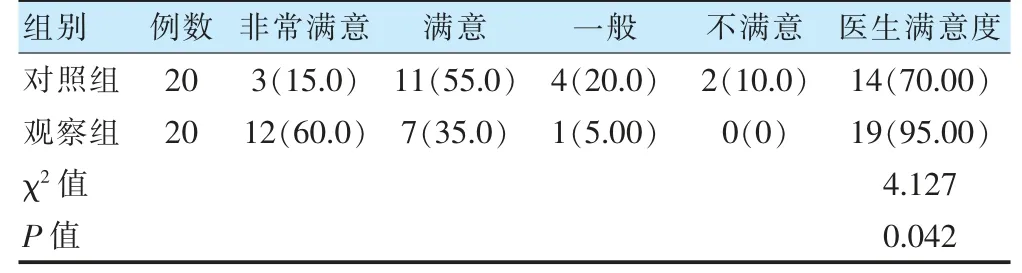
表3 两组医生满意度比较[例(%)]
3 讨论
既往有关急性缺血性脑卒中溶栓治疗中发现[10-11],rt-PA 静脉溶栓治疗对早期患者有确切效果。丁立东等[12]研究显示,对急性缺血性脑卒中患者越早溶栓,效果越好、患者致残率、致死率越低。我国仅有16%的患者能在发病3 h 内送往医院,而急性缺血性脑卒中患者发病6 h 后再进行溶栓已无治疗意义。因此发病后及时就诊、减少时间延误是患者抢救的关键[13-14]。由于急性缺血性脑卒中的诊断、检查和治疗需要多个学科间合作,常规抢救过程中仍存在时间浪费。我院落实配置卒中急救护士的工作理念,所有参与研究人员持有护士职业资格证,具备脑卒中急诊救治经验,熟知院内救治流程,可相应提高卒中的整体救治水平。同时对患者实施专业、及时救治,全程引导疾病救治,并能协调患者快速救治、辅助家属临床决策、监测救治环节等,以此缩短患者救治时间[15]。本研究中,观察组接诊至确诊时间,确诊至专科治疗时间,救治至CT检查时间,家属决策时间,就诊至溶栓给药或血管内救治时间,CT 至溶栓、血管救治时间短于对照组(P<0.05)。提示卒中急救护士能缩短患者就诊时间,使其尽快得到救治,符合上述研究理论。张玲娟[16]研究指出,配置卒中急救护士后,DNT 时间由48 min 降至20 min。因此卒中急救护士配置,对改善患者救治过程具有重要意义。
本研究结果显示,观察组住院时间明显缩短、住院费用明显降低,提示卒中急救护士参与管理对急性缺血性脑卒中患者救治及节约医疗费用具有积极作用。研究显示[17-18],患者在急诊停留时间延长主要与患者对就诊流程认知度低、医护人员急救意识不够有关,各个相关科室衔接不充分、办理住院手续等待时间长等有关,卒中急救护士岗位的设立和参与管理可有效缩短院内延误时间。施蓉芳等[19]研究结果显示,通过设置全天制卒中护士作为AIS 溶栓治疗的第一反应人并贯穿静脉溶栓全过程,DNT 时间得到显著缩短,入院至治疗时间达标率显著提升,与本研究结果相同。Berne 等[20]研究认为,卒中专科护士主导AIS 患者康复可大幅度降低患者医疗费用,与本研究观点类似。本研究通过组建专业的卒中急救护士团队,全程参与AIS 抢救过程,一方面保证抢救流程顺利进行,使治疗过程更加紧凑;另一方面提高了卒中识别准确性,减少了不必要的时间浪费,为患者的成功抢救赢得了时间。
本研究显示,观察组DNT 达标率较对照组显著提高,提示卒中急救护士参与管理能使AIS 患者得到有效、准确的救治。有研究显示[21-22],卒中护士全程参与抢救可提高抢救有效率,降低病死率,提高患者生命质量和预后效果。Davis 等[23]研究认为,卒中急救护士可加强对AIS 患者高效快速管理并改善患者的预后,与本研究结果一致。卒中急救护士参与管理行之有效地把急诊预检台、抢救室、急诊神经内科、影像科、检验科、CT 室等多学科团队联系起来,并且通过卒中急救护理团队的标准化操作流程,规范了抢救流程关键环节的职责和分工,尽可能减少抢救流程中不必要的时间浪费,帮助患者第一时间得到救治,尽快溶栓进从而改善患者预后[24-25]。本研究中观察组医生满意度明显高于对照组,究其原因可能是卒中急救护士良好的专业素养、预见性沟通协调水平和应急处理能力优化了抢救流程,使各环节医护配合和工作衔接更加流畅,不同程度地缓解了医生抢救压力导致的焦虑、紧张等负性情绪,融洽了医护关系,因而获得相关科室医生的赞许。
综上所述,卒中急救护士参与管理有利于改善AIS 患者救治效果,提高医生满意度,节约医疗费用,值得临床推广应用。

