新生儿难治性化脓性脑膜炎临床特点及高危因素分析
何疏梅 赵晓芬 和灿林 朱双燕 熊 飞 樊 茂 马丽莎 李杨方
昆明市儿童医院新生儿科,云南昆明 650228
新生儿化脓性脑膜炎是新生儿期患病率较高且病情严重的神经系统感染性疾病。研究报道,新生儿化脓性脑膜炎的病死率可达15%,致残率为20%~50%[1]。随着医学技术持续提升,新生儿化脓性脑膜炎临床病死率有所降低,但其总体预后并不乐观,部分存活的化脓性脑膜炎患儿,可遗留较多后遗症,加重患儿家庭及社会的负担[2-3]。特别是难治性化脓性脑膜炎,常规抗生素治疗效果不佳,较普通化脓性脑膜炎致残率、致死率更高[4]。因此,儿科医师应重视难治性化脓性脑膜炎,总结其相关特点,及早干预。目前有关新生儿难治性化脓性脑膜炎的文献研究较少,基于此,本研究分析2017 年昆明市儿童医院收治的141 例化脓性脑膜炎患儿,总结新生儿难治性化脓性脑膜炎的临床特点,方便强化难治性化脓性脑膜炎的早期识别工作,及早干预,以改善新生儿难治性化脓性脑膜炎的预后。
1 资料与方法
1.1 一般资料
分析2017 年1 月至12 月昆明市儿童医院新生儿科收治的141 例化脓性脑膜炎患儿的临床资料,根据细菌培养结果分为普通组(99 例)和难治组(42 例)。纳入标准:①参考《实用新生儿学》[5]中化脓性脑膜炎的诊断标准,患儿具备感染和化脓性脑膜炎的典型表现,脑脊液(cerebrospinal fluid,CSF)常规和生化结果符合化脓性脑膜炎诊断或CSF 细菌培养阳性;②诊断日龄≤28 d,早产儿校正胎龄至40 周后28 d 内;③临床资料完整。排除标准:①合并病毒性脑炎、结核性脑膜炎及新隐球菌脑膜炎;②其他疾病引起的上述症状;③合并心、肝、肾等重要器官功能障碍;④合并家族性疾病。
1.2 治疗方法
患儿入院时,其初始治疗方案选择青霉素+三代头孢完成抗感染干预,重度化脓性脑膜炎用美罗培南联合万古霉素抗感染干预;对于病原学阳性者等待药敏结果,按照药敏结果选取抗生素,革兰氏阳性菌为2~3 周,革兰氏阴性菌为3~4 周。
1.3 观察指标
收集两组患儿基础资料、临床表现、血及CSF 生化结果、头颅MRI 检查的神经系统症状的发生情况及治疗转归结果。①基础资料包括性别、胎龄、出生体重、出生时的羊水情况、入院前是否使用抗生素。②临床表现包括发热、惊厥、口周发绀、咳嗽、鼻阻、喉中痰响、吐沫、呻吟、纳差、腹胀、呕吐、腹泻、拒乳。③血、CSF 生化常规结果包括血C 反应蛋白(C-reaction protein,CRP)、血降钙素原(procalcitonin,PCT)、细菌培养、CSF 白细胞计数、CSF 蛋白含量、CSF 葡萄糖含量;外周血白细胞计数异常指白细胞计数<5×109/L 或>20×109/L;血CRP 升高指CRP≥8 mg/L,血PCT 升高指PCT≥0.5 ng/L。④临床转归:记录患儿退热及住院时间;经治疗后两次CSF 检查显示正常,无发热及阳性体征,记录治愈;治疗后,无发热,阳性体征改善,CSF 白细胞计数未降至10×106/L 内,记录为好转;不符合治愈、好转表现者视为无效。
1.4 统计学方法
采用SPSS 20.0 软件进行数据分析,符合正态分布的计量资料用均数±标准差(±s)表示,组间比较采用t 检验;不符合正态分布的计量资料采用中位数(M)和四分位数(P25,P75)表示,组间比较采用秩和检验。计数资料用例数或百分率表示,组间比较采用χ2检验。等级资料采用秩和检验。新生儿难治性化脓性脑膜炎的危险因素采用logistic 回归分析。以P <0.05为差异有统计学意义。
2 结果
2.1 两组患儿一般资料比较
两组男性患儿、早产儿、出生体重<2 500 g、羊水污染、早发型脑膜炎、入院前接受抗感染治疗占比比较,差异无统计学意义(P >0.05)。见表1。
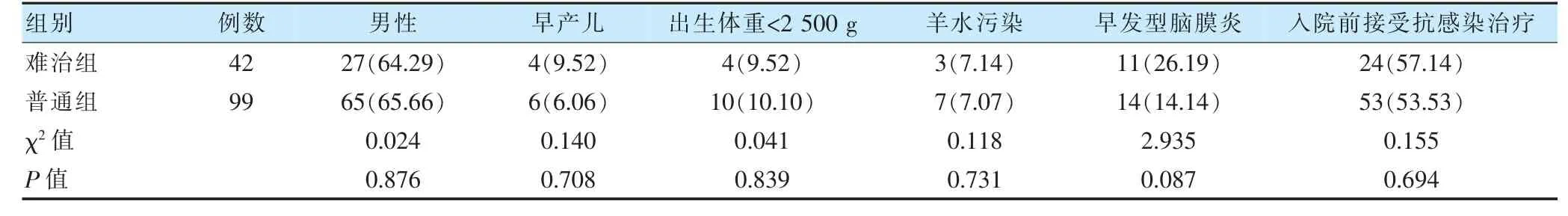
表1 两组患儿一般资料比较[例(%)]
2.2 两组患儿临床表现比较
两组患儿发热、抽搐、呼吸道症状、消化道症状占比比较,差异无统计学意义(P >0.05)。见表2。
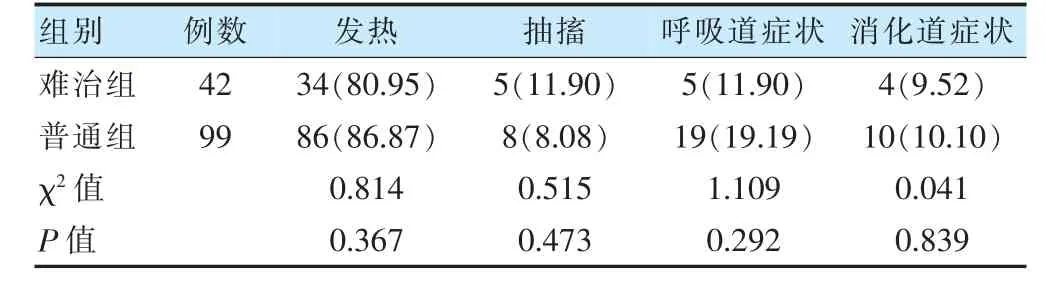
表2 两组患儿临床表现比较[例(%)]
2.3 两组患儿血、CSF 生化结果比较
难治组血PCT 升高、细菌培养阳性占比高于普通组,CSF 白细胞计数、CSF 蛋白含量高于普通组,CSF 葡萄糖含量低于普通组(P <0.05);两组外周血白细胞计数异常、血CRP 升高占比比较,差异无统计学意义(P >0.05)。见表3。
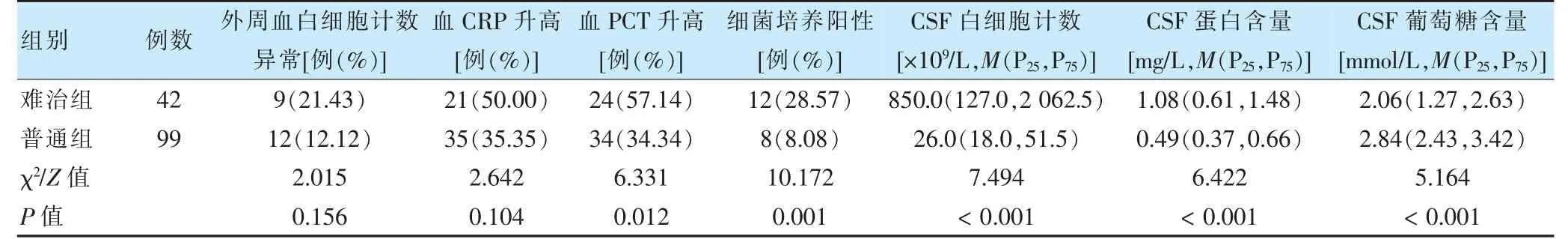
表3 两组患儿血、CSF 生化结果比较
2.4 两组患儿病原菌分布比较
两组患儿经CSF 和/或血病原菌培养阳性共20 例,其中难治组12 例(28.57%,12/42),普通组8 例(8.08%,8/99)。两组病原菌分布比较,差异无统计学意义(P >0.05)。见表4。
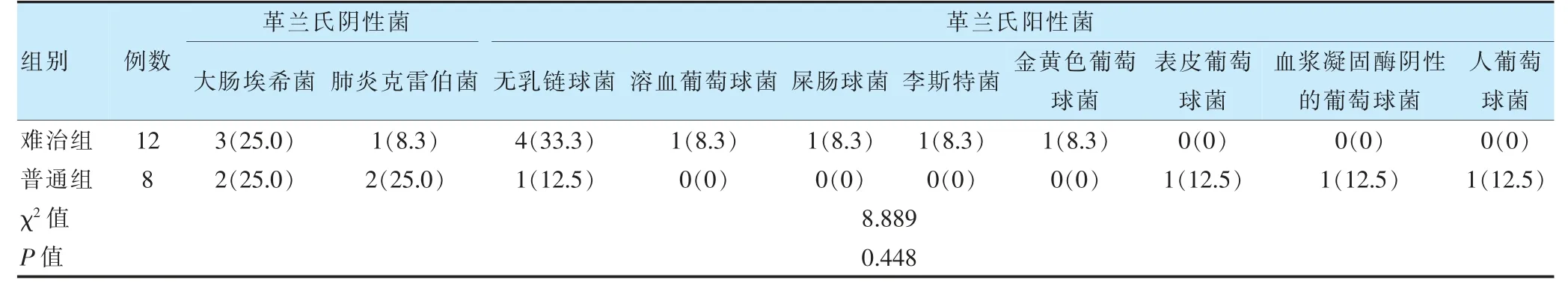
表4 两组患儿病原菌分布比较[例(%)]
2.5 两组患儿神经系统症状比较
两组患儿神经系统症状总发生率比较,差异有统计学意义(P <0.05)。见表5。
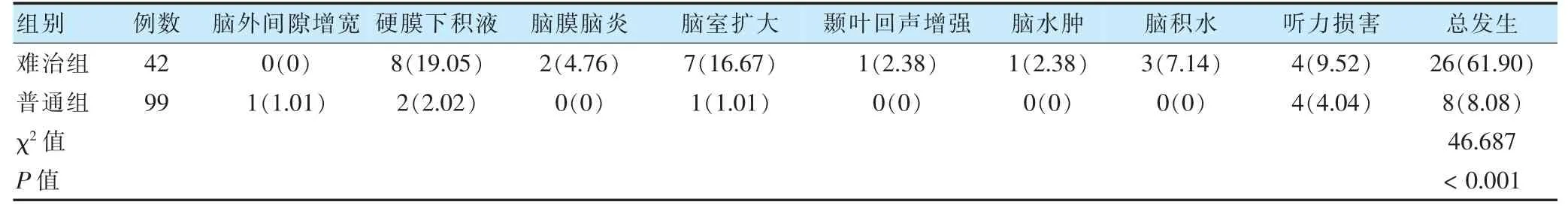
表5 两组患儿神经系统症状比较[例(%)]
2.6 两组患儿退热时间、住院时间及临床转归比较
难治组患儿退热时间、住院时间长于普通组(P <0.05);两组临床转归比较,差异无统计学意义(P >0.05)。见表6。
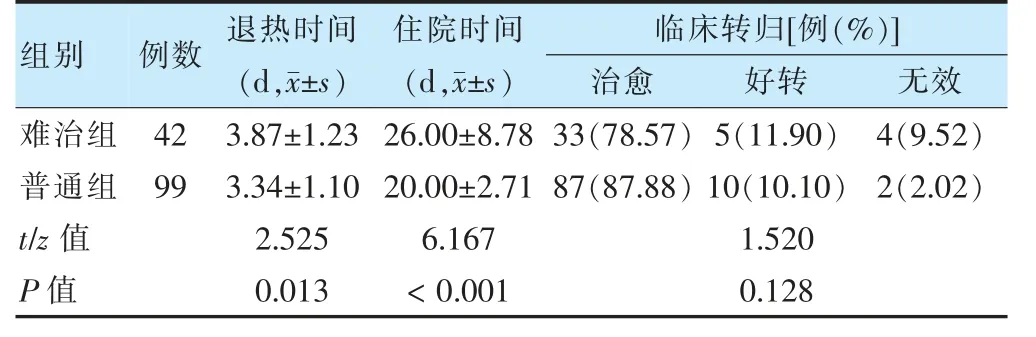
表6 两组患儿退热时间、住院时间及临床转归比较
2.7 新生儿难治性化脓性脑膜炎的多因素回归分析
以新生儿是否发生难治性化脓性脑膜炎为因变量(是=1,否=0),对单因素中差异有统计学意义(P <0.05)的因素进行多因素logistic 回归分析,变量赋值如下:血PCT(异常=1,正常=0)、细菌培养阳性(是=1,否=0)、CSF 白细胞计数(升高=1,正常=0)、CSF 蛋白含量(升高=1,正常=0)、CSF 葡萄糖含量(异常=1,正常=0)、合并神经系统症状(是=1,否=0)。结果显示,高CSF 蛋白含量、合并神经系统症状是新生儿难治性化脓性脑膜炎的独立危险因素(OR >1,P <0.05),高CSF 葡萄糖含量是新生儿难治性化脓性脑膜炎的保护因素(OR <1,P <0.05)。见表7。
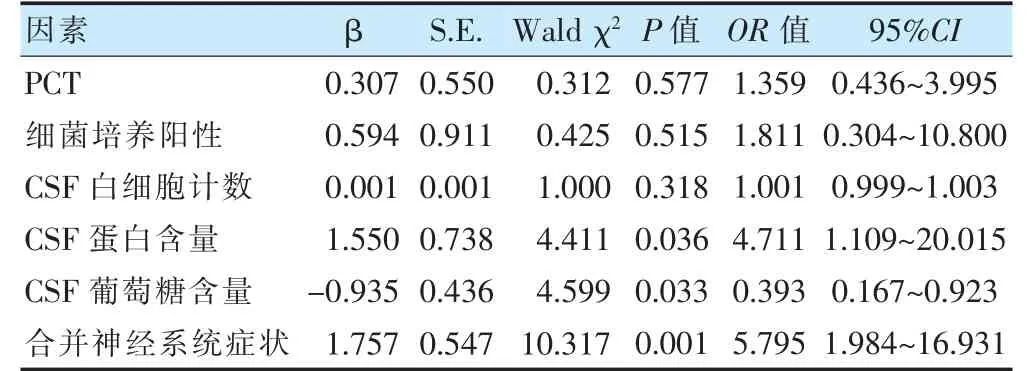
表7 新生儿难治性化脓性脑膜炎多因素logistic 回归分析
3 讨论
由于新生儿免疫力低下、血-脑屏障功能不完善,化脓性脑膜炎的发生率较高[6]。据报道,新生儿化脓性脑膜炎的患病率占活产儿的1/4~1/10,其中早产儿占1.4%~5.0%,尤其是发达国家,其病死率、病残率更高[7]。目前公认的新生儿化脓性脑膜炎多由化脓性细菌感染所致,其主要临床表现为惊厥、发热、意识障碍、CSF 脓性改变等[8]。近几年随着抗菌药物和新治疗手段的不断应用和发展,化脓性脑膜炎患儿的存活率有了明显的提高,但抗生素的广泛使用导致大量细菌产生耐药性,难治性化脓性脑膜炎病例也越来越多。加之难治性化脓性脑膜炎的临床表现不典型,早期易漏诊、误诊,总体预后不理想,幸存患儿神经系统后遗症发生率仍较高。因此,了解新生儿难治性化脓性脑膜炎的临床特征、影像学表现,做到早发现、早诊断、早治疗,对于减少其后遗症发生率及病死率尤为重要。
本研究发现,化脓性脑膜炎发热症状或有或无,甚至会出现体温不增高的情况。由于发热引发的疾病较多,因此当临床怀疑患儿患有该病症的可能时,应及时予以相关检查,以明确诊断。本研究发现,化脓性脑膜炎患儿中男婴占比、晚发型发生率高,与既往研究报道基本吻合[9-11]。临床常将血、CSF 生化及常规检查结果作为新生儿化脓性脑膜炎诊治和预后判断的重要参考。PCT 为降钙素前肽,在细菌感染中具有一定的敏感性,其水平可随感染的严重程度而改变[12]。相关研究发现,化脓性脑膜炎患儿由于颅内感染致脑代谢增加,CSF 中白细胞和细菌的糖酵解增加,常造成CSF 细胞数和蛋白数升高,CSF 中糖含量下降[13-14]。本研究结果显示,难治组血PCT 升高、细菌培养阳性占比高于普通组,CSF 白细胞计数及蛋白含量高于普通组,CSF 葡萄糖含量低于普通组。对于此类化脓性脑膜炎患儿,通过分析PCT、细菌培养、CSF 检测结果对于早期发现、诊断难治性化脓性脑膜炎具有一定意义。华雪莹等[15]研究结果显示,化脓性脑膜炎患儿CSF 随病程进展呈动态变化过程,即在起病1 周内CSF 中白细胞计数及蛋白逐日升高,在感染后的第3 天达到高峰,随后开始下降;CSF 中葡萄糖含量逐渐降低,在感染后第3 天出现最低值,随后上升。但这一项研究纳入的化脓性脑膜炎患儿病情较重,并且样本量相对少,牵涉的研究结果还有待考量探索。
细菌培养是临床医师诊断和治疗细菌性感染、合理使用抗生素的重要依据。本研究中,两组患儿经CSF和/或血病原菌培养阳性共20 例,阳性率为14.18%,难治性化脓性脑膜炎细菌培养阳性率相对较高,其病原菌主要是无乳链球菌和大肠埃希菌,与国内外报道[16-18]一致。Chen 等[19]研究结果显示,39.6%的化脓性脑膜炎患儿病原体培养阳性,而本研究与之相比较低,究其原因可能是:本研究中化脓性脑膜炎患儿存在不够典型的表现特征,导致早期诊断工作十分困难;部分患儿入院时已在其他医院接受抗感染干预,使得细菌检出率变低;此外,部分患儿在入院时虽有颅内感染迹象,但未考虑脑炎类疾病,或者首次进行腰椎穿刺操作失败的患儿,行CSF 检查有所延迟有关。本研究结果显示,难治组神经系统症状总发生率高于普通组,提示难治性化脓性脑膜炎患儿更易产生神经系统症状,健全颅脑MRI 或颅脑B 超等常规检查,有助于更好地评估患儿病情与近期预后[20-21]。陈亿仙等[22]回顾性分析43 例血或CSF 细菌培养阳性的新生儿化脓性脑膜炎患儿的临床资料,发现首次MRI 中,脑白质损伤最为常见,其中早产儿MRI 异常率为65.38%,足月儿为52.94%。郜英子等[23]指出头颅MRI 对于细菌性脑膜炎相关并发症的早期诊断具有关键性作用。因此,头颅影像学检查对新生儿化脓性脑膜炎的预后评估意义重大,故针对新生儿化脓性脑膜炎病例,应尽早完善颅脑影像学检查。
另外,本研究结果显示,难治组患儿退热时间、住院时间长于普通组,这可能与难治性化脓性脑膜炎患儿细菌培养阳性率及神经系统症状发生率较高,抗生素选择难度较大等有关[24]。logistic 回归分析显示,高CSF 蛋白含量、合并神经系统症状是新生儿难治性化脓性脑膜炎的独立危险因素,高CSF 葡萄糖含量是难治性化脓性脑膜炎的保护因素,提示临床应对以上因素加以重视,以采取有效干预措施来预防新生儿难治性化脓性脑膜炎[25]。
综上所述,新生儿难治性化脓性脑膜炎临床表现不典型,患儿血、CSF 感染标志物明显异常,神经系统症状突出,治疗较困难;高CSF 蛋白含量及合并神经系统症状均为新生儿难治性化脑的独立危险因素,高CSF 葡萄糖含量是其保护因素。但本研究样本量相对较少,未进行长时间随访,其结果及结论仍需进一步扩大样本量、展开长期随访进行论证。

