纤支镜肺泡灌洗联合无创呼吸机治疗慢阻肺伴重症肺炎的临床研究
彭瑞芳
(灵宝市第一人民医院内科门诊,河南 灵宝 472500)
慢阻肺伴重症肺炎的病情复杂且严重,随着病情进展可能出现气道功能不可逆损伤,并增加致病菌感染风险导致重症肺炎,甚至诱发多器官功能障碍,增加患者病死的风险,需及时采取有效治疗措施[1]。无创呼吸机治疗可为慢阻肺伴重症肺炎患者提供正压支持,辅助患者通气,缓解其临床症状,但无创呼吸机对患者炎症反应的抑制效果并不理想,无法获得满意的治疗效果[2]。因此,临床上多需在无创呼吸机治疗基础上联合其他治疗以增强疗效。纤支镜肺泡灌洗可清除机体气道分泌物,改善患者通气及换气功能[3]。因此,将纤支镜肺泡灌洗联合无创呼吸机治疗或可提升慢阻肺伴重症肺炎患者治疗效果。基于此,本研究旨在分析纤支镜肺泡灌洗联合无创呼吸机治疗慢阻肺伴重症肺炎的临床效果。
1 资料与方法
1.1 一般资料
本研究经医院伦理委员会审核批准。选取本院2020 年1 月至2021 年12 月期间收治的90例慢阻肺伴重症肺炎患者作为研究对象。
纳入标准:符合《内科学·第9 版》中慢阻肺相关诊断标准[4],并经病史、症状体征、肺功能检查、胸部X线等综合检查确诊;符合《内科学·第9 版》中重症肺炎相关诊断标准,且均为肺炎链球菌肺炎,并经体格、实验室检查、动脉血气分析等综合检查确诊;精神正常,可配合研究开展。排除标准:合并恶性肿瘤;存在哮喘、支气管扩张等其他呼吸道疾病;存在严重传染性疾病;近期使用糖皮质激素、自身免疫制剂药物治疗;肝肾功能重度不全。
采用随机数字表法分为对照组和观察组,每组各45 例。对照组男25 例,女20 例;年龄55-73 岁,平均64.22±6.39岁;慢阻肺病程1.5-12年,平均6.81±1.77年;基础疾病:高血压17 例;糖尿病9 例。观察组男29 例,女16 例;年龄54-71岁,平均62.93±6.41岁;慢阻肺病程2-11 年,平均6.17±1.83年;基础疾病:高血压20 例,糖尿病 10 例。两组患者一般资料比较无统计学差异(P>0.05),具有可比性。患者及其家属均自愿签署知情同意书。
1.2 方法
1.2.1 对照组
对照组入院后当天,实施常规治疗+无创呼吸机治疗,常规治疗参照《内科学·第9版》中内容进行治疗,内容包括:补充足够的蛋白质、热量及维生素等营养支持、吸痰、补液、解痉,采用青霉素(华北制药股份有限公司,国药准字H20066010,规格80万单位)治疗,静脉滴注1000万-3000万单位·d-1,分4次静脉滴注,连续治疗7 d;选择无创呼吸机(深圳市大雅医疗技术有限公司,粤械注准20192081348,型号:DM16B),采取主通气/压力控制模式,呼吸频率 14-18次·min-1,起始吸气压力6-8 cmH2O,吸入10-20 min后调整为14-18 cmH2O,呼气压力调整为0-2 cmH2O,之后将呼吸压力逐渐调整至4-6 cmH2O,以患者血氧饱和度在 90 % 以上为宜,连续治疗3 d。
1.2.2 观察组
观察组实施常规治疗+纤支镜肺泡灌洗联合无创呼吸机治疗,其中无创呼吸机治疗方法同对照组。治疗前常规禁饮禁食,取平卧位,纤支镜肺泡灌洗,对鼻部、咽喉部进行表面麻醉,经鼻腔置入纤支镜,观察主支气管、气管、叶段、亚段支气管情况,通过喉镜、支气管镜或排痰机等方式清除气管内分泌物,纤支镜达到病变部位后,注入10-20 mL生理盐水进行灌洗,之后吸出灌洗液,反复灌洗至灌洗液呈清亮状态,灌洗液总量控制在100-200 mL左右,灌洗过程中患者血氧饱和度<85 %需暂停灌洗并进行吸氧,待血氧饱和度≥90 %再进行灌洗,灌洗时间控制在30 min内,1次·d-1,纤支镜肺泡灌洗与无创呼吸机同天进行,治疗7d,基础治疗方案同对照组。
1.3 观察指标
1.3.1 血清炎性因子
在治疗前、治疗7 d后,采集患者空腹肘静脉血5 mL,离心(3000 r·min-1,15 cm半径)10 min后取上层血清。采用酶联免疫吸附法测定血清白介素细胞-6(IL-6)、白介素细胞-1β(IL-1β)、高迁移率族蛋白B1(HMGB1)水平。
1.3.2 血气指标
在治疗前、治疗7 d后,采用血气电解质分析仪(深圳市康立生物医疗有限公司,粤械注准20172401147,型号:BG-800A)测定动脉二氧化碳分压(PaCO2)、pH值、氧合指数。
1.3.3 心肌酶谱指标
在治疗前、治疗7 d后,采集患者空腹肘静脉血5 mL,离心(3000 r·min-1,15 cm半径)10 min后取上层血清。采用酶联免疫吸附法测定心肌肌钙蛋白T(cTnT)水平,采用酶标比色法测定α-羟丁酸脱氢酶(α-HBDH)水平。
1.4 统计学方法
采用SPSS20.0软件进行数据处理,炎性因子、血气指标、心肌酶谱指标均经Shapiro-Wilk正态性检验,符合正态分布的采用¯±SD表示,组间用独立样本t检验,组内用配对样本t检验,计数资料用n(%)表示,采用χ2检验,P<0.05为差异具有统计学意义。
2 结果
2.1 纤支镜肺泡灌洗联合无创呼吸机治疗抑制炎症
治疗前,两组血清IL-6、IL-1β、HMGB1水平无显著差异。治疗后,两组各指标水平均低于治疗前,且观察组显著低于对照组(P<0.05)。见表1。
表1 两组的血清炎性因子水平比较(±SD,n=45)
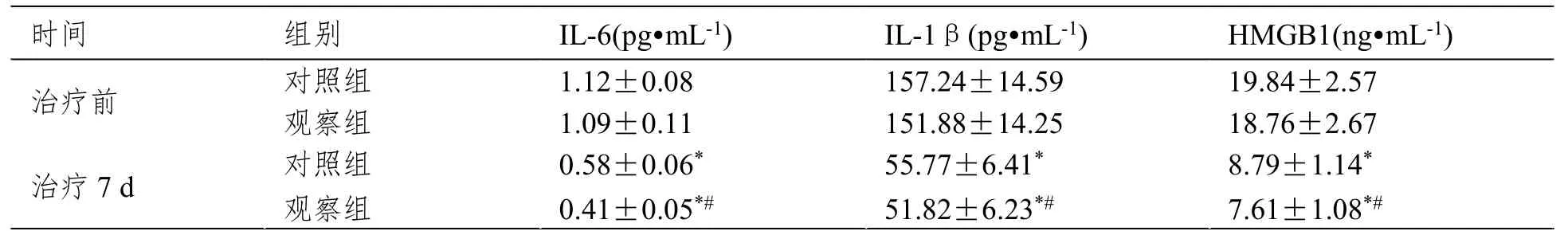
表1 两组的血清炎性因子水平比较(±SD,n=45)
注:与同组治疗前比较,*P<0.05;与对照组相比,#P<0.05。
时间 组别 IL-6(pg·mL-1) IL-1β(pg·mL-1) HMGB1(ng·mL-1)治疗前 对照组 1.12±0.08 157.24±14.59 19.84±2.57观察组 1.09±0.11 151.88±14.25 18.76±2.67治疗7 d 对照组 0.58±0.06* 55.77±6.41* 8.79±1.14*观察组 0.41±0.05*# 51.82±6.23*# 7.61±1.08*#
2.2 纤支镜肺泡灌洗联合无创呼吸机治疗改善血气指标
治疗前,两组PaCO2、pH、氧合指数无显著差异。治疗后,两组PaCO2低于治疗前,pH、氧合指数高于治疗前,且观察组各项指标明显优于对照组(P<0.05)。见表2。
表2 两组的血气指标比较(±SD,n=45)

表2 两组的血气指标比较(±SD,n=45)
注:与同组治疗前比较,*P<0.05;与对照组相比,#P<0.05。
时间 组别 PaCO2(mmHg) pH 氧合指数(mmHg)治疗前 对照组 58.14±2.81 7.15±0.19 218.74±7.42观察组 57.63±2.96 7.18±0.15 215.85±7.56治疗7 d 对照组 43.96±2.71* 7.27±0.14* 373.69±12.73*观察组 41.64±2.69*# 7.33±0.11*# 382.54±12.96*#
2.3 纤支镜肺泡灌洗联合无创呼吸机治疗改善心肌酶谱指标
治疗前,两组的cTnT、α-HBDH无显著差异。治疗后,两组cTnT、α-HBDH低于治疗前,且观察组明显低于对照组(P<0.05)。见表3。
表3 两组的心肌酶谱指标比较(±SD,n=45)

表3 两组的心肌酶谱指标比较(±SD,n=45)
注:与同组治疗前比较,*P<0.05;与对照组相比,#P<0.05。
时间 组别 cTnT(µg·L-1) α-HBDH(U·L-1)治疗前 对照组 0.47±0.08 222.58±15.47观察组 0.50±0.09 226.69±15.39治疗7 d 对照组 0.18±0.03* 180.71±9.46*观察组 0.15±0.04*# 175.33±9.58*#
3 讨论
针对慢阻肺伴重症肺炎,临床治疗多采用改善患者血气指标、抑制炎症反应、保护患者心肌细胞等治疗原则。
本研究结果显示,治疗后,观察组血清IL-6、IL-1β、HMGB1水平、PaCO2均低于对照组,pH、氧合指数高于对照组,提示纤支镜肺泡灌洗联合无创呼吸机治疗可抑制慢阻肺伴重症肺炎的炎性反应,改善血气指标。分
析其原因为,无创呼吸机治疗可改善通气功能,提高气体渗入肺泡的效果,提高肺泡通气量,改善通气/血流的比例,减少呼吸做功,促进呼吸肌功能恢复并缓解患者临床症状,减轻机体炎性因子水平[1-3,5]。纤支镜肺泡灌洗对气道炎性分泌物具有稀释、去除效果,且可通过灌洗液明确致病菌种类,提高抗感染药物治疗的针对性,减轻炎症反应[4]。
慢阻肺伴重症肺炎易并发肺动脉高压,增加心脏负荷及心脏射血阻力,损伤患者的心肌细胞[5]。本研究结果显示,治疗后,观察组cTnT、α-HBDH低于对照组,提示纤支镜肺泡灌洗联合无创呼吸机可有效保护慢阻肺伴重症肺炎患者的心功能。分析其原因为,无创呼吸机可减轻患者的缺氧状态,促进呼吸肌、通气功能改善,控制肺动脉高压的并发风险,减轻心脏负荷及损伤。
综上所述,纤支镜肺泡灌洗联合无创呼吸机可有效减轻慢阻肺伴重症肺炎患者炎症状态,改善血气指标,减轻心肌细胞损伤。

