腹腔镜全胃切除术后实施改良自牵引后离断食管空肠腔内吻合对胃癌患者的近远期应用效果分析
赵军抗, 张前进
(江苏省徐州市中心医院普通外科, 江苏 徐州 221009)
胃癌是发病率最高的消化道恶性肿瘤,2020年全球胃癌新发病例超过100万,其中我国胃癌发病例数占全球43.9%,同时5年生存率仅为35.1%[1],早诊断、早治疗是提高患者预后生存期最有效的方法。目前手术是胃癌治疗的基础,胃癌根治术是最常见的术式,随着腹腔镜技术的发展,为胃癌手术患者带来更多选择,其中腹腔镜下胃远端切除术、全胃切除术的广泛开展,使腔镜技术逐渐从早期胃癌应用于局部进展期胃癌[2]。根治术后如何进行消化道重建是改善患者术后生活质量的重点,临床上常规使用Overlap术式进行食管空肠吻合,但腔镜手术的操作受限、手术位置深,对术者技术要求较高,且一旦出现并发症会严重影响患者的营养状态和术后恢复[3],近几年部分研究采用了改良自牵引后离断食管空肠腔内吻合取得了比较理想的效果,本次研究对腹腔镜下全胃切除术患者采用了改良自牵引后离断食管空肠腔内吻合,以观察其近远期临床效果,现报道如下。
1 资料与方法
1.1一般资料:选择2020年1月至2021年2月期间我院接收的96例胃癌患者作为研究对象,所有患者均满足以下入排标准,入组标准:①经胃镜组织活检或术后病理组织检查后确诊为胃癌;②经影像学检查后明确无肿瘤转移;③明确手术指征,肿瘤浸润深度
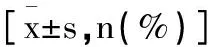
表1 两组患者基本临床资料对比
1.2手术方法:传统组患者采用传统Overlap,对照组采用改良自牵引后离断食管空肠腔内吻合。所有患者均行全身麻醉,采取平躺分腿位,头高15度,建立气腹,采用Trocar五孔法操作,于脐上置入12mm Trocar镜头进行腹腔探查,明确肿瘤病灶、远处转移情况,并证实手术可行,选择左侧腋前线肋缘下2cm处作为主操作孔,置入12mm Trocar,右侧锁骨中线于脐上2cm处作为辅助操作孔,置入12mm Trocar,分别于右侧腋前线肋缘下、左侧锁骨中线于脐上2cm处置入5mm Trocar。遵循2016版本腹腔镜胃癌手术操作指南准则完成D2淋巴结清扫,完成消化道重建准备。传统组患者在腹腔镜下通过直线吻合器离断食管,在断端左侧开小孔,于屈氏韧带25cm左右处离断空肠,通过超声刀于远端空肠距离断端6cm处于系膜上开小孔,向上提拉空肠远端,从主操作孔置入直线吻合器,行食管空肠侧侧吻合距食管空肠吻合口远端50cm处进行空肠空肠侧吻合术。改良组患者先不离断食管,通过丝线捆扎胃底,用胃部作为牵引下拉食管,将食管顺向旋转45度后于右侧食管壁开小孔,于屈氏韧带25cm左右处离断空肠,于远端空肠距离断端6cm处于系膜缘开小孔,上拉远端空肠,食管空肠吻合术操作同传统组,探查吻合口后通过缝线将食管空肠吻合开口提起并向右牵引,通过辅助操作孔置入直线吻合器,横向关闭开口,并尽可能保持垂直于食管长轴方向,并离断食管,随后空肠空肠侧吻合术操作同传统组。两组患者均于术后1周后完成消化道造影检查明确吻合口情况。
1.3观察指标:记录两组患者的术中及术后恢复情况,包括手术时间、食管空肠吻合时间、术中出血量、淋巴结清扫数目、术后首次肛门排气时间以及住院时间。采用电话或门诊复查的方式对于所有患者进行至少1年的随访,随访时间截止2022年3月。对比两组患者术前及术后1年的营养状态和生活质量,其中营养状态指标包括白蛋白、体重、预后营养指标的改善情况,预后营养指数=白蛋白(g/L)+5×外周淋巴细胞数(×109L-1)。生活质量采用癌症患者生活质量测定量表(QLQ-C30)进行评估,量表包括情绪功能、认知功能、社会功能、角色功能、躯体功能五个功能维度及总生活质量评分,将30个条目粗分采用极差化进行线性转换,每个维度标准化得分为0~100分,分数越高患者生活质量越好,其中QLQ-C30各个维度Cronbach’s α系数为0.722~0.870,达到量表信度检验标准。记录两组患者术后的并发症发生情况,主要包括吻合口瘘、吻合口出血、乳糜漏、胰漏、腹腔感染等。

2 结 果
2.1两组患者围术期指标对比分析:传统组患者的手术时间以及食管空肠吻合时间均显著高于改良组患者,差异具有统计学意义(P<0.05),两组患者的术中出血量、淋巴结清扫数、术后首次肛门排气时间以及住院时间相比均无显著性差异(P>0.05),见表2。

表2 两组患者围术期指标对比
2.2两组患者术前和术后一年营养情况对比分析:两组患者术前的营养水平各指标比较,差异均无统计学意义(P>0.05),术后一年两组患者的体重、白蛋白、预后营养指数均显著高于术前,但两组患者术后一年的体重、白蛋白、预后营养指数及各指标增加差值比较差异无统计学意义(P>0.05),见表3。

表3 两组患者术前和术后一年营养情况对比
2.3两组患者术前和术后生活质量情况对比分析:两组患者术前的生活质量各维度比较,差异均无统计学意义(P>0.05),术后一年两组患者的生活质量显著优于术前,两组患者术后一年的生活质量各维度评分以及评分增加差值比较差异均无统计学意义(P>0.05),见表4。
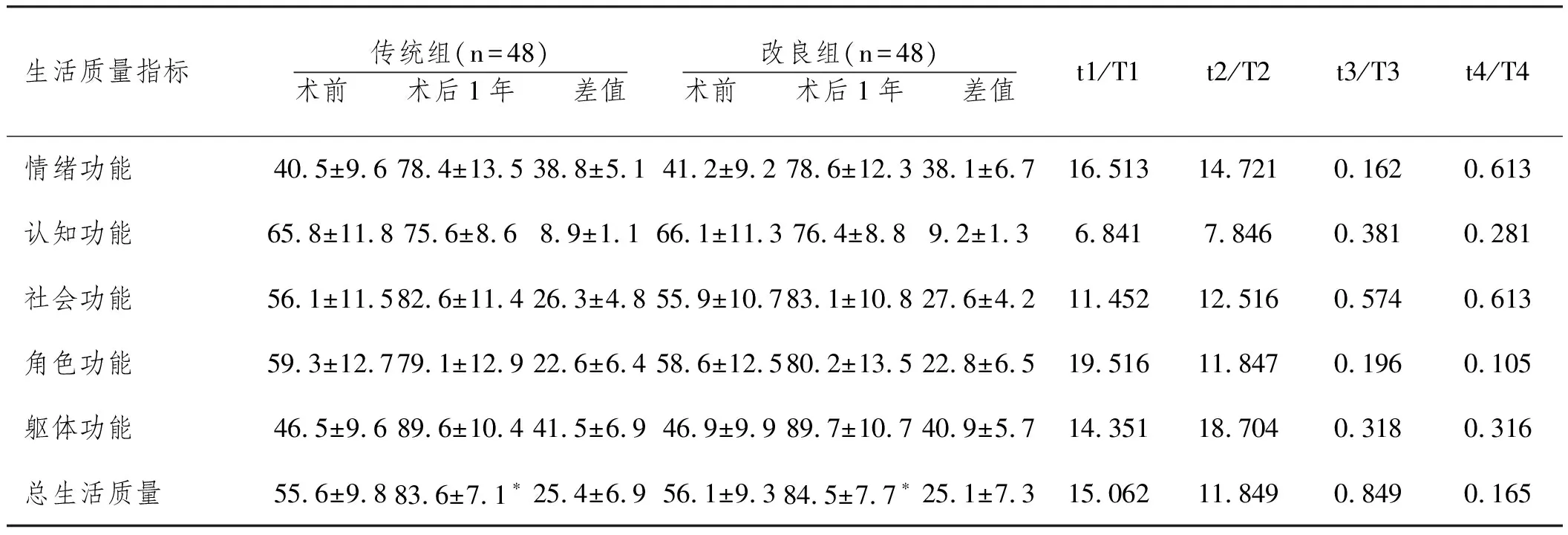
表4 两组患者术前和术后生活质量情况对比
2.4两组患者并发症情况对比分析:两组患者术后均有不同程度并发症出现,但并发症总发生率比较,差异无统计学意义(P>0.05),见表5。

表5 两组患者并发症情况对比
3 讨 论
胃癌根治术是胃癌治疗的重要手段,为了满足精细化、微创性的治疗要求,腹腔镜下胃切除逐渐成为胃癌根治的主要术式,能够满足肿瘤的根治性需要,有效的清扫淋巴结,同时显著减少了对患者的损伤[4]。在腹腔镜下全胃切除术中,食管空肠吻合是术中的重要难点环节,理想的吻合方式能够最大程度降低术后并发症,促进患者恢复[5]。临床上腹腔镜下食管空肠腔内吻合的主要方式包括手工缝合、直线切割吻合器及圆形吻合器,手工缝合对操作技术要求高,难度大,因此开展的较少,圆形吻合器均是于食管内置入抵钉座并于食管下段荷包缝合的改良[6],直线切割吻合器中Overlap法中顺蠕动且空肠及系膜无需折叠,因此在需要的操作空间小,肠系膜张力低,吻合口径不受限制且位置高,是较为理想的吻合方式[7],既往蒋小华等研究对比了Overlap法和圆形吻合器法近期疗效[8],结果提示与圆形吻合器法相比,Overlap法吻合口狭窄的发生率显降低。目前在Overlap法操作中,由于食管空肠组织厚度差异、肝脏解剖位置遮挡,导致共同开口缝合成为手术的难点[9],因此越来越多的临床研究通过不断改良Overlap法,以提高手术效果。本次研究通过改良Overlap法对腹腔镜全胃切除术患者进行了食管空肠吻合,结果显示改良组患者的手术时间和食管空肠吻合时间显著缩短,但术后并发症发率比较无显著性差异,结果与国内研究均保持一致[10],提示改良法能够获得理想的近期效果并具有一定的安全性。
既往研究表示胃癌根治术后,胃部功能的缺失,食物通道的连续性不佳的情况,营养的消化吸收受到阻碍,营养不良的发生也是导致胃癌患者术后死亡的重要风险因素[11]。同时在全胃切除或胃大部切除后消化道重建的患者中,会有1/3的患者出现上腹疼痛、恶性、食欲下降等症状,且会严重影响患者的生活质量[12],因此本次研究对患者进行了为期一年的随访,以观察对患者远期的效果,结果显示两组患者术后一年的营养状态以及生活质量与传统组患者均无显著性差异,提示改良Overlap法吻合能保留十二指肠通道的通畅,食物刺激十二指肠促进消化液分泌,为营养吸收提供条件,此外改良Overlap法更符合生理通道,能够降低倾倒综合征、反流的发生,Hangtian等的研究通过改良Overlap法得到,胃癌患者术后的生活质量和营养水平,提示改良Overlap法更加符合机体的储存、消化和吸收功能,患者远期临床效果更显著[13]。
本次研究中,笔者总结了改良术式的优势:①吻合前的顺向旋转,后于食管后壁开口,吻合时从附操作孔置入吻合器,完成吻合后共同开口转向右前方,为闭合共同开口时调整吻合器方向提供了便利;②直线吻合器法闭合能够减少消化道重建的时间,进而缩短手术时间;③吻合前胃的牵拉使食管充分向下牵引,避免直接夹持造成食管肌层的损伤;④悬吊共同开口后,可通过调整直线吻合器角度,保持垂直于食管长轴进行关闭,避免了吻合口狭窄的发生。但是改良Overlap法也存在一定局限性,吻合后才断离标本,因此在吻合前无法明确切缘活检结果,存在阳性风险,因此对于高危患者可预留更多切缘。
综上所述,腹腔镜全胃切除术胃癌患者中使用改良Overlap法安全可靠,能够缩短吻合和手术时间,具有较高的临床价值。

