铺姜灸联合阿达木单抗治疗轻、中度活动期脾虚湿蕴型克罗恩病30 例临床研究
焦亚云 李 英 陈 昊
(1.南京中医药大学附属医院,江苏省中医院,江苏南京 210029;2.南京中医药大学针灸推拿学院·养生康复学院,江苏南京 210023)
克罗恩病(Crohn’s disease,CD)是一种慢性炎症性肉芽肿性胃肠道疾病,临床主要表现为腹痛、腹泻、贫血及体质量减轻等,常伴有瘘管、腹腔脓肿、肛周病变、精神心理问题[1],症状易反复发作。近年来CD发病率呈持续上升趋势,且发病年龄也逐渐趋于年轻化[2]。目前,CD的临床治疗目标主要是诱导和维持缓解,阿达木单抗(adalimumab,ADA)是目前指南推荐用于诱导并维持缓解CD的代表性药物,
但起效慢,存在一定的药物失应答率[3]。现有研究指出,中医艾灸可通过抑制结肠JNK信号通路,减少结肠MCP-1及COX2等炎性蛋白的含量,发挥缓解肠道炎症、促进结肠损伤修复的作用,从而有效改善腹痛、腹泻等常见临床症状[4-5]。CD可归属于中医学“腹痛”“泄泻”“肠澼”范畴,属本虚标实证[6],目前医者对于本病中医分型并无完全统一的结论,需结合患者体质、病因、症状和四诊信息进行辨证。江苏省中医院肛肠科收治的CD患者以脾虚湿蕴证最为常见。铺姜灸是一种常见的艾灸疗法,取其健脾祛湿之效对症治疗脾虚湿蕴型CD。本研究对比观察了铺姜灸联合ADA和单纯使用ADA对轻、中度活动期脾虚湿蕴型CD患者临床症状的改善作用,并检测治疗前后血清C反应蛋白(CRP)和外周血红细胞沉降率(ESR)作为客观评价指标,现报道如下。
1 临床资料
1.1 一般资料 选取2020 年4 月至2021 年12 月江苏省中医院肛肠科收治的符合轻、中度活动期脾虚湿蕴型CD的患者60 例,采用分层随机方法随机分为治疗组与对照组,每组30 例。治疗组男29 例,女1 例;平 均 年 龄(28.20±10.47)岁;平均病程15.50(1.00,64.25)个月;平均体质量指 数(BMI)为(20.67±3.55)kg/m2;轻 度13 例,中度17 例。对照组男25 例,女5 例;平均年龄(28.53±9.68)岁;平均病程36.00(3.75,70.00)个月;平均BMI为(21.17±3.54)kg/m2;轻度19 例,中度11 例。2 组患者性别、年龄、病程等一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经江苏省中医院伦理委员会批准(伦理号:2021NL-106-02)。
1.2 诊断标准
1.2.1 西医诊断标准 参照《炎症性肠病诊断与治疗的共识意见(2018年·北京)》[7]中CD诊断标准拟定。有腹痛、腹泻、体重减轻、血便等相应症状或无症状;有内镜以及影像学特征,如非连续性或区域性肠道病变、病变肠段黏膜呈铺路石样或纵行溃疡、卵石样改变、假息肉、肠腔狭窄、僵硬;病理学检查可见肠壁全层炎症、结节性非干酪样性肉芽肿等;有瘘管、腹腔脓肿、肠腔狭窄、肠梗阻、肛周病变(肛周脓肿、肛周瘘管、皮赘、肛裂)等并发症或无并发症;符合轻、中度活动期CD,即克罗恩病活动指数(CDAI)评分为150~450分。
1.2.2 中医辨证标准 参照《中医消化病诊疗指南》[8]中脾虚湿蕴型CD中医辨证标准拟定。主症:大便稀溏,泻而不爽,便带黏液或大便糊状或呈水状,腹胀,腹痛绵绵,肛门灼热疼痛。次症:久病不愈,病情反复,食少纳差,倦怠,消瘦,面色萎黄。舌脉:舌淡红,苔白腻,脉细弱或细滑。主症及次症各具备2项,结合舌脉,即可辨证。
1.3 纳入标准 符合中西医诊断标准,且病情属于轻、中度;患者及家属知情同意,愿意接受本研究的治疗方法,并签署知情同意书;确诊CD时具有早期应用ADA的条件,如年龄<40 岁、伴肛周病变等[9];3 个月内未经过规范的抗肿瘤坏死因子(TNF)-α单克隆抗体治疗;3 个月内未接受过各类针灸治疗。
1.4 排除标准 伴发肠梗阻、肠穿孔及恶性肿瘤者;对试验药物及艾灸过敏者;妊娠及哺乳期女性患者;合并严重心肺肝肾功能障碍及血液系统疾病者;有认知障碍者。
2 治疗方法
2.1 对照组 仅给予标准化治疗,根据《抗肿瘤坏死因子α单克隆抗体治疗炎症性肠病专家共识(2017)》[9]中推荐的标准药物治疗方案:患者于治疗首日皮下注射ADA 160 mg,2 周后皮下注射ADA 80 mg,第2 次用药2 周后开始每2 周给予皮下注射ADA 40 mg维持治疗,连续治疗12 周。研究表明,46.30%的患者能在治疗的前4 周完成诱导缓解,对于治疗未应答的患者应继续观察至用药第12 周[10]。
2.2 治疗组 在对照组标准化治疗的基础上加用铺姜灸。操作方法:以患者肚脐为中心,放置一艾灸盒(长约30 cm,宽约18 cm,高约14 cm),使之覆盖双侧天枢及神阙、关元、气海、中极、中脘、下脘,于艾灸盒内铺满一层姜绒(厚约1 cm,重量为550 g),于姜绒上铺满一层精艾绒(厚约2 cm,重量为200 g),点燃艾绒,待其燃尽,时间约30 min,每周治疗3次,连续治疗12周。
3 疗效观察
3.1 观察指标
3.1.1 腹痛程度评分 于治疗前和治疗4 周、12 周后评价2 组患者的腹痛程度评分。通过课题组制定的患者日记及视觉模拟评分法(VAS)[11]跟踪评估记录患者每日腹痛程度,取观察时间点前1 周疼痛评分的中位数作为该观察时间点的研究定量数据。
3.1.2 腹泻次数 于治疗前和治疗4 周、12 周后统计2 组患者的腹泻次数。通过课题组制定的患者日记跟踪记录患者每天腹泻次数,取观察时间点前1 周的腹泻次数作为该观察时间点的研究定量数据。
3.1.3 CDAI评分 于治疗前和治疗4周、12周后评估2组患者CDAI评分。本研究运用Best CDAI计算法[7]。CDAI由稀便次数、腹痛程度、全身健康状况、肠外表现与并发症、阿片类止泻药的使用、腹部包块、血细胞比容、体重等8项变量组成,通过观察时间点前1周的观察计分,乘以规定的权重,求得各自的分值,8项变量分值之和计为总分,评分越高代表病情程度越重或健康状况越差。
3.1.4 诱导缓解率 参考《炎症性肠病诊断与治疗的共识意见(2018年·北京)》[7]拟定诱导缓解成功标准,CDAI评分<150 分为缓解期、≥150 分为活动期,以患者CDAI评分<150 分判定为诱导缓解成功,分别于治疗4 周、12 周后进行判定。诱导缓解率=诱导缓解成功例数/总例数×100%。
3.1.5 焦虑缓解率 参考《精神科评定量表手册》[12]拟定焦虑缓解有效标准,于治疗12周后评估患者汉密尔顿焦虑量表(HAMA)评分。严重焦虑:得分≥29分;显著焦虑:得分≥21分、<29分;焦虑:得分≥14分、<21分;可能焦虑:得分≥7分、<14分;无焦虑(即焦虑情绪缓解有效):得分<7分。焦虑缓解率=无焦虑例数/总例数×100%。
3.1.6 炎症指标 于治疗前、治疗12周后采集2组患者晨起空腹外周血5 mL作为检测标本。使用贝克曼库尔特IMMAGE 800特种蛋白仪测量血清CRP,采用速率散射比浊法,试剂批号:m 106680;使用ALIFAX Roller 20血沉仪检测外周血ESR,采用毛细管动态光度测定法。
3.1.7 安全性指标 观察2组患者治疗期间有无肝肾功能损伤、药物过敏、艾灸烫伤等不良反应发生。
3.2 统计学方法 采用SPSS 23.0统计软件对数据进行统计分析。计量资料采用(x-±s)表示,符合正态分布者组间比较采用独立t检验,不符合正态分布者用Wilcoxon秩和检验;组间重复测量数据比较采用重复测量方差分析;组内比较采用相关样本检验,符合正态分布者用配对样本t检验,不符合正态分布者用Mann-Whitney U检验;计数资料以例/率表示,采用χ2检验或Fisher确切概率法。P<0.05表示差异有统计学意义。
3.3 治疗结果
3.3.1 2组患者治疗前后腹痛程度评分、腹泻次数、CDAI评分比较 治疗前2 组患者腹痛程度评分、腹泻次数、CDAI评分比较差异无统计学意义(P>0.05);治疗前后组内及治疗后组间比较结果见表1。
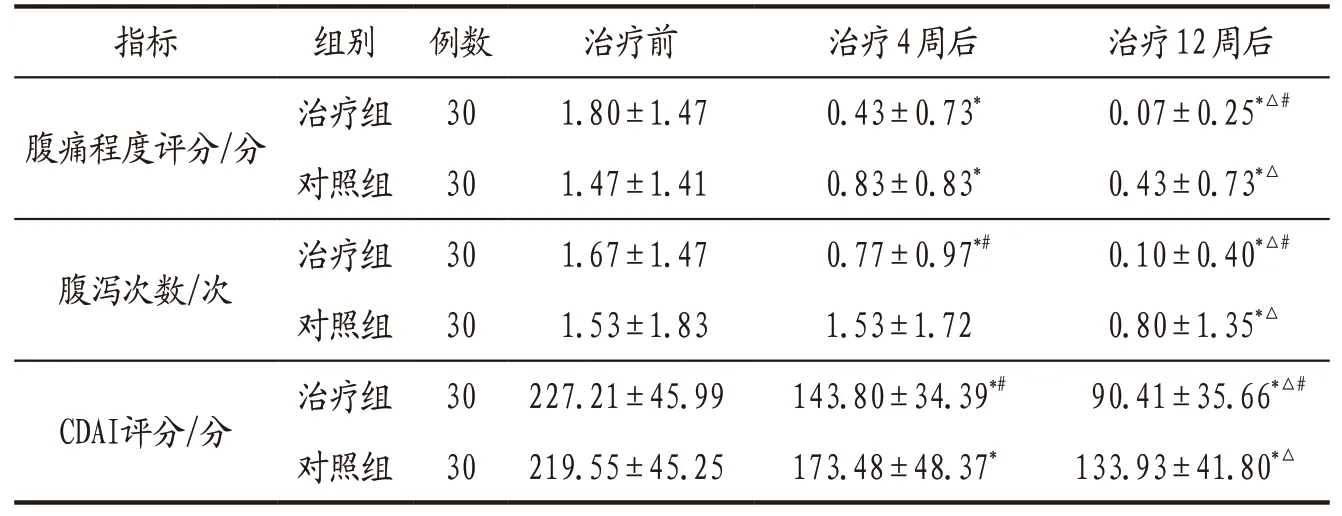
表1 治疗组与对照组患者治疗前后腹痛程度评分、腹泻次数、CDAI评分比较(x-±s)
3.3.2 2组患者治疗4周、12周后诱导缓解率比较 治疗12周后,治疗组诱导缓解率显著高于对照组(P<0.05),详见表2。

表2 治疗组与对照组患者治疗4周、12周后诱导缓解率比较(x-±s)
3.3.3 2组患者治疗12周后焦虑缓解率比较 治疗12 周后,治疗组患者焦虑缓解率显著高于对照组(P<0.05),详见表3。

表3 治疗组与对照组治疗12周后焦虑缓解率比较(x-±s)
3.3.4 2组患者治疗前后CRP、ESR水平比较 治疗前2组患者CRP、ESR水平比较,差异无统计学意义(P>0.05);治疗前后组内及治疗后组间比较结果见表4。

表4 治疗组与对照组患者治疗前后CRP、ESR水平比较(x-±s)
3.4 安全性指标 2组患者在治疗期间肝肾功能均正常,均未发生药物过敏、艾灸烫伤等不良反应。
4 讨论
CD属于炎症性肠病(inflammatory bowel disease,IBD)的一种,抗TNF-α一直被认为是参与IBD发病中异常免疫反应的一个关键中介因素[10]。ADA是一种重组全人源性IgG型抗TNF-α单克隆抗体,可阻止TNF-α与细胞表面的TNF-α受体结合,抑制TNF-α介导的炎症活动[10],但目前仍不能达到满意的诱导成功率。临床证实,中医技术隔药灸在治疗肠道炎症方面有着可靠的临床疗效,尤其在减轻患者的临床症状和提高生活质量方面具有明显优势[4]。
中医学认为脾虚和湿蕴是CD的主要病机,脾虚是发病之本,湿蕴是发病之标,本病属本虚标实之证,病位在肠。湿邪为有形之阴邪,易阻滞气机,损伤脾阳,脾气受损,中气下陷,故久泻不止;湿邪壅滞,致气化不行,水液失调,运化失司,水湿停聚,故见腹胀、大便溏泄不爽等症;湿困脾土,郁久化热,日久化火,入营动血,损伤肠络,故发为腹痛、血便等症;湿性趋下,易袭阴位,更有穿臀而成漏疾,故CD常见肛痈、肛瘘等肛周病变;病程日久,损伤脾胃,致使运化吸收失常,水谷精微不能荣养全身,故见消瘦、倦怠等症;湿性黏滞于胃肠,难以化解,困遏脾气,气机升降失调,清气不升,浊气不降,形成恶性循环,故CD常反复发作,缠绵难愈,患者往往焦虑不安、情志失调,生活质量下降。
铺姜灸具有健脾阳、祛湿邪的功效,与CD脾虚湿蕴这一关键病机契合。艾灸通过艾绒燃烧产生热量,以热力刺激人体特定穴位,激发经气活动,具有温经通络、补脾益气之效。生姜中的姜辣素以及挥发油成分经艾灸热力渗透至穴位中,具有健脾和中、增强机体免疫等功效,对缓解腹痛、腹泻有良好效果[5]。动物实验证实,艾灸可以调节TNF-α的相关炎症信号通路,抑制肠道炎症反应,减少结肠上皮细胞凋亡,达到修复或保护CD大鼠结肠上皮屏障损伤的效果[13-14]。我们初步推断,艾灸和ADA均可以基于TNF-α相关通路,调控CD的炎症状态,实现对CD的治疗效应,这可能是两种方法结合可以提高CD治疗效果的机制之一。
本研究使用铺姜灸覆盖双侧天枢及神阙、关元、气海、中极、中脘、下脘,其中神阙、天枢、关元为主穴,其他为配穴。神阙是治疗腹痛、腹泻的常用穴位,灸之能调整肠道功能,抑制肠蠕动的亢奋,使肠道吸收能力增加,治疗泄泻[15];天枢属足阳明胃经,为大肠募穴,灸之有温通阳气之功效,《扁鹊神应针灸玉龙经》亦云:“脾泄为灾若有余,天枢妙穴刺无虞”,明确提出“脾泄”选用天枢穴效果较佳[16];关元为小肠募穴,小肠泌别清浊,刺激关元可以刺激小肠功能,温阳固脱,从而缓解腹泻[17];气海位居脐下,为“诸阴之海”,刺激其既能增加元气,又能调摄、疏利下焦气机,增强小肠气化功能,治疗腹泻;中极为足三阴经与任脉之会,多主治积聚、腹痛等症,配伍之可治痢疾、泄泻等脾胃病症[18];中脘主治一切腑疾,具有和胃健脾的功效;下脘灸之可温中健脾[19]。艾灸的热力加之生姜的发散刺激穴位,补虚泻实,健脾祛湿,调和气血阴阳,调节肠道免疫功能,达到缓解腹痛、腹泻之效。
腹痛、腹泻是CD的常见症状,对CD的诊断具有重要意义[7]。本研究结果表明,治疗后2 组患者腹痛、腹泻均显著改善,治疗4 周后治疗组腹泻次数即得到明显改善且显著少于对照组,说明加用铺姜灸治疗在短时间内已体现出了对腹泻的治疗效果,治疗12 周后治疗组腹痛程度、腹泻次数均明显低于对照组,可以推断加用铺姜灸可显著改善CD腹痛腹泻症状,效果优于单用ADA。CDAI评分目前广泛应用于临床科研,用于评价CD的疗效,计算诱导缓解率[20]。本研究结果表明,治疗12 周后治疗组CDAI评分明显低于对照组,且由活动期进入缓解期的人数更多,诱导缓解率更高,可见加用铺姜灸既能降低CD疾病活动程度又能降低ADA药物失应答率。HAMA评分是评定焦虑症状严重程度的常用量表[12],用其计算焦虑缓解率可评价CD患者临床焦虑程度改善情况。本研究结果表明,治疗12 周后,治疗组患者焦虑缓解率明显高于对照组,说明加用铺姜灸治疗后由于其明显的治疗效果增强了患者战胜疾病的信心,缓解了患者的焦虑情绪。CRP是最为常用的一种血清标志物,在感染下急剧升高,研究表明其可作为评价CD活动性的指标[21]。ESR加快多见于急性炎症、风湿病活动期等病理情况,多项研究显示,炎症性肠病患者血沉明显加快,在评估炎症性肠病活动度方面有一定的价值[22]。本研究结果表明,治疗12 周后2组患者CRP和ESR水平均明显低于治疗前,治疗组明显低于对照组,提示加用铺姜灸可明显改善CD患者炎症指标,降低CD活动度。
综上,在规范使用ADA基础上加用铺姜灸治疗轻、中度脾虚湿蕴型CD,在改善患者腹痛、腹泻、焦虑等症状方面效果显著,同时可改善患者炎症指标,降低CD活动度,提高诱导成功率,从而改善患者生活质量。但是,本研究样本量有限,观察周期短,且未设置盲法,部分结果虽具有统计学差异,但临床意义尚不明显,下一步将扩大样本量及进行多中心临床试验以进一步研究探讨,明确灸疗的真实效应,以更好地为灸药结合治疗CD提供循证医学证据支持。

