Musashi2在不同分子分型乳腺浸润性导管癌中的表达及临床意义
平静,周东华,朱大江,田杰,陈莹,范菊花
Musashi家族是一类进化保守的RNA结合蛋白,包 括Musashi1和Musashi2两 个 亚 型[1]。Musashi2比Musashi1表达更为广泛,参与多种人类遗传疾病及肿瘤发生发展的过程[2]。乳腺癌是我国女性发病率较高的恶性肿瘤,乳腺浸润性导管癌是乳腺癌最常见的病理类型[3]。乳腺癌的分子分型与其临床生物学特征有关,对评估患者的预后有重要意义[4]。有关Musashi2在不同分子亚型乳腺浸润性导管癌组织中的表达及其临床意义鲜见报道。本研究拟采用免疫组织化学及荧光原位杂交对乳腺浸润性导管癌进行分子分型,检测Musashi2蛋白在不同分子亚型乳腺浸润性导管癌中的表达,探讨其表达与临床和分子病理特征及术后无病生存时间的相关性,以期探索新的与乳腺癌进展和预后有关的标志物。
1 材料与方法
1.1 材料 收集佛山市妇幼保健院病理科2013年3月—2019年3月经病理确诊且临床资料齐全的125例女性乳腺浸润性导管癌标本。患者行乳腺癌切除术,标本离体后立即进行书页状切开并用4%中性甲醛固定后取材。其中65例伴导管原位癌,123例伴正常乳腺组织,以癌周导管原位癌和正常乳腺组织作为研究对照。乳腺浸润性导管癌按照世界卫生组织(WHO)乳腺肿瘤分类标准(2012)[5]进行组织学分级:Ⅰ级11例,Ⅱ级90例,Ⅲ级24例。根据美国癌症联合会(AJCC)第8版标准[6]进行TNM分期:早期(Ⅰ+Ⅱ期)85例,晚期(Ⅲ+Ⅳ期)40例。乳腺癌分子分型参照《中国抗癌协会乳腺癌诊治指南与规范(2015版)》[7],其中Luminal A型24例,Luminal B型67例,人表皮生长因子受体-2(HER-2)过表达型17例,三阴型17例。患者年龄33~71岁,平均(48±10)岁,术前均未做放、化疗及免疫治疗。
1.2 主要试剂 免疫组织化学染色抗体浓缩型兔抗人多克隆抗体Musashi2(1∶100)购自SAB公司,其余抗体包括雌激素受体(ER)、孕激素受体(PR)、HER-2和Ki67等均购自罗氏(Roche)公司。HER-2基因扩增试剂盒购自北京金菩嘉公司。
1.3 HE及免疫组织化学染色 乳腺癌手术切除标本离体后立即用4%中性甲醛固定6 h以上,对取材后的组织块进行常规脱水、石蜡包埋,4μm厚连续切片,并用苏木素伊红(HE)染色,置于光学显微镜下观察。免疫组织化学检测所用仪器为罗氏公司Ventana BenchMark XT全自动免疫组织化学染色仪,按照Ventana全自动染色说明书设置染色程序。
1.4 结果判定 免疫组织化学检测以肿瘤细胞质出现棕黄色颗粒为Musashi2阳性。ER、PR和Ki67阳性标准均为肿瘤细胞核着棕黄色颗粒。HER-2蛋白阳性定位于肿瘤细胞膜,呈棕黄色。HER-2蛋白和基因检测结果判定标准参照《乳腺癌HER2检测指南(2014版)》[8]。HER-2免疫组织化学阳性分级判定标准为“+”:>10%的浸润癌细胞呈现不完整的、微弱的细胞膜染色;“++”:(1)>10%的浸润癌细胞呈现不完整和(或)弱至中等强度的细胞膜染色;(2)≤10%的浸润癌细胞呈现强而完整的细胞膜染色;“+++”:>10%的浸润癌细胞呈现强而完整的细胞膜染色。对HER-2免疫组织化学检测结果为“++”的病例进一步做荧光原位杂交(FISH)检测。
1.5 FISH检测 将乳腺癌组织切片过夜烘烤后进行脱蜡、乙醇梯度复水、漂洗、蛋白酶K工作液孵育,再次漂洗,乙醇梯度脱水,丙酮液浸泡后待玻片自然干燥,加热玻片至56℃,再按照HER-2基因扩增试剂盒说明书进行后续操作。
1.6 分子分型 自2013年以来,以Ki67界定不同乳腺癌分子分型的界值有所变化,本研究根据参考文献[7],采用14%作为判断Ki67高低的界值。具体分子分型标准为“Luminal A型”:ER、PR阳性且PR>20%,HER-2阴性,Ki67≤14%;“Luminal B型”:(1)ER、PR阳性,HER-2阴性,且Ki67>14%或PR≤20%;(2)ER、PR阳性,HER-2阳性(蛋白过表达或基因扩增),任何状态的Ki-67;“HER-2过表达型”:HER-2阳性(蛋白过表达或基因扩增),ER、PR阴性;“三阴型”:ER、PR和HER-2均阴性[7]。
1.7 随访 术后通过门诊复查、电话等方式进行随访,随访截止于2020年3月,随访时间12~85个月,平均随访时间(65±14)个月。无病生存时间定义为手术至肿瘤复发或患者死亡的时间。
1.8 统计学方法 采用SPSS 19.0软件进行数据分析,计数资料用例(%)表示,组间比较行χ2检验或Fisher精确检验,采用Bonferroni法校正P值;相关性分析采用Pearson相关;采用Kaplan-Meier法进行生存分析并行Log-rankχ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 Musashi2在不同乳腺组织中的表达 Musashi2在乳腺浸润性导管癌、导管原位癌和正常乳腺组织中的阳性率分别为56.80%(71/125)、63.08%(41/65)和21.95%(27/123),差异有统计学意义(χ2=42.078,P<0.01),在乳腺浸润性导管癌和导管原位癌中的阳性率明显高于正常乳腺组织(χ2分别为31.501和31.154,P<0.01),但Musashi2在乳腺浸润性导管癌和导管原位癌中的表达差异无统计学意义(P>0.05)。不同乳腺组织中Musashi2的表达情况见图1。
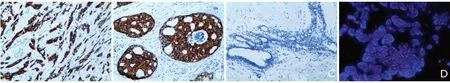
Fig.1 Immunohistochemistry staining and fluorescence in situ hybridization of different tissues in breast cancer图1 乳腺癌不同组织免疫组织化学染色及荧光原位杂交
2.2 Musashi2在不同分子亚型乳腺浸润性导管癌组织中的表达 Musashi2蛋白阳性表达率在Luminal A型、Luminal B型、HER-2过表达型和三阴型中分别为70.83%(17/24)、68.66%(46/67)、29.41%(5/17)和17.65%(3/17),差异有统计学意义(χ2=21.582,P<0.05)。Musashi2在Luminal A型 和Luminal B型中的阳性率明显高于HER2过表达型(χ2分别为6.866和8.756)和三阴型(χ2分别为11.267和14.516),差异有统计学意义(P<0.01),但在Luminal A型和Luminal B型中的表达差异无统计学意义(χ2=0.039,P>0.05)。
2.3 Musashi2表达与乳腺浸润性导管癌临床病理特征的关系 Musashi2在TNM分期早期乳腺浸润性导管癌患者的阳性率明显高于晚期患者,差异有统计学意义(P<0.05)。不同年龄、肿瘤直径、组织学分级,脉管是否受累和淋巴结是否转移情况下,Musashi2在乳腺浸润性导管癌中的表达差异无统计学意义(P>0.05),见表1。

Tab.1 Comparison of positive expression rate of Musashi2 in invasive ductal carcinoma of breast between patients with different clinicopathological features表1 不同临床病理特征的乳腺浸润性导管癌患者Musashi2表达阳性率比较 [例(%)]
2.4 Musashi2表达水平与ER、PR、HER-2和Ki67的相关性结果 Musashi2在ER、PR阳性的乳腺浸润性导管癌组织中阳性率较高,而在ER、PR阴性的乳腺浸润性导管癌组织中阳性率较低,差异有统计学意义(P<0.01),Musashi2表达水平与ER、PR呈显著正相关(P<0.05)。Musashi2在乳腺浸润性导管癌中的表达与HER-2和Ki67无相关性(P>0.05),见表2。
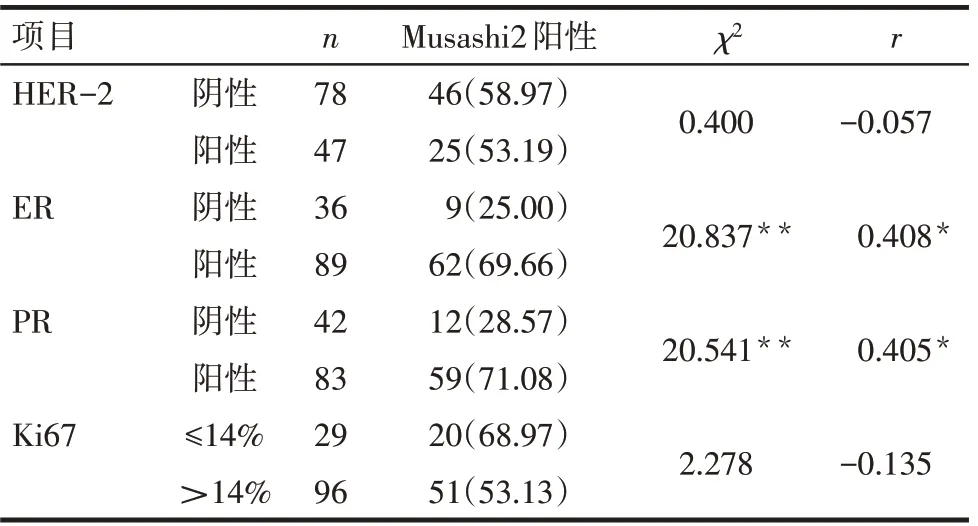
Tab.2 The relationship between Musashi2 expression and molecular pathological features of breast invasive ductal carcinoma表2 Musashi2表达与乳腺浸润性导管癌分子病理特征的关系 [例(%)]
2.5 Musashi2表达与乳腺浸润性导管癌患者预后的关系 术后随访125例乳腺浸润性导管癌患者中Musashi2阳性表达71例,Musashi2阴性表达54例。Kaplan-Meier生存曲线表明Musashi2阳性组和阴性组术后无病生存时间差异无统计学意义[(67±12)个月vs.(63±15)个月,Log-rankχ2=0.752,P>0.05],见图2。
3 讨论
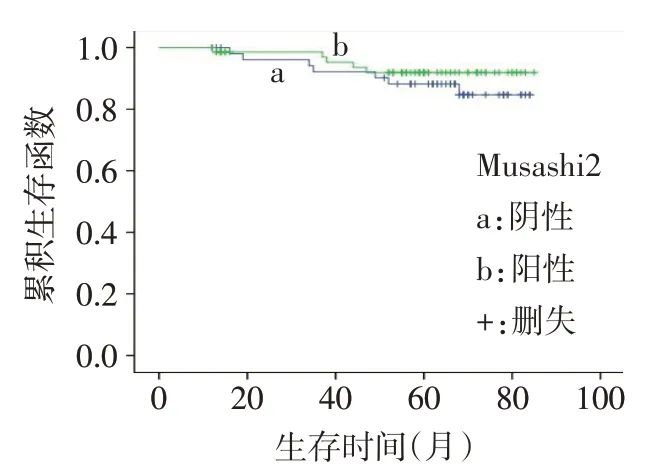
Fig.2 Survival curves of Musashi2 protein negative and positive expressions in patients with breast invasive ductal carcinoma图2 Musashi2蛋白阴性和阳性乳腺浸润性导管癌患者生存曲线
RNA结合蛋白Musashi1和Musashi2是与癌症发生、进展和药物耐受等多种关键生物学进程有关的调节因子[9]。人类Musashi2基因位于17q22染色体上,编码分布于神经、造血、胰腺和上皮组织干细胞的RNA结合蛋白[10]。Musashi2的识别基序通过与目标mRNA的3′端非翻译区结合,在mRNA前处理或选择性剪接过程中增加或减少其表达,干扰它们进入细胞质或影响靶基因的稳定性和转录[11]。Musashi2在调节神经系统和造血系统细胞增殖和分化过程中发挥重要作用。一些研究发现Musashi2在宫颈癌[12]、前列腺癌[13]、胃癌[14]和胰腺癌[15]等多种恶性肿瘤中高表达,并与其预后不良有关。
Musashi2是一种复杂的多功能蛋白,其功能不仅取决于细胞类型,还与其所处的微环境有关,Musashi2在不同肿瘤组织中的表达水平及其对肿瘤细胞的影响可能有所不同[16-17]。乳腺癌是一种高度异质性的恶性肿瘤,具有不同的免疫表型、治疗反应及预后[18]。乳腺浸润性导管癌的分子亚型中,Luminal A型对内分泌治疗敏感、预后好;Luminal B型在接受内分泌治疗后无病生存率较高;而HER-2过表达型和三阴型恶性程度较高,复发转移较早,预后较差[19]。有关Musashi2在乳腺癌中的表达及与其分子分型的相关性研究鲜见报道。Katz等[20]分析来自癌症基因组图谱的RNA测序数据,发现Musashi2在至少50%的乳腺癌中表达上调,体外细胞培养研究发现管腔型(Luminal A型和Luminal B型)乳腺癌细胞系中Musashi1和Musashi2的表达高于三阴型。本研究结果证实,Musashi2在乳腺浸润性导管癌和导管原位癌中的阳性率明显高于正常乳腺组织。在进一步研究Musashi2在不同分子亚型乳腺浸润性导管癌组织中的表达时发现,Musashi2在Luminal A型中阳性率最高,在Luminal A型和Luminal B型中的阳性率明显高于HER-2过表达型和三阴型,与Katz等[20]的研究结果一致。笔者在对Musashi2与乳腺浸润性导管癌临床病理特征的关系进行研究时发现,Musashi2在早期乳腺浸润性导管癌病例中的阳性率明显高于晚期病例,但在不同年龄、肿瘤直径、组织学分级,脉管是否受累和淋巴结有无转移的乳腺润性导管癌,Musashi2的表达差异无统计学意义。基于以上研究结果,笔者推测Musashi2可能在早期乳腺浸润性导管癌中发挥作用。李菲菲[21]研究发现过表达Musashi2可抑制乳腺癌模型小鼠肿瘤细胞及新生血管的生长,从而降低其恶性程度。Musashi2高表达的乳腺浸润性导管癌不容易发生增殖、浸润和转移,其机制可能是Musashi2蛋白过表达抑制了乳腺上皮细胞转变成间充质细胞所需因子Jagged1的翻译,促使细胞维持在上皮状态,从而抑制乳腺癌细胞转移。因此,对乳腺浸润性导管癌进行Musashi2检测能在一定程度上评估其生物学行为。
一般来说,ER、PR阳性的乳腺癌分化程度较好、进展较慢,术后不易复发,且对激素治疗的敏感性高,采用内分泌治疗能明显改善患者预后[22]。雌激素受体1(ESR1)是乳腺癌治疗与预后评价的分子标志物和治疗靶点,ESR1可调控多个下游基因(例如FOXA1、GATA3、CCND1和TFF1等),Musashi2能与ESR1 mRNA及ESR1靶基因如GATA3和FOXA1相结合,在调节ESR1功能方面发挥协同作用。Kang等[23]研究发现Musashi2在ER和PR阳性的乳腺癌中高表达,Musashi2是ESR1的上游调节因子。Musashi2通过直接结合ESR1的3′端非翻译区调节ESR1 mRNA并增强ESR1蛋白质的稳定性,从而维持ESR1功能。Musashi2与ESR1表达密切相关,并可能影响乳腺癌患者的预后。在接受内分泌治疗的ER阳性乳腺癌患者,Musashi2水平可以预测接受他莫昔芬治疗患者的预后,Musashi2高表达患者的无复发生存率和总生存率明显优于Musashi2低表达患者[23]。本研究同样发现Musashi2在ER、PR阳性的乳腺浸润性导管癌组织中阳性率较高,且Musashi2表达水平与ER、PR呈显著正相关,可辅助乳腺浸润性导管癌患者合理地选择内分泌治疗方案。笔者在对Musashi2表达与乳腺浸润性导管癌患者的预后进行Kaplan-Meier生存分析时发现,Musashi2阳性组和阴性组患者无病生存时间差异无统计学意义,可能与本组研究纳入的样本数量偏少以及随访时间较短有关。
综上所述,本研究发现Musashi2蛋白在乳腺浸润性导管癌组织中的表达与其分子分型和TNM分期有关,Musashi2高表达提示肿瘤恶性程度较低。Musashi2与乳腺浸润性导管癌不同分子分型标志物之间相互作用的信号转导机制仍需在细胞及分子水平深入研究。

