基于穿刺活检引导下双层探测器光谱CT多参数成像对不同病理类型肺癌的鉴别价值⋆
左晓娜 曲红光 黄 刚 马娅琼
甘肃省人民医院放射科(甘肃 兰州 730000)
肺癌是肺部最常见的恶性肿瘤,也是我国发病率、死亡率最高的癌症之一[1]。不同病理亚型肺癌的诊断、治疗及预后存在很大差异。胸部CT是肺癌诊疗中最主要的影像学检查手段,常规胸部CT平扫不能通过单一CT值的量化而有效鉴别各亚型肺癌,CT动态增强可以较好地反映肿瘤微循环定量灌注信息,只能初步鉴别肿块的良恶性[2],但无法明确诊断肿瘤的病理分型[3]。既往研究显示,宝石能谱CT成像(gemstone spectral imaging,GSI)碘基图、有效原子序数(Z-effective,Zeff)及单能谱斜率(K)是鉴别肺癌亚型的主要指标[4-6]。基于穿刺针引导下选取感兴趣区(region of interest,ROI)研究不同病理亚型肺癌的光谱CT特征,保证了ROI选取的准确性,目前此方向的相关研究报道缺乏。本研究旨在探讨双层探测器光谱CT的常规CT值、K值、ID值、标准化碘密度(normalized iodine density,NID)值、无水碘值及Zeff值在鉴别不同病理亚型肺癌中的应用价值。
1 资料与方法
1.1 患者资料回顾性分析了2020年7月至2021年2月于甘肃省人民医院经穿刺活检证实为肺癌患者的影像和病理资料。
纳入标准:患者穿刺活检前3天内接受双层探测器光谱CT胸部两期增强扫描,包含动脉期、静脉期;经穿刺活检病理证实为肺腺癌、肺鳞癌和小细胞肺癌(small cell lung cancer,SCLC)。排除标准:穿刺活检病理显示未能取到癌组织或并非单一病理组织细胞的肿瘤(如腺鳞癌);图像质量不佳,不能用于后处理分析。最终纳入84例肺癌患者,共84个经病理证实的病灶。按肺癌组织细胞类型分为三组,其中肺腺癌组32例,男18例,女14例,年龄36~72岁,平均年龄(60.19±9.88)岁。肺鳞癌22例,男14例,女8例,年龄43~83岁,平均年龄(65.97±8.13)岁。肺SCLC组30例,男24例,女6例,年龄52~77岁,平均年龄(63.32±10.21)岁,其中9例患者具有两个或两个以上病灶,但每位患者只取单一穿刺活检病灶。三组病例临床主要表现为咳嗽、咳痰、咯血等症状,见表1。
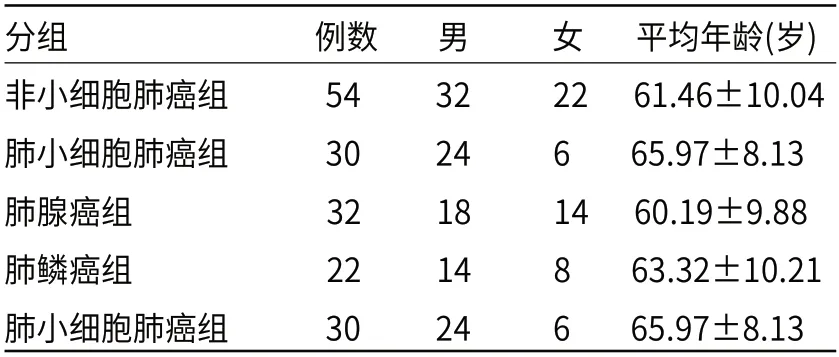
表1 不同病理亚型肺癌的分组资料
1.2 图像采集和重建方法采用荷兰Philips Healthcare IQon Spectral CT行胸部两期增强扫描。扫描范围自胸廓入口至两侧膈肌水平。扫描参数:管电压 120kVp,采用管电流自动控制技术自动调节管电流(80-200 mAs),准直器宽度 64×0.625mm,X线管旋转速度0.5s/周,螺距0.953。对比剂采用非离子型碘克沙醇(含碘320mgI/mL,GE healthcare ireland limited),用量根据患者体重计算(1.0mL/kg),注射速率3.5mL/s,对比剂注射完成后,以相同注射速率加注30mL生理盐水。对比剂注射后30s、60s分别采集动脉期及静脉期图像。CT图像采集完成后,利用光谱数据重建生成全息光谱图像,用于在 Philips IntelliSpace Portal 后处理工作站中获得常规 120kVp 混合能量图像(polyenergetic images,PI)、虚拟单能量(virtual monoenergetic images,MonoE)图、能谱曲线图、ID图、无水碘图及Zeff图。所有图像重建层厚为1.0mm,层间距为0.7mm。
1.3 图像分析由1名10年以上工作经验并能做穿刺活检的高年资放射科医师在动、静脉期以穿刺活检图像作参照,选取与穿刺针进针路径相似层面,沿穿刺针走行路径选取ROI,每个病灶选取3个ROI并取其均值,ROI选取时要尽可能避开坏死、钙化、支气管及血管区域。同时在不改变ROI面积的情况下,测量动脉期、静脉期ROI在40和70KeV的单能量CT值、常规120KVp混合能量CT值、ID值、无水碘值和Zeff值,以单能级(CT40KeV-CT70KeV)值/30作为斜率(K),以ID值/同层面主动脉的CT值作为NID值。
1.4 统计学分析采用SPSS 26.0软件进行统计学分析。Kolmogorov-Smirnov检验验证计量资料是否符合正态分布,正态分布的计量资料用()表示,偏态分布资料以中位数表示。采用独立样本T检验分析比较动脉期、静脉期非小细胞肺癌(non small cell lung cancer,NSCLC)与SCLC组的常规CT值、K值、ID值、NID值、无水碘值及Zeff值差异;采用K个独立样本检验比较动脉期、门静脉期肺腺癌、肺鳞癌、SCLC三组间上述参数值差异,组间差异有统计学意义者,采用Kruskal-Wallis法进行组内两两比较。P<0.05为差异有统计学意义。
2 结 果
经穿刺活检病理证实84例患者共送检84个肺癌病灶,9例SCLC病例肺内具有2个及2个以上病灶,但每位患者只取单一穿刺活检病灶,余75个病例为单发病灶。
2.1 非小细胞肺癌与小细胞肺癌组动脉期、静脉期NSCLC(肺腺癌+肺鳞癌)的常规CT值、K值、ID值、NID值、无水碘值及Zeff值均高于SCLC组,两组间各参数值差异有统计学意义(P<0.05),见表2。

表2 动脉期、静脉期非小细胞肺癌组与小细胞肺癌组诊断指标比较

续表2
2.2 肺腺癌、肺鳞癌、肺小细胞肺癌组
2.2.1 肺腺癌、肺鳞癌、肺小细胞肺癌的常规影像学及光谱特征图2~图10分别为肺鳞癌、肺腺癌、小细胞肺癌的静脉期ROI选取图、ID图和Zeff图。动、静脉期ROI选取以穿刺针走行路径为参照(如图1)。从增强图中很难清楚显示肿块实性和坏死区的境界,Zeff图可以清晰显示病灶坏死区域和坏死程度,以不同伪彩进行染色区分,ID图能很好反映病灶强化的区域和强化程度,三组不同病理类型的肺癌均以肿块形式表现,常规影像学特征和强化方式近似,不能有效鉴别病理类型。
2.2.2 三组间统计结果 静脉期肺腺癌组的常规CT值、K值、无水碘值高于肺鳞癌组,余动、静脉期各参数值均表现为依次降低趋势,三组间各参数值差异均有统计学意义(P<0.05)。两两组间比较,SCLC组与肺腺癌组、肺鳞癌组动脉期的ID值、NID值、无水碘值及静脉期的常规CT值、K值、ID值、NID值、无水碘值及Zeff值差异有统计学差异(P<0.05),SCLC组与肺鳞癌组动脉期的常规CT值、Zeff值差异有统计学意义(P<0.05),SCLC组与肺腺癌组动脉期的K值差异有统计学意义(P<0.05),而肺鳞癌组与肺腺癌组间各参数值差异均无统计学意义(P>0.05),见表3。
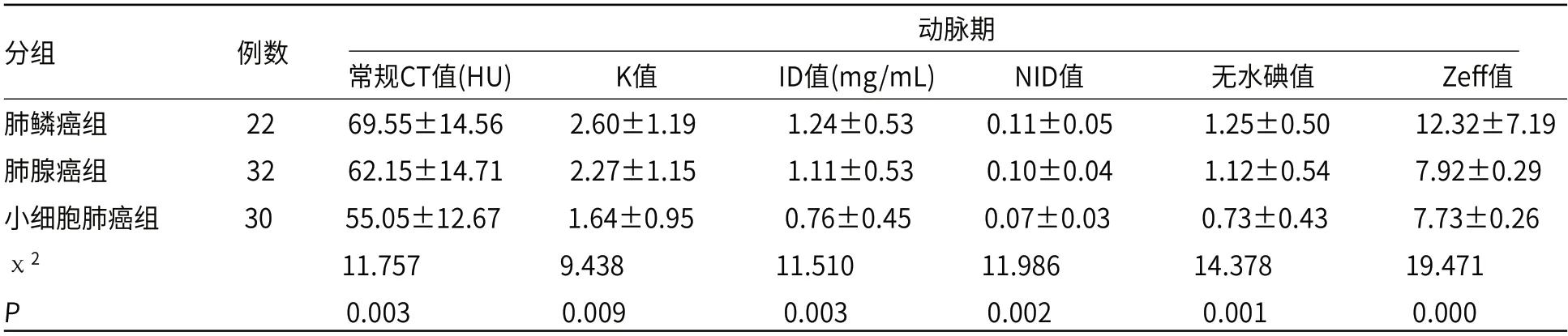
表3 动脉期、静脉期肺腺癌、肺鳞癌与小细胞肺癌组诊断指标比较

续表3
2.3 NSCLC组与SCLC组ROC曲线结果分析通过ROC曲线结果分析显示:动脉期ID值、NID值、无水碘值及Zeff值的AUC大于常规CT值,K值的AUC与常规CT值基本接近;静脉期K值、无水碘值及Zeff值的AUC均大于常规CT值。而静脉期所有参数值的AUC均大于动脉期的,因此静脉期各参数值的诊断效能优于动脉期,Zeff值在动脉期及静脉期的诊断效能均为最优,其在动脉期的特异度高于静脉期(90%/83.3%),静脉期的敏感性高于动脉期(70.4%/53.7%),见表4和图11~图12。
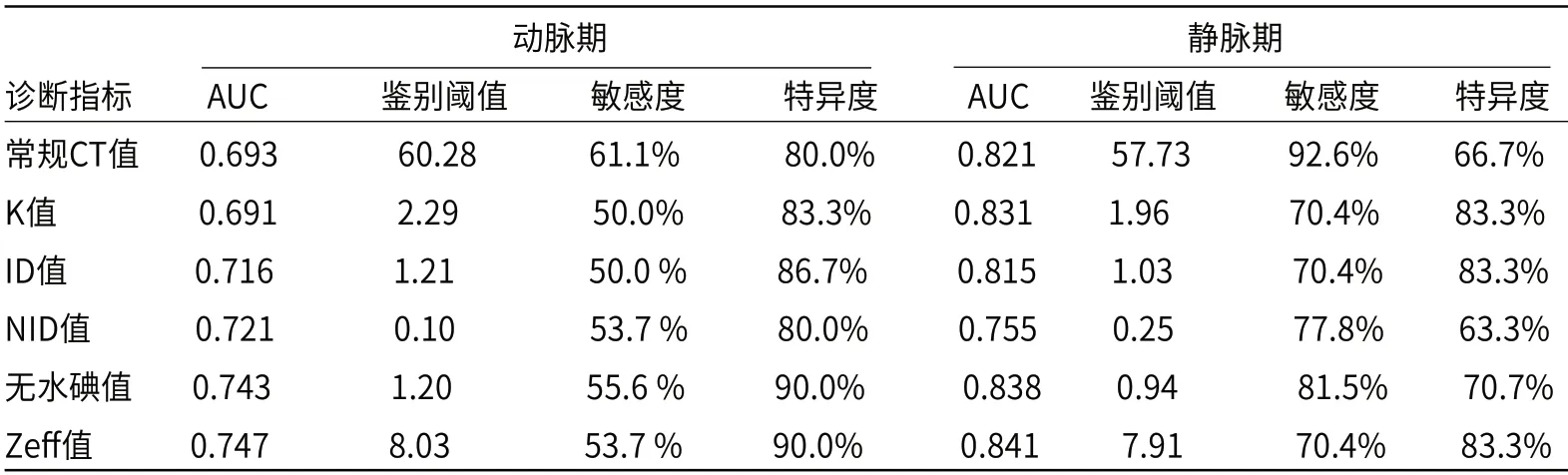
表4 鉴别非小细胞肺癌与小细胞肺癌组阈值及敏感度与特异度
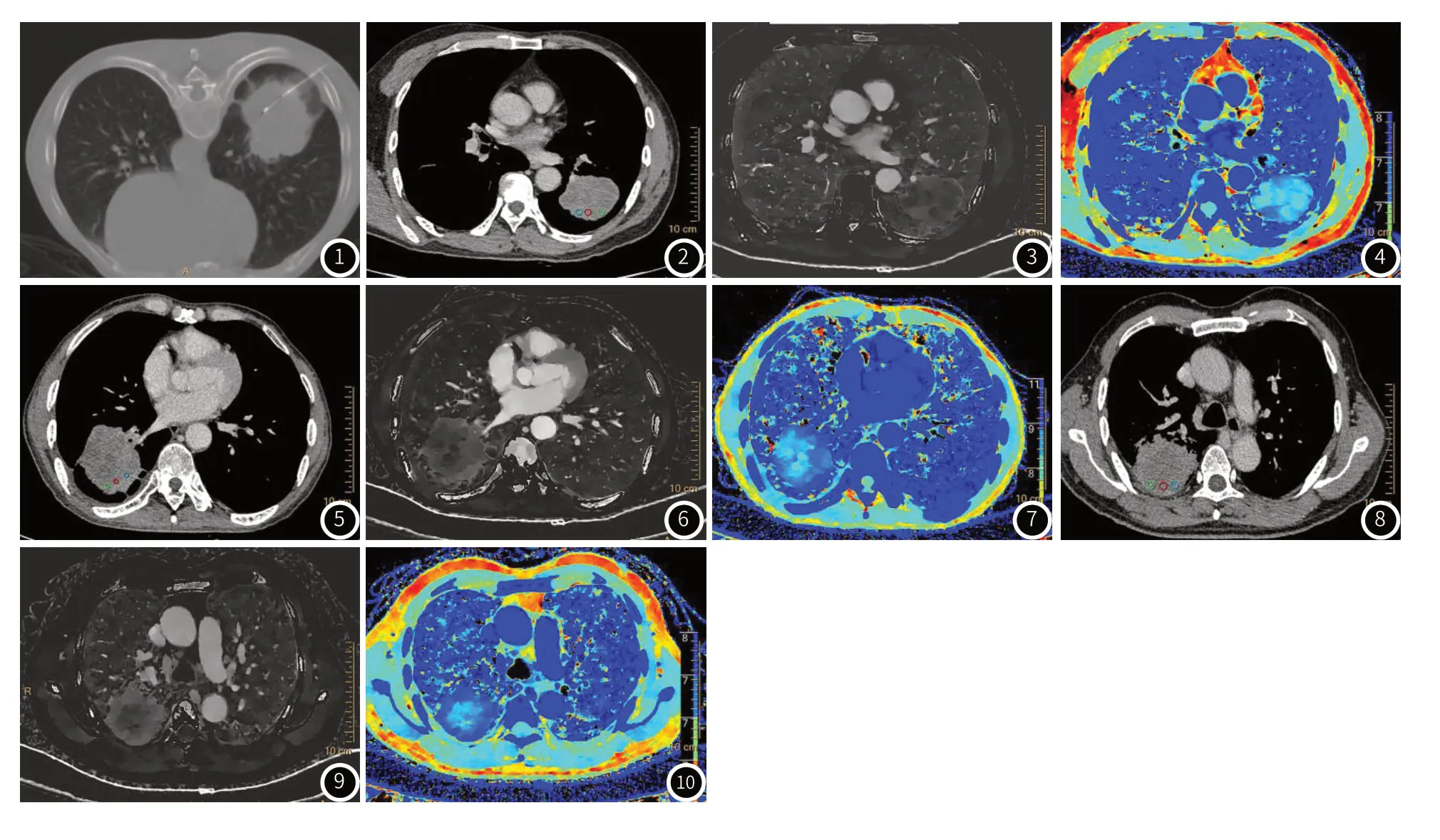
图1 为肺癌的穿刺活检图。图2~图4 为肺鳞癌的静脉期ROI选取图、ID图和Zeff图图5~图7 为肺腺癌静脉期ROI选取图、ID图和Zeff图图8~图10 为小细胞肺癌静脉期ROI选取图、ID图和Zeff图ROI选取以平扫的穿刺针为依据,在静脉期选取与穿刺路径基本一致的ROI Zeff图可以清晰显示病灶坏死区域和坏死程度,以不同伪彩进行染色区分,ID图能很好反映病灶强化的区域和强化程度。
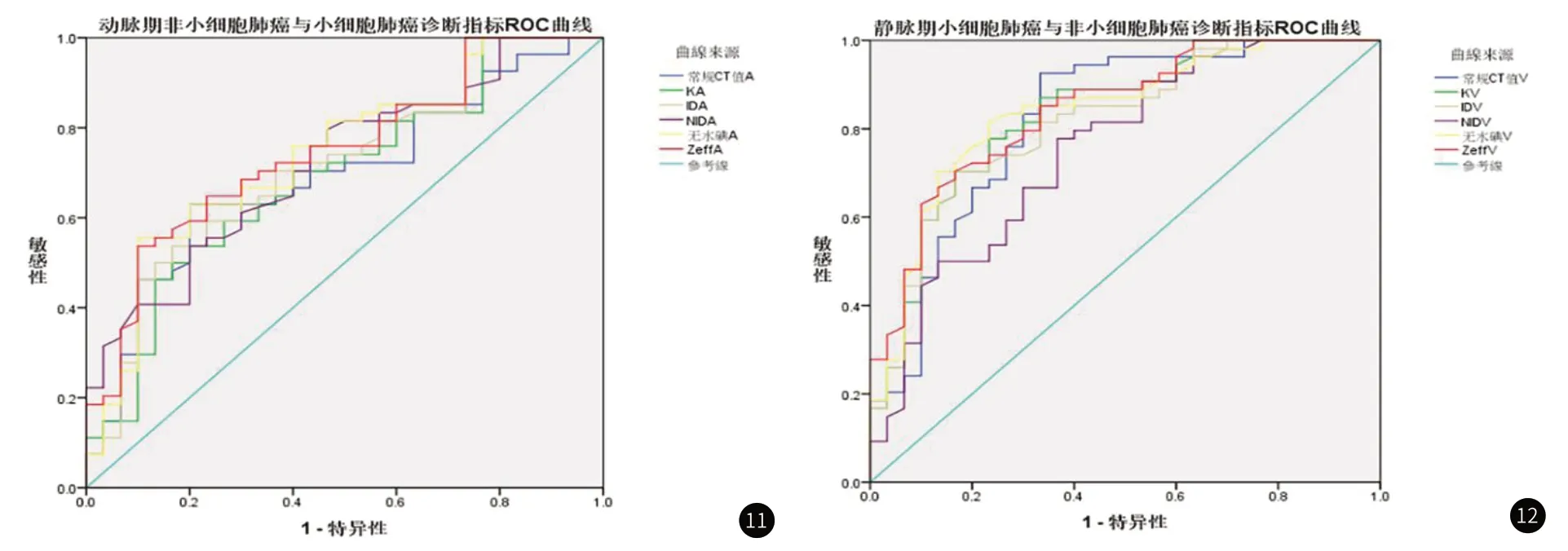
图11~图12 分别为动脉期、静脉期常规CT值与光谱多个参数值鉴别NSCLC与SCLC的ROC曲线 曲线反映了动、静脉期多个光谱参数值的曲线下面积大于常规CT值的曲线下面积,动、静脉期Zeff值均为最大。
3 讨 论
双层探测器光谱CT临床应用中国专家共识(第一版)[7]指出CT能量成像能提供常规 CT 成像所不具备的多参数信息,在提高病变的检出敏感性和定性准确性、物质成分判定等方面具有优势,不同病理亚型肺癌其物质组成存在一定差异,常规CT成像是基于衰减系数来分辨密度差异,因此不同病理亚型肺癌的常规CT影像学特征存在交叉,不能进行病理分型诊断。双层探测器光谱CT可以通过上层与下层探测器分别接受低和高能谱射线,保证同源、同时、同向、同步获得图像数据信息[8],研究显示,光谱CT70 keV VMI图像具有较高信噪比(signal to noise ratio,SNR)和对比噪声比(contrast to noise ratio,CNR),且图像质量优于 120kVp混合能量传统图像(conventional image,CI)[9-10]。因此光谱CT利用多参数成像技术,可一次性获得形态学、常规CT值及光谱CT多个参数的诊断指标进行病变定量的鉴别诊断。目前已有光谱CT在不同病理亚型肺癌及肺癌转移淋巴结的研究报道[11-12],但仅限于NSCLC与SCLC在能谱曲线斜率、NIC、40KeV单能量CT值、标准化动脉期强化分数的研究。
双层探测器光谱CT成像一次扫描可以获得常规CT图像、MonoE图像(包括40~200keV 共 161个能级)、Zeff图、碘密度图、无水碘图等多个成像参数。利用能谱曲线计算出的K反映了组织CT值的衰变规律。碘密度图对对比剂增强以后病灶内碘含量多少的变化非常敏感[13-14],光谱CT的碘密度值和无水碘值均可定量分析肿瘤内碘含量的差异,间接反映了肿瘤内血流动力学的变化[15]。Zeff[16]作为一种反映物质成分新的光谱CT的定量指标,也正逐渐被用于临床病变的诊断中。本研究中,NSCLC组与SCLC组动、静脉期常规CT值与光谱CT各参数值差异均有统计学意义(P<0.05),与陈盈等[17]动脉期能谱CT的碘含量、有效原子序数、能谱斜率研究结果一致,但静脉期未做研究。NSCLC组各参数值均大于SCLC,与温青云等[10]双层探测器能谱CT多参数成像在孤立性肺结节定性诊断中的应用价值研究结果一致,但本组鉴别NSCLC与SCLC最有效地诊断指标动、静脉期均为Zeff值,而非NIC,主要是温青云的研究指标中未纳入Zeff值。本组研究中动脉期除K值外所有参数指标的AUC均高于常规CT值,K值与常规CT值的AUC接近(0.691/0.693);静脉期K值、无水碘值、Zeff值的AUC高于常规CT值,说明引入对比剂增强后,光谱CT的多个参数值均较常规CT值更有鉴别价值,静脉期光谱CT各参数值的AUC均大于动脉期,说明静脉期的诊断效能优于动脉期,静脉期K值、ID值、无水碘值及Zeff值的敏感度和特异度均较高并效果接近。因此,利用光谱CT多参数成像可以鉴别NSCLC与SCLC,并且多个能谱参数的诊断效能优于常规CT值。
肺鳞癌、肺腺癌及SCLC三组间的常规CT值与光谱CT的各参数值差异均有统计学意义(P<0.05),表明三组病理类型肺癌在细胞排列、组织结构紧密程度、微血管密度、细胞代谢活性间均存在差异,这可能与肺鳞癌及肺腺癌多生长缓慢,鳞癌多为堆积式生长,内部结构紧密,可存在角化及细胞间桥,而腺癌多为腺样分化,可出现黏液;SCLC与肺鳞癌、肺腺癌起源不同,恶性度高、生长快速,内部组织坏死不均匀有关。静脉期肺腺癌的常规CT值、K值、无水碘值高于肺鳞癌,说明静脉期肺腺癌的强化幅度大于肺鳞癌,这与高纪称[18]等研究显示肺腺癌微血管密度高于鳞癌,增强后强化幅度高于鳞癌的结果一致;余动、静脉期各参数值均表现为肺鳞癌最高、SCLC最低,这与采用其他能谱CT的研究结果不同[19-20],可能与样本ROI选取的位置不同有关,本组所有ROI的选择均参照CT穿刺活检图像,以穿刺针走行区域为选择点,保证ROI选取的有效性。因为肿瘤组织的异质性明显,常规CT平扫和增强检查并不能明确区分肿瘤的实性部分和坏死区,肺腺癌以均匀强化方式为主,肺鳞癌和小细胞肺癌易发生坏死,肺鳞癌以不均匀强化为主,而小细胞肺癌多以小片状不均匀坏死为主,以“沼泽样”强化为特点。三组的两两组间比较,动、静脉期肺鳞癌与肺腺癌的各参数值差异均无统计学意义(P>0.05),这与郁义星[21]等能谱CT在鉴别肺腺癌、鳞癌和炎性肌纤维母细胞瘤中的价值结果一致。肺腺癌与SCLC组除动脉期常规CT值和Zeff值外,其余各参数值差异在动、静脉期均存在统计学意义(P<0.05)。肺鳞癌与SCLC组除动脉期K外,其余各参数值差异在动、静脉期均存在统计学意义(P<0.05),说明光谱CT多参数成像可以对肺鳞癌、肺腺癌与SCLC进行定量鉴别诊断。
本研究存在一定的局限性:样本量小;未按病灶的分化程度进行分组研究;未纳入延迟期CT增强数据。这些将会在以后的研究中进一步完善。
综上所述,双层探测器光谱CT多参数成像在NSCLC与SCLC定量鉴别诊断方面具有重要的临床价值,诊断效能优于常规CT值,提高了不同病理亚型肺癌的诊断率。

