非酒精性脂肪性肝病合并2 型糖尿病患者的临床特征及危险因素分析
马海林 权 莉 蒋 升
新疆医科大学第一附属医院内分泌科,新疆乌鲁木齐 830054
近年来,非酒精性脂肪性肝病(nonalcoholic fatty liver disease,NAFLD)成为慢性肝病的主要原因。NAFLD除了引发肝脏病变外,还会影响全身糖脂代谢[1-3]。随着糖脂代谢的恶化,NAFLD 患者出现胰岛素抵抗,甚至合并2 型糖尿病(type 2 diabetes mellitus,T2DM)[4-5]。NAFLD 发生T2DM 的概率为18%~33%,一旦合并T2DM,就形成恶性循环,增加血管并发症及肝病相关死亡[6-7]。因此,及时发现NAFLD 发生T2DM 的危险因素并进行有效管理有利于改善患者生存质量和预后。本研究分析NAFLD 合并T2DM 患者的临床特征和独立危险因素,为临床工作中诊治和预防此类疾病提供依据。
1 资料与方法
1.1 一般资料
收集2020 年8 月至2021 年8 月在新疆医科大学第一附属医院收治的NAFLD 患者349 例。其中男177 例(50.72%),女172 例(49.28%);年龄13~82 岁,平均(46.37±13.18)岁。其中单纯NAFLD 组281 例,NAFLD合并T2DM 组68 例。纳入标准:NAFLD 诊断依据为空腹状态下腹部彩超提示脂肪性肝病,T2DM 诊断依据符合《中国2 型糖尿病防治指南》[8]。排除标准:合并病毒性肝炎和药源性肝病,其他原因引起肝功能损伤。研究获得本单位伦理委员会认证和受试者本人的知情同意。
1.2 收集资料
收集一般资料(性别、年龄、身高、体重、体重指数)、收缩压、舒张压、吸烟史、糖尿病史、糖尿病家族史等;实验室检查指标:空腹血糖、甘油三脂、胆固醇、高密度脂蛋白、低密度脂蛋白、谷草转氨酶(aspartate aminotransferase,AST)、谷丙转氨酶(alanine aminotransferase,ALT)、γ-谷氨酰转肽酶(γ-glutamyltransferase,γ-GGT)、碱性磷酸酶、尿酸、C 反应蛋白、糖化血红蛋白、空腹胰岛素。
1.3 统计学方法
采用SPSS 22.0 软件对所得数据进行统计分析。符合正态分布的计量资料以均数±标准差(±s)表示,采用t 检验。不符合正态分布的计量资料以中位数或四分位数[M(P25,P75)]表示,采用Mann-Whitney U 检验。计数资料以例数或百分比表示,采用χ2检验。采用Spearson 检验进行相关性分析,logistic 回归进行危险因素分析,并分析各指标的预测价值。以P <0.05为差异有统计学意义。
2 结果
2.1 两组临床特征比较
本调查共纳入的349 例NAFLD 患者中,NAFLD 合并T2DM 组68 例,发生率为19.48%。两组性别、身高、体重、BMI、收缩压、舒张压、吸烟史、糖尿病家族史、甘油三脂、胆固醇、低密度脂蛋白、ALT、AST、γ-GGT、碱性磷酸酶、C 反应蛋白、空腹胰岛素比较,差异无统计学意义(P >0.05)。NAFLD 合并T2DM 组年龄、空腹血糖、糖化血红蛋白高于单纯NAFLD 组,而高密度脂蛋白低于单纯NAFLD 组,差异有统计学意义(P <0.05)。见表1。
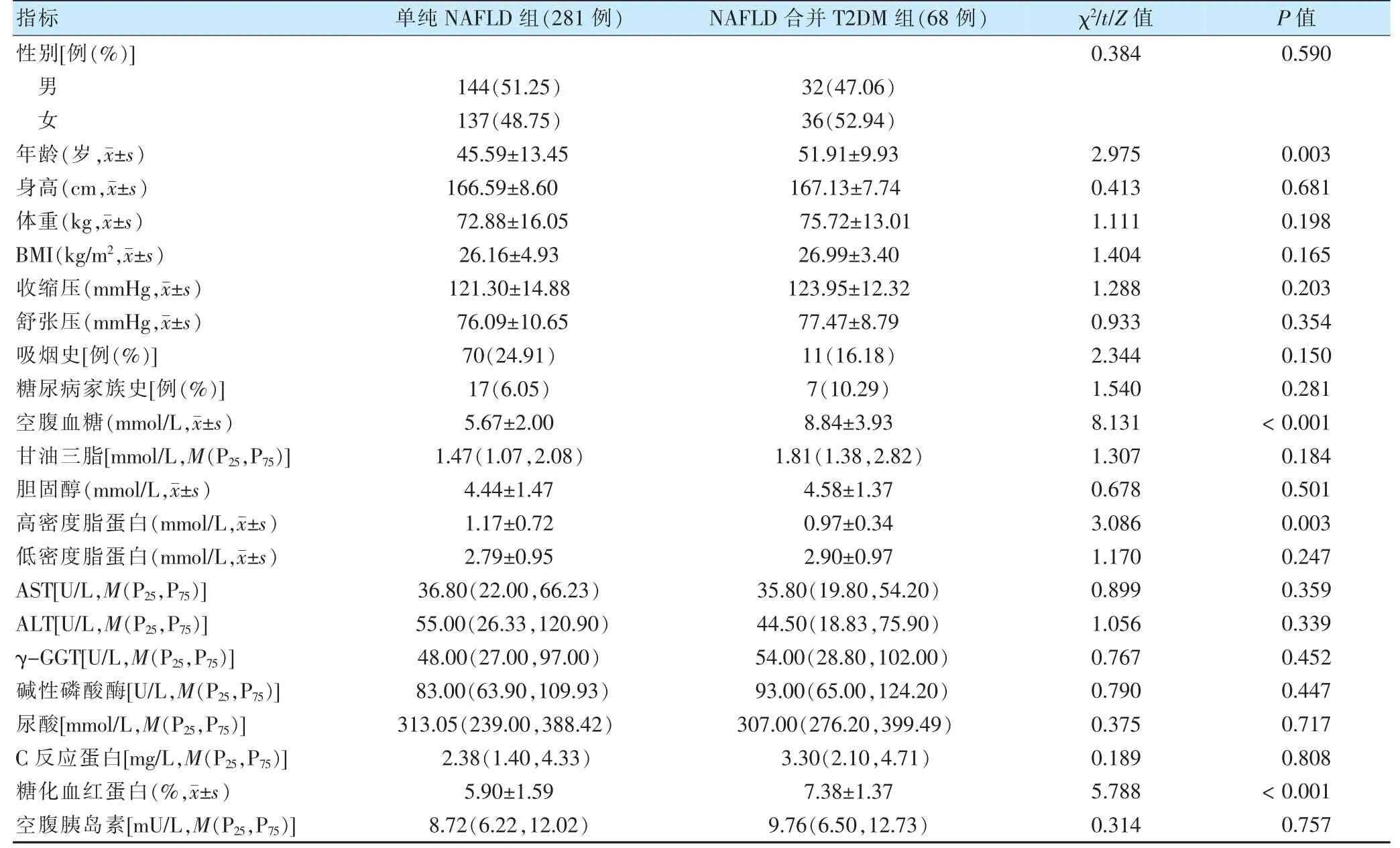
表1 两组临床特征比较
2.2 NAFLD 合并T2DM 与临床特征的相关性
相关性分析结果显示,NAFLD 合并T2DM 与年龄、空腹血糖、糖化血红蛋白呈正相关(r >0,P <0.05);与高密度脂蛋白呈负相关(r <0,P <0.05)。见表2。

表2 NAFLD 合并T2DM 与临床特征的相关性
2.3 NAFLD 发生T2DM 的危险因素分析
在相关性分析中具有相关性(P <0.05)的指标进行logistic 回归分析,以NALFD 是否发生T2DM 为因变量,自变量年龄、空腹血糖、高密度脂蛋白、糖化血红蛋白。赋值如下:单纯NAFLD 组=0,NAFLD 合并T2DM 组=1。年龄(OR=1.037)、空腹血糖(OR=1.420)、高密度脂蛋白(OR=0.301)、糖化血红蛋白(OR=1.186)是NAFLD 发生T2DM 的独立危险因素(P <0.05)。见表3。
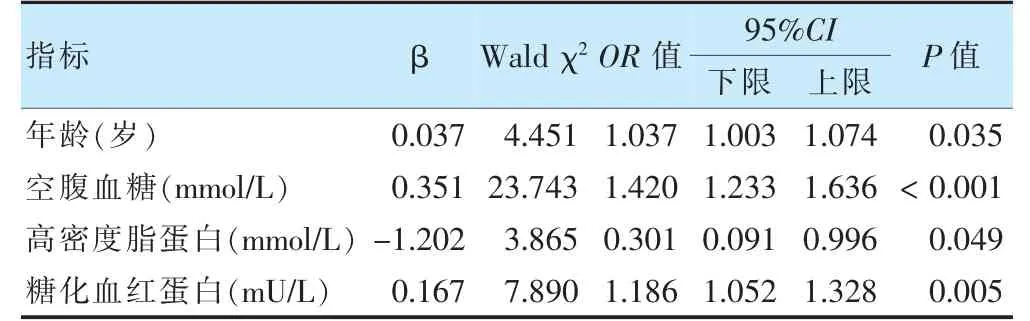
表3 NAFLD 发生T2DM 的危险因素分析
2.4 NAFLD 发生T2DM 的ROC 曲线分析
对logistic 回归结果中差异有统计学意义(P <0.05)的指标进行ROC 曲线分析。空腹血糖(灵敏度为79.07%,特异度为77.78%)、高密度脂蛋白(灵敏度为67.44%,特异度为57.19%)、糖化血红蛋白(灵敏度为81.40%,特异度为84.97%)。见图1、表4。
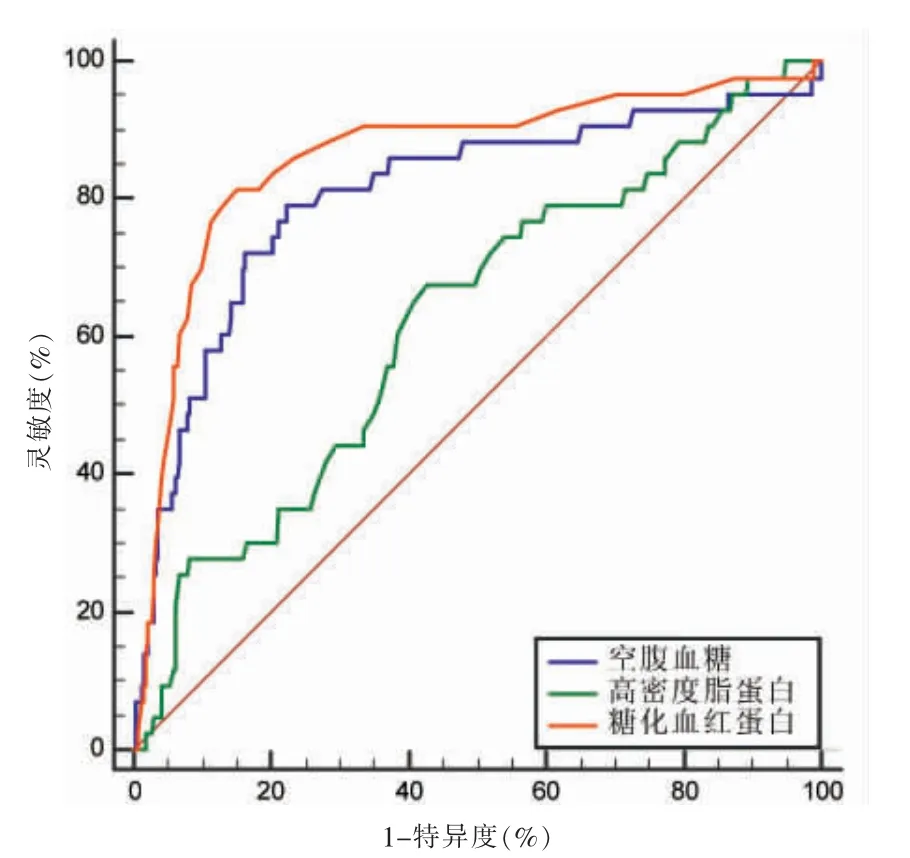
图1 NAFLD 发生T2DM 的ROC 曲线
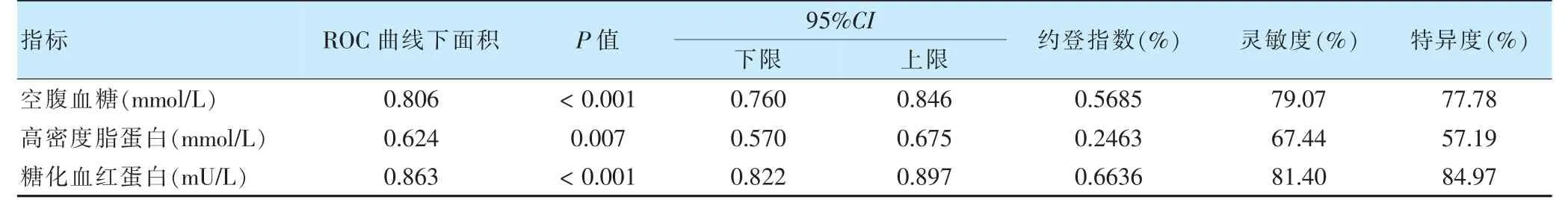
表4 NAFLD 发生T2DM 的ROC 曲线分析
3 讨论
随着人们生活方式的改变,NAFLD 患病率逐渐增高,并已成为最常见的慢性肝病之一[9-11]。NAFLD 以脂肪代谢失常为主要的代谢综合征,包括单纯性脂肪肝、非酒精性脂肪肝炎、肝硬化和肝纤维化所致的肝癌等[12-13]。早期NAFLD 是一个可逆性的过程,通过早诊断、早干预恢复到健康状态;若不及时诊治,发展为肝硬化、肝衰竭、肝癌[14-15]。
由于长期脂肪蓄积,脂肪肝患者出现氧化应激反应和胰岛素抵抗,诱发肥胖、T2DM、高脂血症等多种代谢性疾病的发生[16-17]。NAFLD 患者中空腹血糖损害或T2DM 的发生率高达18%~30%[7,18]。当NAFLD 合并T2DM 时,机体长期处于高血糖状态,多余未吸收的葡萄糖转化为肝糖原,过多蓄积的肝糖原转化为脂肪,最终导致肝细胞的炎症,甚至NFALD[19-20]。此外,糖尿病患者的胰岛素抵抗抑制脂肪分解,游离脂肪酸大量释放堆积,从而形成脂肪肝。NFALD 与T2DM 之间的这种双向互动关系形成恶性循环,演变为失代偿性肝硬化或肝癌,增加T2DM 发生大血管并发症的概率[21-23]。因此,临床上需要分析NAFLD 发生T2DM 的危险因素并进行早期干预。
本研究提示,349 例NFALD 患者中合并T2DM 为68 例,发生率为19.48%,并与既往研究结果一致[18,24-27]。两组临床特征比较发现,NAFLD 合并T2DM 组年龄、空腹血糖、糖化血红蛋白高于单纯NAFLD 组,而高密度脂蛋白低于单纯NAFLD 组。已有研究结果也提示,年龄、血压、血糖、血脂紊乱在NAFLD 发生T2DM 中起着重要作用[20,28-30]。相关性分析结果显示,NAFLD 合并T2DM 与年龄、空腹血糖、高密度脂蛋白、糖化血红蛋白具有相关性(P <0.05)。进一步分析结果显示,年龄、空腹血糖、高密度脂蛋白、糖化血红蛋白是NAFLD发生T2DM 的独立危险因素,提示NAFLD 中积极开展体检,控制血糖和糖化血红蛋白的水平和适当增加高密度脂蛋白的水平,可以预防NAFLD 发生T2DM 的风险。此外,高密度脂蛋白水平的降低对NAFLD 发生T2DM 具有诊断价值,其灵敏度为100%。
综上所述,NAFLD 与T2DM 相互关联,彼此加速疾病的进展。年龄、血糖、糖化血红蛋白、高密度脂蛋白是NAFLD 合并T2DM 的危险因素。因此,临床上应对高龄、血糖水平升高、高密度脂蛋白水平降低的NAFLD 患者需要采取相应干预措施。

