白内障患者行超声乳化术中发生后囊膜破裂的 相关危险因素分析
桑万春,张小平
(1.微山医大眼科医院眼科,山东 济宁 277600;2.如皋文慈眼科医院眼科,江苏 南通 226500)
白内障是由晶体代谢紊乱引起的晶状体蛋白质变性混浊,好发于中老年人,与紫外线照射、老化、外伤等多种因素有关,临床常表现为视力下降、晶状体颜色改变等。现阶段常使用超声乳化术治疗,可通过释放超声波将病变晶状体核粉碎,促使其乳糜化后植入人工晶体,其手术创伤小,术后恢复快,但受手术方式、操作者技术、白内障病因、疾病分期等因素的影响,易引起术中后囊膜破裂,导致术后一系列并发症的发生,如角膜水肿、视网膜脱离、眼内炎、继发青光眼等,影响了患者术后视力重建[1-2]。因此,行超声乳化术时术中避免后囊膜破裂的发生是该手术成功的重要因素之一。基于此,本研究旨在分析白内障患者行超声乳化术中发生后囊膜破裂的相关危险因素,为降低后囊膜破裂发生率、提高患者预后提供一定理论依据,现报道如下。
1 资料与方法
1.1 一般资料回顾性分析微山医大眼科医院2017年1月至2021年10月收治的200例行超声乳化术的白内障患者的临床资料,按照超声乳化术中是否发生后囊膜破裂分为未发生组(168例,未发生后囊膜破裂)、发生组(32例,发生后囊膜破裂)。诊断标准:参照《实用眼科 学》[3]中的相关诊断标准。纳入标准:与上述诊断标准相符,且入院经各项身体指征检查证实可行超声乳化术者;未合并眼部肿瘤者;无先天性眼部疾病者;病例资料完整者等。排除标准:合并严重感染性疾病者;对超声乳化术存在禁忌证者;存在白内障摘除合并视网膜脱离复位术史者等。本研究经微山医大眼科医院医学伦理委员会批准。
1.2 手术方法所有患者均行超声乳化术治疗,术前常规检查,主要包括眼压、视力、光学相关扫描等,超声乳化术:术前30 min使用复方托吡卡胺滴眼液(辽宁亿帆药业有限公司,国药准字H20057919,规格:5 mL∶托吡卡胺25 mg和盐酸去氧肾上腺素25 mg),滴入眼中散瞳,表面麻醉,于角膜缘11:00位置行2.8 mm切口,建立隧道,而后于角膜缘2:00位置作1 mm侧切口,环形撕开前囊,后行水分离,使用撕囊镊、劈核钩等工具将晶体分离成5~8小块,将超声乳化仪探头自切口处探入前房,释放能量逐块乳化晶体,后使用Ⅰ /A系统将皮质吸出,注入黏弹剂,取人工合成晶体植入囊袋内,使用Ⅰ /A系统将多余黏弹剂吸出,水密封切口。若水分离过程中发生破裂,需及时改变手术方法,使用超声粉碎与玻璃体切除术,为维持植入晶体稳定,将晶体植入睫状沟;若探入超声仪头,行能量乳化时发生破裂,立即停止超声操作,观察并评估后囊膜破裂程度,当核块沉入玻璃体时,采用玻璃体后段切除术,当发生破裂但核块未下沉时,及时使用黏滞剂,维持前房压稳定,利用黏滞剂压力将皮质退出,调整超声能量,继续吸出残余核块,并行前段玻璃体切除术;当乳化完成吸出及晶体植入时,发生后囊膜破裂,根据晶核情况,联合前段玻璃体切除术后,将人工晶体植入睫状沟内。
1.3 观察指标①影响白内障患者超声乳化术中发生后囊膜破裂的单因素分析。统计患者年龄、性别、是否合并高血压、是否合并冠心病、是否合并糖尿病、是否合并脑血管病、是否合并高度近视、白内障病因、是否合并青光眼、是否合并黄斑水肿、眼别、是否合并葡萄膜炎、术前视力(使用Snellen视力表[4]检测两组视力,将其换算成LogMAR视力值)、平均眼压(使用手持式眼压计测量眼压,连续检测3次取平均值)、是否存在玻璃体手术史、是否合并玻璃体积血、晶状体核分级(使用Emery核分级标准[5]测定白内障晶状体核硬度分级,以白内障晶状体颜色透明,无核,软性为Ⅰ级;以白内障晶状体颜色为黄色或黄白色,软核为Ⅱ级;以白内障晶状体颜色为淡棕色,中等硬度核为Ⅲ级;以白内障晶状体颜色为淡琥珀或深黄色,硬核为Ⅳ级]、服用激素等一般资料,并进行单因素分析。②将单因素分析中差异有统计学意义的指标作为自变量,白内障行超声乳化术患者是否发生后囊膜破裂作为因变量,使用多因素Logistic回归分析,筛选出影响白内障患者行超声乳化术中发生后囊膜破裂的危险因素。
1.4 统计学方法应用SPSS 22.0统计学软件进行数据分析,计数资料以[ 例(%)]表示,采用χ2检验;计量资料首先进行正态性和方差齐性检验,若检验符合正态分布且方差齐则以(±s)表示,行t检验;采用多因素Logistic 回归分析法分析影响白内障患者超声乳化术中发生后囊膜破裂的独立危险因素。以P<0.05为差异有统计学意义。
2 结果
2.1 影响白内障患者超声乳化术中发生后囊膜破裂的单因素分析单因素分析结果显示,发生组中合并冠心病、玻璃体手术、玻璃体积血、晶状体核分级≥Ⅲ级的患者占比均显著高于未发生组,术前LogMAR视力值<0.1的患者占比显著低于未发生组,差异均有统计学意义(均P<0.05),见表1。
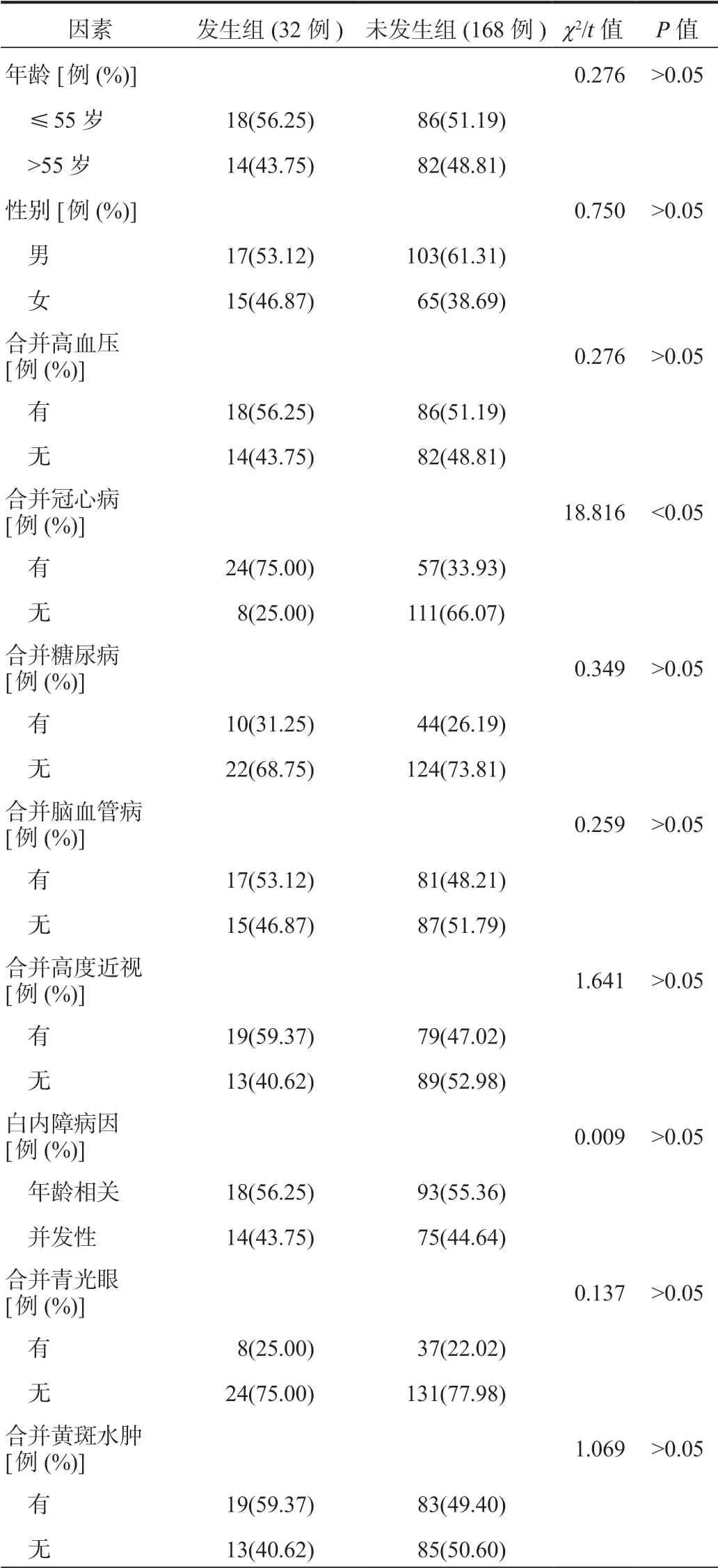
表1 影响白内障患者超声乳化术中发生后囊膜破裂的 单因素分析
2.2 影响白内障患者超声乳化术中发生后囊膜破裂的多因素Logistic回归分析以是否发生后囊膜破裂作为因变量,将单因素分析中差异有统计学意义的指标作为自变量,纳入多因素Logistic回归模型分析,结果显示,合并冠心病、术前LogMAR视力值<0.1、晶状体核分级≥Ⅲ级、有玻璃体手术、合并玻璃体积血均为影响白内障患者超声乳化术中发生后囊膜破裂的危险因素,差异均有统计学意义(OR=3.108、3.374、3.501、3.725、2.659,均P<0.05),见表2。

表2 影响白内障患者超声乳化术中发生后囊膜破裂的多因素Logistic回归分析
3 讨论
白内障是指晶状体颜色改变或透明度降低,引起光学投射质量下降的退行性病变,随着疾病进展,晶状体浑浊进一步加重,可引起失明。目前临床上多使用手术治疗,其中超声乳化术属于一种显微手术,其主要是通过微小切口将超乳探头伸入患者的病变位置,将患者眼部的病变皮质、晶状体粉碎吸出,而后将人工晶体植入,进而改善患者的眼部症状,使得患者视力得以恢复[6]。但超声乳化术相对操作复杂,且易受患者既往病史、眼部疾病等多种因素影响而导致术中发生后囊膜破裂,不利于术后视功能恢复[7]。故现就影响行超声乳化术患者术中发生后囊膜破裂的相关因素进行研究,进而筛选出影响后囊膜破裂的
危险因素,以期为临床上预防后囊膜破裂起到一定的指导意义。
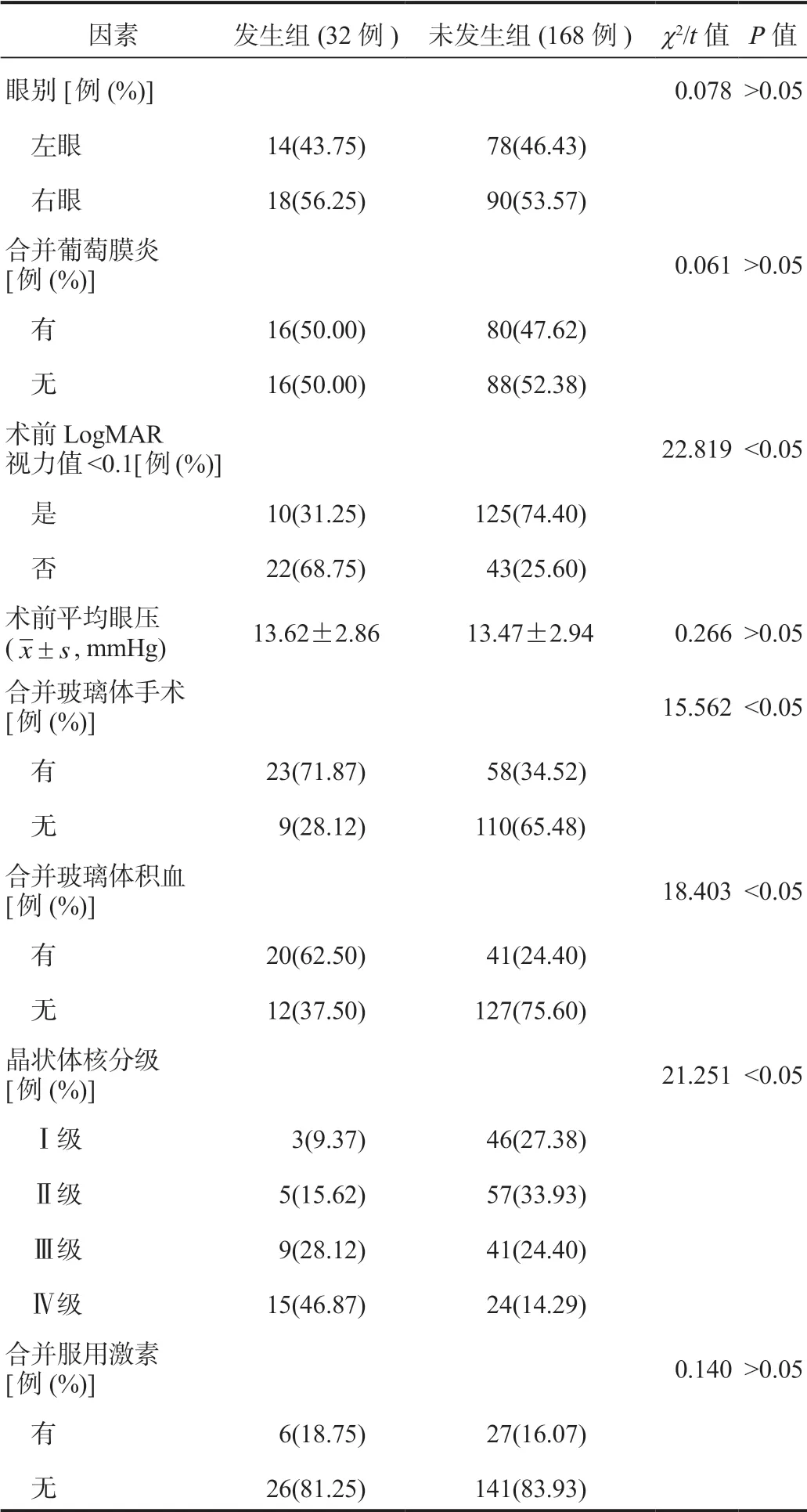
续表1
本研究结果显示,合并冠心病、术前LogMAR视力值<0.1、晶状体核分级≥Ⅲ级、有玻璃体手术、合并玻璃体积血均为影响白内障患者超声乳化术中发生后囊膜破裂的危险因素,与张春建等[8]研究结果相符。分析其原因可能在于,合并有冠心病患者,粥样斑块进行性发展,静脉回流受阻,血管病变累积视网膜动脉,导致患者视网膜动脉硬化,晶状体血供减少,加重病情,致使术中手术操作难度增加,提高了术中后囊膜破裂的发生率。因此患者于手术前1个月需按时用药,日常饮食中可少食多餐,保证日常生活作息的规律性,进而减轻心脏的负荷,为手术的准备提供有利的条件,减少囊膜破裂的发生[9]。
术前视力较低,晶状体过度增厚,眼中脉络膜被拉伸变薄,角膜散光度加大,致使视网膜敏感性降低,进一步加剧白内障病情,使手术治疗难度增加,也增加了手术操作难度,易引起术中后囊膜损伤[10]。因此术前视力低下的白内障患者,需于术前先进行与眼底疾病等相关的检查,排除眼部其他疾病并进行治疗后再选择合适的时机进行超声乳化术,以降低后囊膜破裂发生率。
晶状体核分级是通过评测晶状体硬度与颜色并进行分级,核分级等级高,晶状体硬度大,粉碎病灶所需超声能量大,操作时间长,影响眼内微环境平衡,粉碎较硬碎片时发生飞溅,也易引起组织损伤,增加囊膜破裂的发生风险[11-12]。因此,对于核分级较高、晶核较硬的患者在术中分离晶核时,应减缓注水速度,及时观察注水量,使用多次少量注水方法,每次注水量不超过1 mL,避免水压过大损伤后囊膜;另外分散晶核时应控制刻槽力度,转核时应远离后囊膜,避免较硬核体碎片飞溅,减小动作幅度,以提高手术成功率。
玻璃体手术多需进行巩膜穿刺,手术切口较大,且缝合过程易扰乱屈光系统,散光轴向偏移,玻璃体手术中还需注入硅油、膨胀气体等,易引起晶状体损伤,造成后囊膜破裂[13]。对于此类患者,需于术前全面检查白内障病情,选择合适手术时机,根据患者情况调整手术方案。玻璃体积血常见于糖尿病、视网膜静脉阻塞、静脉周围炎等疾病,致使玻璃体黏多糖分解,破坏玻璃体凝胶状态,加重玻璃体机化,增加手术难度,且积血不能被自体吸收,易产生炎症反应,眼部组织免疫能力下降,易出现后囊膜破裂[14-15]。因此可建议患者先进性基础疾病治疗,缓解眼部病变症状,抑制炎症反应,提高晶状体耐受力,增加后囊膜韧性,以预防疾病的发生。
综上,合并冠心病、术前LogMAR视力值<0.1、晶状体核分级≥Ⅲ级、合并玻璃体手术、合并玻璃体积血均为影响白内障患者超声乳化术中发生后囊膜破裂的危险因素,临床上可根据患者不同病情采取针对性解决措施,以降低后囊膜破裂发生率。

