贵州地区HIV/AIDS患者合并HCV感染情况及影响因素研究
杨秀程,洪章萍,刘青,胡勇,李杰,杨兴林,*
全世界有400万~500万艾滋病病毒(HIV)感染/艾滋病(AIDS)患者合并丙型肝炎病毒(HCV)感染,HIV和HCV合并感染已成为全球重要的公共卫生问题[1]。由于HIV和HCV感染具有相似的传播途径、高风险行为人群、危险因素等,使得HIV和HCV合并感染的风险增加[2-3]。HIV和HCV合并感染除了会引起机体的单独感染,还会通过两者的相互作用使病毒更容易在人群中传播,并加剧疾病的临床进展,进而加剧死亡的发生[4-5]。HCV感染可导致急性、慢性肝炎,若得不到及时、有效的治疗,可能会进展为肝硬化、肝细胞癌等[6]。目前,AIDS、丙型肝炎均无相应疫苗可预防,但丙型肝炎经过早期、有效的治疗可治愈。直接抗病毒药物(direct-acting antiviral agents,DAAs)治疗是丙型肝炎的标准治疗方案,具有治愈率高、疗程短、副作用少、给药简单等优点[7]。DAAs的问世,给丙型肝炎患者带来了治愈的希望,对于HIV/AIDS患者,早期发现HCV感染后,及时开展DAAs治疗,可减轻患者的肝脏疾病负担,提高患者的生存质量。近年来,很多地区对HIV/AIDS患者开展了HCV检测工作[8-10],以期提高HIV/AIDS患者的抗病毒治疗(ART)效果和生存质量,但针对贵州省的相关研究相对较少。因此,本研究对贵阳市公共卫生救治中心接受ART的HIV/AIDS患者队列的HCV感染情况和影响因素进行分析,从而为早期发现合并感染者、尽早对患者采取个体化治疗提供参考依据。
1 对象与方法
1.1 研究对象 病例来源于2006年3月至2020年12月在贵阳市公共卫生救治中心接受ART的HIV/AIDS患者队列,所有患者均在贵州省艾滋病确证实验室通过免疫印迹法确诊。贵阳市公共卫生救治中心是贵州省贵阳市传染病专科医院,作为HIV/AIDS患者定点治疗医院,病例来源主要为贵阳市及周边市(州),因此该研究队列能够较好地代表贵州地区HIV/AIDS患者合并HCV的情况。本研究排除开始ART前未行丙型肝炎抗体(抗-HCV)检测者和合并自身免疫性肝炎、恶性肿瘤、精神障碍及其他严重疾病患者,最终纳入自愿接受ART和随访的患者3 084例。本研究经贵阳市公共卫生救治中心医学伦理委员会审批(审批编号:202148),纳入患者均签署知情同意书。
1.2 研究方法 (1)收集患者的人口学特征和患病情况,包括性别、年龄、民族、文化程度、职业、婚姻状况、感染途径、确诊年份。由经过严格培训的医务人员收集并及时录入Excel表格,由质量控制小组成员定期开展信息核实,对于不合理数据及时予以纠正。(2)收集患者的实验室检测指标,包括ART前的CD4+T淋巴细胞、抗-HCV水平。实验室检测指标由具有检验资质的专业技术人员进行检测,经检验中心负责人员审核后上传,检测指标由瑞美实验室管理系统进行统计并导出。CD4+T淋巴细胞水平采用FC-500型流式细胞仪检测;抗-HCV检测采用酶联免疫吸附法(ELISA),检测试剂盒采购于上海科华生物工程股份有限公司,以抗-HCV阳性诊断为HCV感染。HIV/AIDS患者诊断参照《中国艾滋病诊疗指南(2018版)》[11],HCV感染参照《WS 213-2018丙型肝炎诊断》[12]。
1.3 统计学方法 采用SPSS 22.0统计软件进行数据分析。计数资料以相对数表示,组间比较采用χ2检验和趋势χ2检验;呈非正态分布的计量资料以中位数(四分位数间距)〔M(QR)〕表示。HIV/AIDS患者合并HCV感染的影响因素分析采用多因素Logistic回归模型(向前条件法,α入=0.05)。以P<0.05为差异有统计学意义。
2 结果
2.1 HIV/AIDS患者的基本情况和合并HCV感染情况 3 084例HIV/AIDS患者中,男2 354例(76.33%),女730例(23.67%),男女比例为3.2∶1;年龄的中位值为35(22)岁;民族以汉族为主,为2 258例(73.22%);文化程度以初中及以下为主,为1 451例(47.05%);婚姻状况以未婚、已婚为主,分别为1 356例(43.97%)、1 368例(44.36%);感染途径以性传播为主,其中异性传播1 539例(49.90%),男男同性传播1 152例(37.35%);确诊年份以2016—2020年为主,为2 461例(79.80%);基线CD4+T淋巴细胞<200个/μl 904例(29.31%)、200~350个 /μl 869例(28.18%)、351~499个 /μl 590例(19.13%)、≥500个 /μl 721例(23.38%);合并HCV感染202例,合并感染率为6.55%。
2.2 不同特征HIV/AIDS患者合并HCV感染率比较 不同年龄、文化程度、职业、感染途径HIV/AIDS患者合并HCV感染率比较,差异有统计学意义(P<0.05);不同性别、民族、婚姻状况HIV/AIDS患者合并HCV感染率比较,差异无统计学意义(P>0.05);随着确诊年份的增长、CD4+T淋巴细胞水平的升高,HIV/AIDS患者合并HCV感染率呈下降趋势(P<0.05),见表1。
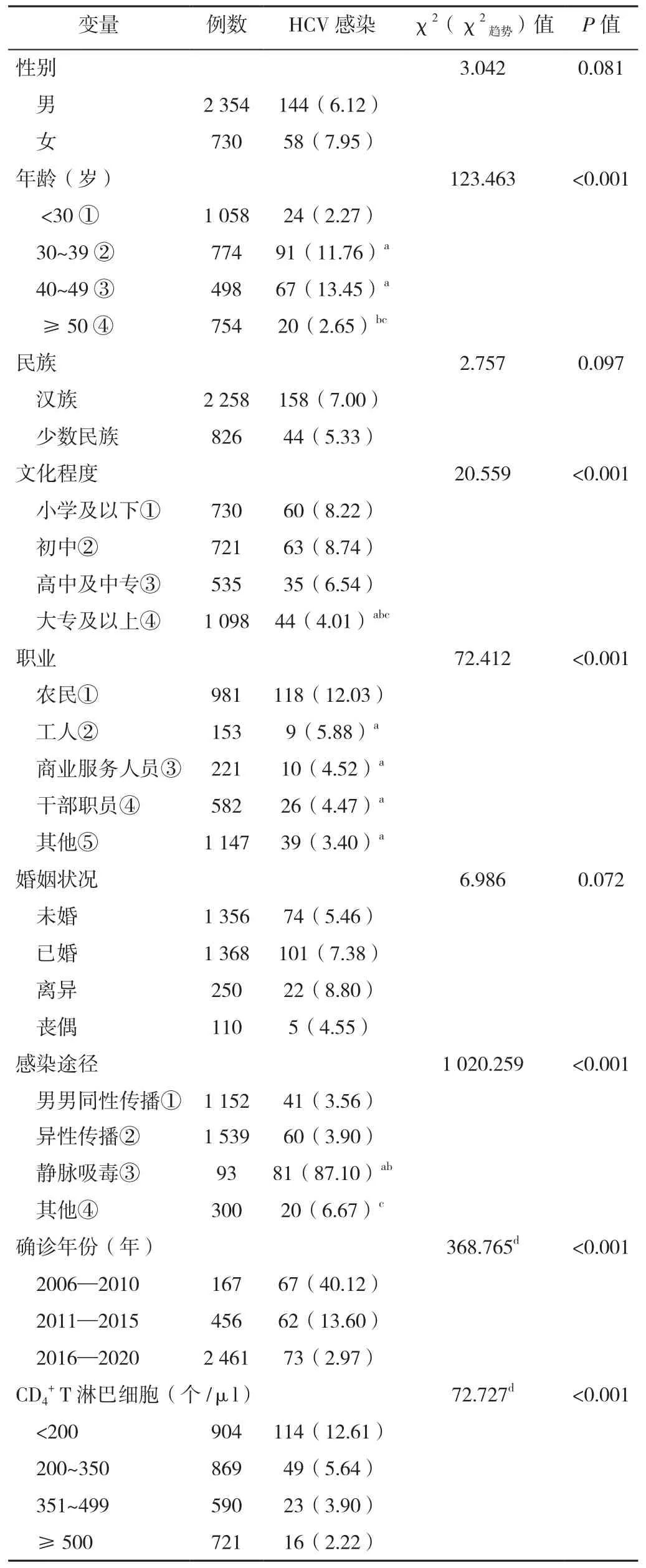
表1 不同特征HIV/AIDS患者合并HCV感染率比较〔n(%)〕Table 1 Comparison of HCV infection rates among of HIV/AIDS patients with different characteristics
2.3 HIV/AIDS患者合并HCV感染影响因素的多因素Logistic回归分析 以HIV/AIDS患者是否合并HCV感染为因变量(赋值:否=0,是=1),以年龄、文化程度、职业、感染途径、确诊年份、CD4+T淋巴细胞水平为自变量,进行多因素Logistic回归分析。结果显示,年龄、职业、感染途径、确诊年份、CD4+T淋巴细胞水平是HIV/AIDS患者合并HCV感染的影响因素(P<0.05),见表2。
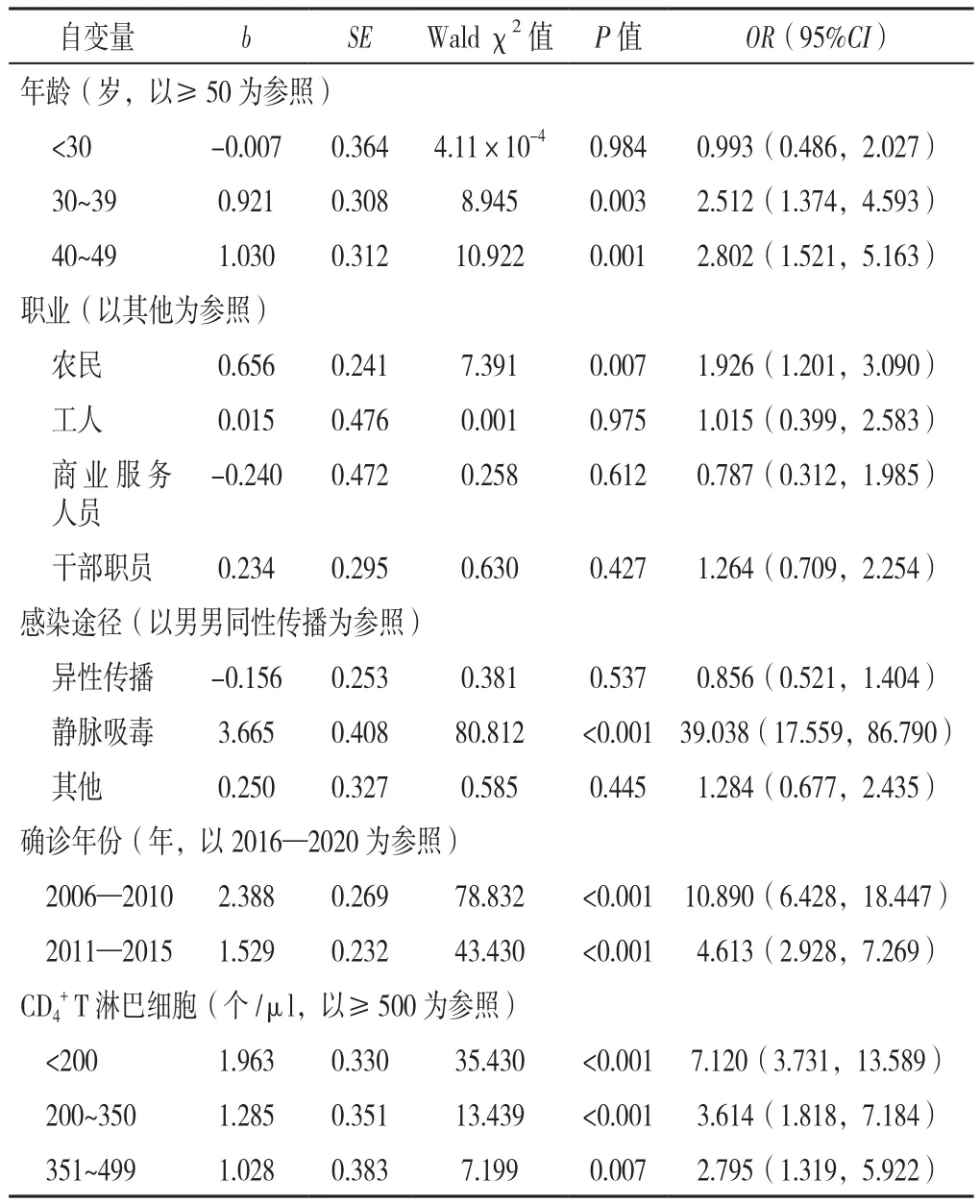
表2 HIV/AIDS患者合并HCV感染影响因素的多因素Logistic回归分析Table 2 Multivariate Logistic regression analysis on influencing factors of HIV/AIDS patients co-infected with HCV infection
3 讨论
近年来,国内外对HIV/AIDS患者合并病毒性肝炎感染的关注度持续增加[13-16]。本研究结果显示,贵州地区HIV/AIDS患者合并HCV感染率为6.55%,与紧邻的重庆市(6.37%)基本一致[17],略高于北京地坛医院(2.28%)[18],明显低于河南部分地区(29.31%)[19]、宁夏回族自治区(21.62%)[20]、云南省昆明市(19.13%)[21]。值得注意的是,贵州地区合并感染率远低于紧邻的云南省,云南省位于西南边境,其红河州与越南接壤,靠近“金三角”毒品集散地,静脉吸毒现象较为严重,在全国范围内HIV和HCV感染率相对较高[22]。贵州地区合并感染率低,这可能与HIV/AIDS患者感染途径有关。本研究纳入的HIV/AIDS患者主要以性传播途径为主,静脉吸毒途径感染HIV相对较少,也可能与贵州省筛查血液及血制品严格、管控毒品力度较强有关。
本研究结果显示,30~49岁、农民、通过静脉吸毒感染、确诊年份早、CD4+T淋巴细胞基线值低是HIV/AIDS患者合并HCV感染的危险因素。国内外也有研究显示,30~49岁者合并HCV感染率高[22-23],这可能与该类人群的经济条件、社会背景和危险行为有关。该年龄组人群在经济上相对独立,在社会生活中有自己的交际领域,可能具有静脉吸毒等危险行为,从而导致合并感染的发生。本研究提示,职业为农民是合并感染的影响因素,这可能与其接受AIDS、性病等传染病相关知识宣传较少、不能很好利用网络等渠道获取相关疾病知识有关。WHO报告指出,在HIV感染者中,注射吸毒人群HCV感染率最高(82.4%)[24]。我国静脉吸毒人群HIV/HCV合并感染率更高,据报道,我国云南地区138例HIV-1感染的静脉吸毒者中HCV合并感染率为 99.3%[25]。谢年华等[8]、刘薇等[26]的研究表明,经静脉吸毒感染的HIV/AIDS患者合并HCV感染率高,与本研究结果相似。虽然本研究纳入的HIV/AIDS患者中,通过静脉吸毒感染途径的患者占总人数的3.02%(93/3 084),但该类人群合并HCV感染率高达87.10%(81/93),提示在HIV/AIDS患者中,静脉吸毒途径感染者HCV的感染率高,这可能与该类人群曾被监禁、共用注射器/针头、共同使用一根管子吸食毒品有关[27]。本研究表明,近年来(2016—2020年)贵州地区HIV/AIDS患者合并HCV感染率相较于前十年明显降低,这可能与我国在AIDS防治政策上采取了有力措施,以及随着网络的不断发展,居民可以多方位、多渠道获取AIDS相关防控知识有关。2016年,我国调整了AIDS免费ART标准,面向所有HIV感染者和AIDS患者实施“应治尽治”策略[28],这无疑是感染HIV患者的福音。另外,随着科学技术的不断发展,居民可以通过网页、微信公众号等渠道了解危险行为后的相关干预措施,尽快筛检。并且,每年的12月1日,全国各地的医疗卫生机构会开展“世界艾滋病日”现场宣传活动,包括自愿咨询AIDS知识、自愿筛检HIV等。确诊年份较早的病例接触此类宣传教育的渠道相对狭窄,可能存在不佳的心理健康状况,从而导致就医较晚,自身免疫力降低,因此合并HCV感染的风险较近年确诊者高。HIV-1攻击含有CD4受体和属于趋化因子受体家族的共同受体的免疫细胞[29]。因此,HIV-1可感染CD4+T淋巴细胞、单核细胞、巨噬细胞和树突状细胞,但是只有CD4+T淋巴的下降反映了HIV感染的进展[30],随着CD4+T淋巴细胞的减少,HIV/AIDS患者的抵抗力也随之降低,合并其他病原体感染的风险也增加。葛亮等[31]研究发现,HIV/AIDS患者合并HCV感染的CD4+T淋巴细胞明显低于单纯HIV/AIDS患者,与本研究结果一致。由于合并HCV感染的发生,CD4+T淋巴细胞同时要清除HCV,使其已经减少的CD4+T淋巴细胞再次减少,导致患者免疫功能更加受损,加速病情进展。SUN等[32]研究发现,早期开展ART,患者的CD4+T淋巴细胞数量能恢复到参考范围,对于延缓ART的患者,仅能恢复部分CD4+T淋巴细胞功能。所以HIV感染者一经确诊,应尽快接受ART,同时接受健康知识宣教,避免合并感染的发生。
综上所述,贵州地区HIV/AIDS患者合并HCV感染率有明显时间、人群和基线CD4+T淋巴细胞水平的差异,因此在不同年代采取针对性的科普宣讲和必要的常规筛查显得十分重要。由于HIV/AIDS患者的自身免疫力下降,其合并感染HCV的风险增加,且目前免费ART方案中并无治疗丙型肝炎的药物,因此分析合并感染者的临床特征对尽早发现HIV/AIDS患者合并HCV感染有重要意义。对HIV/AIDS患者进行丙型肝炎抗体和核酸常规检测,在丙型肝炎感染的窗口期及早发现HCV感染者,并采取个体化治疗,可以减轻HIV/AIDS患者因合并感染造成的疾病负担、降低死亡率。本研究的局限性在于:作为一项横断面研究,仅可探讨HIV/AIDS患者合并HCV感染的影响因素,且仅考虑到一些常规的人口学特征与实验室检测指标。但是,本研究结果为进一步开展前瞻性研究提供了思路,下一步的研究可能会针对新发现的HIV感染者进行随访调查,采用多维量表收集患者在不同阶段的心理状态,并调查其具体危险行为的频次、方式等,从而明确合并感染的危险因素,为预防与控制合并感染的发生提供坚实的理论依据。
作者贡献:杨秀程、杨兴林进行文章的构思与设计、研究的实施与可行性分析,对文章整体负责;杨秀程、洪章萍、刘青、李杰进行数据收集与整理;杨秀程进行统计学处理,撰写论文;胡勇、杨兴林负责文章的质量控制及审校。
本文无利益冲突。

