支架辅助弹簧圈栓塞治疗大脑中动脉分叉部宽颈动脉瘤
鲍 娟,曹 毅,杨勇涛,景 睿,李云飞,胡佳怡,赵 青
(昆明医科大学第二附属医院脑血管病科,云南 昆明 650101)
大脑中动脉瘤是最常见的前循环动脉瘤之一[1],位于分叉部者约占颅内动脉瘤的18%~20%[2]。血管内治疗颅内动脉瘤的优势逐渐显现[3],可带来更好的临床结局[4]。大脑中动脉分叉部动脉瘤多为宽颈,且该处血管解剖复杂,动脉瘤常累及分支血管,或因瘤内血栓、钙化、M1段狭窄等加大血管内治疗的难度[5],既往一些治疗中心仍倾向于选择开颅夹闭治疗[6-7]。随着技术及材料研发进展,血管内治疗已逐渐用于治疗大脑中动脉分叉部动脉瘤及动脉瘤破裂[8]。本研究观察支架辅助弹簧圈栓塞治疗大脑中动脉分叉部宽颈动脉瘤的安全性和有效性。
1 资料与方法
1.1 一般资料 回顾性分析2017年1月—2020年12月昆明医科大学第二附属医院收治的60例大脑中动脉分叉部宽颈动脉瘤患者,男22例、女38例,年龄17~77岁,平均(58.2±8.8)岁;共67个动脉瘤[7例存在多发(3例双侧各1个、4例同侧2个)动脉瘤], 65个接受支架辅助弹簧圈栓塞治疗;其中39例动脉瘤破裂致蛛网膜下腔出血(Hunt-Hess分级2级25例、3级12例、4级2例),21例未破裂(Hunt-Hess分级0级)。纳入标准:①经全脑数字减影血管造影(digital subtraction angiography, DSA)确诊为大脑中动脉分叉部宽颈动脉瘤,即瘤颈>4 mm或瘤体瘤颈直径比<2,多发动脉瘤患者以大脑中动脉分叉部动脉瘤为责任动脉瘤;②动脉瘤破裂致蛛网膜下腔出血。排除标准:①Hunt-Hess评分5级,预后极差,预计生存期<1年;②血管内治疗失败再次接受外科开颅手术;③合并严重脑血管疾病、脑外伤,严重心、肺、肾等器官功能不全,罹患可能干扰术后功能性结局评估的疾病;④对全麻手术耐受性差。
1.2 治疗方法 以Philips UNIQF D20 DSA机为介入引导设备。术前予动脉瘤未破裂患者阿司匹林(100 mg,1次/天)、氯吡格雷(75 mg,1次/天)/替格瑞洛(90 mg,2次/天)双联抗血小板药物口服3~5天。于全麻下穿刺股动脉置入动脉鞘,全身肝素化;于工作角度造影,测量动脉瘤径线及拟释放支架血管远、近端管径,评价分叉部动脉瘤累及各分支血管及拟释放支架分支血管与大脑中动脉M1段成角情况,并据此选取支架。将支架导管送入载瘤动脉远端,以微导管将栓塞弹簧圈送入动脉瘤腔内,将支架输送至拟释放位置,根据需要以半释放或先释放技术打开支架,同时以弹簧圈栓塞动脉瘤。对动脉瘤破裂患者在打开支架时经静脉于3 min内团注负荷剂量替罗非班注射液(10 μg/kg体质量),此后24 h以维持量持续泵入[0.15 μg/(kg·min)],并于停用替罗非班前4 h叠加双联抗血小板药物,维持3个月后改为单独使用阿司匹林。
1.3 疗效及安全性评估 术后即刻行DSA,根据Raymond分级评价栓塞动脉瘤程度,以完全栓塞为Ⅰ级,瘤颈残留为Ⅱ级,部分瘤体残留为Ⅲ级。记录术中、术后并发症情况。术后随访至2021年12月,期间复查DSA评估动脉瘤栓塞分级,并以改良Rankin量表(modified Rankin scale, mRS)评估临床预后:0~2分为预后良好,3~4分为预后不良。
2 结果
65个动脉瘤接受支架辅助弹簧圈栓塞,最大径2.4~16.8 mm(32个<5 mm、26个5~10 mm、7个>10 mm),41个为偏侧型(瘤颈位于分叉部,主要累及其中1个分支),24个为累及多干型(瘤颈累及M1末端、双侧或多个分支血管);共使用63个支架(表1),释放支架处血管(大脑中动脉M1段-M2段)管径1.7~3.0 mm,近端平均管径(2.42±0.32)mm,远端平均(2.01±0.26)mm。

表1 辅助弹簧圈栓塞治疗大脑中动脉分叉部宽颈动脉瘤支架类型(n=63)
2.1 疗效及并发症 术中2例(2/60,3.33%)动脉瘤破裂出血,即刻予以处理,治疗后出院及随访mRS为0分;4例(4/60,6.67%)支架内血栓形成,经微导管推注替罗非班等后血流恢复通畅,未遗留明显神经功能缺损症状;术后即刻栓塞程度Raymond分级Ⅰ级50个(50/65,76.92%)、Ⅱ级12个(12/65,18.46%)、Ⅲ级3个(3/65,4.62%)。
术后48 h内3例(3/60,5.00%)动脉瘤再出血,其中2例死亡;术后1周1例(1/60,1.67%)死于肺栓塞;术后14天1例(1/60,1.67%)并发脑梗死。
2.2 随访结果 术后每6个月对 57例存活患者进行1次随访,其中48例(51个动脉瘤)接受至少1次DSA复查,随访时间6~25个月,中位时间13个月。上述48例中,1例术后6个月瘤颈复发,1例术后25个月出现无症状性血管闭塞;46例无复发,支架内血管腔通畅;末次DSA复查评估Raymond分级为Ⅰ级43个(43/51,84.31%)、Ⅱ级8个(8/51,15.69%)。9例接受电话随访,术后1个月内其中3例并发脑梗死。至随访终点,49例(49/57,85.96%)mRS评分为0~2分,8例(8/57,14.04%)为3~4分。见图1~4。
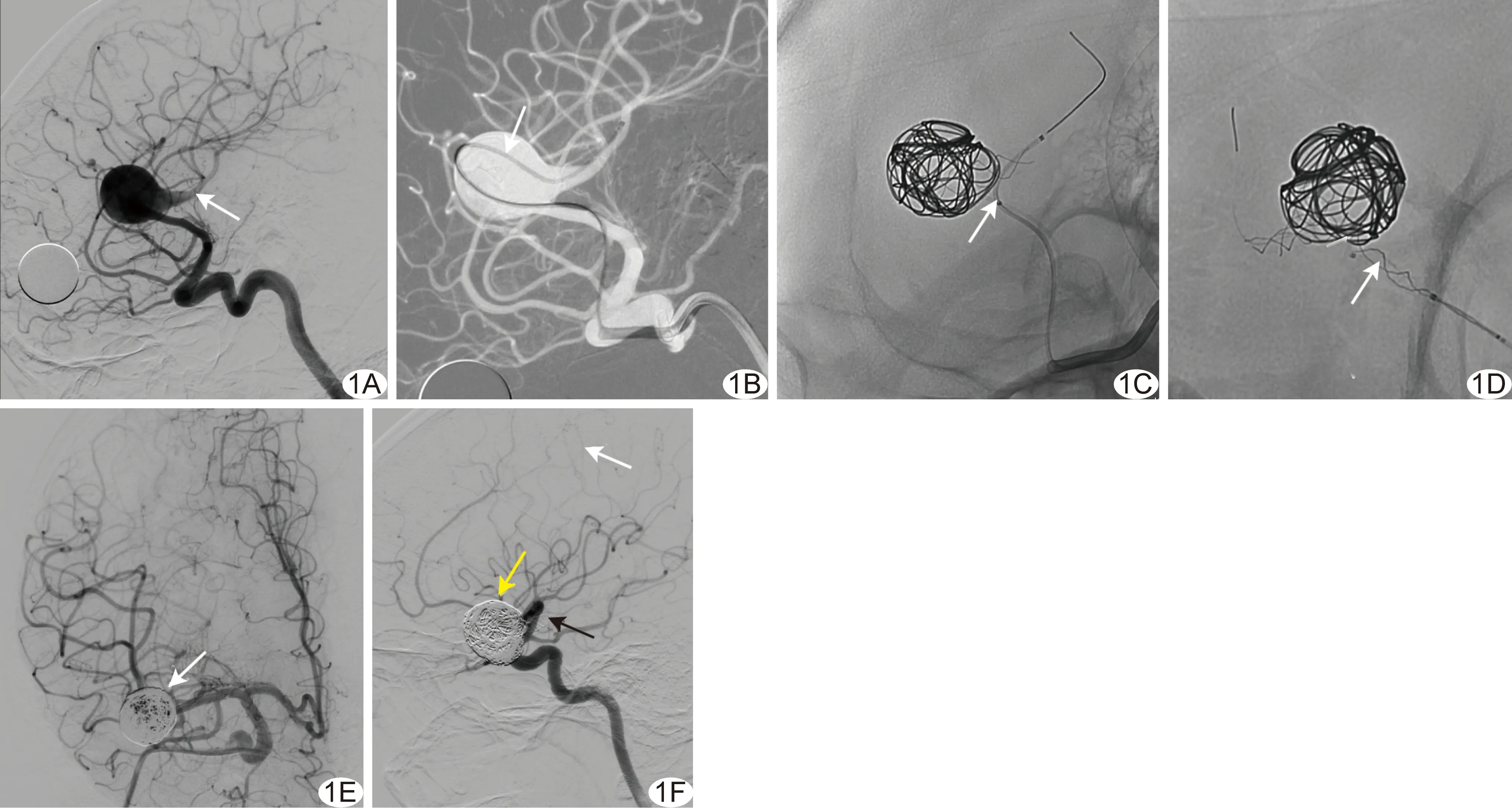
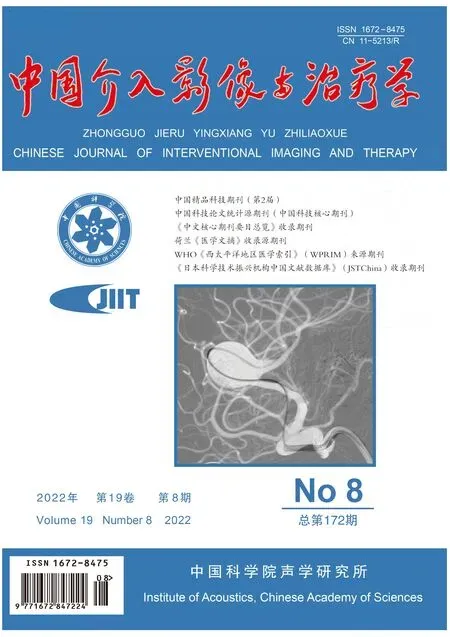
图1 患者女,17岁,右侧大脑中动脉分叉部未破裂宽颈动脉瘤(累及多干型) A.术前DSA示右侧大脑中动脉分叉部动脉瘤,下干起始段动脉瘤化(箭); B~D.术中以瘤内成袢技术将支架导管送至大脑中动脉下干远端(箭,B),半释放LEO支架,同时填入弹簧圈加以支撑,但支架仍在瘤颈处短缩(箭,C),遂叠加释放第2枚LEO支架(箭,D); E.术后即刻DSA示动脉瘤Ⅲ级栓塞,瘤体少量残留(箭); F.术后25个月复查,动脉瘤Ⅰ级栓塞(黄箭),支架远端血管无症状性闭塞(黑箭),大脑前动脉软膜支代偿供血(白箭)
3 讨论
支架辅助弹簧圈栓塞是治疗颅内宽颈动脉瘤的主要方法之一。支架可有效防止弹簧圈突入载瘤动脉,保护分支血管,并通过血流导向作用减少血流冲击、降低血管壁剪切应力,用于治疗大脑中动脉大型动脉瘤的完全栓塞及次全栓塞率达90%[9]。既往研究[8]以支架辅助栓塞治疗70例大脑中动脉分叉部动脉瘤,首次完全栓塞率为59.8%,随访完全栓塞率达90.1%;7例出现血栓栓塞,未发生出血事件。
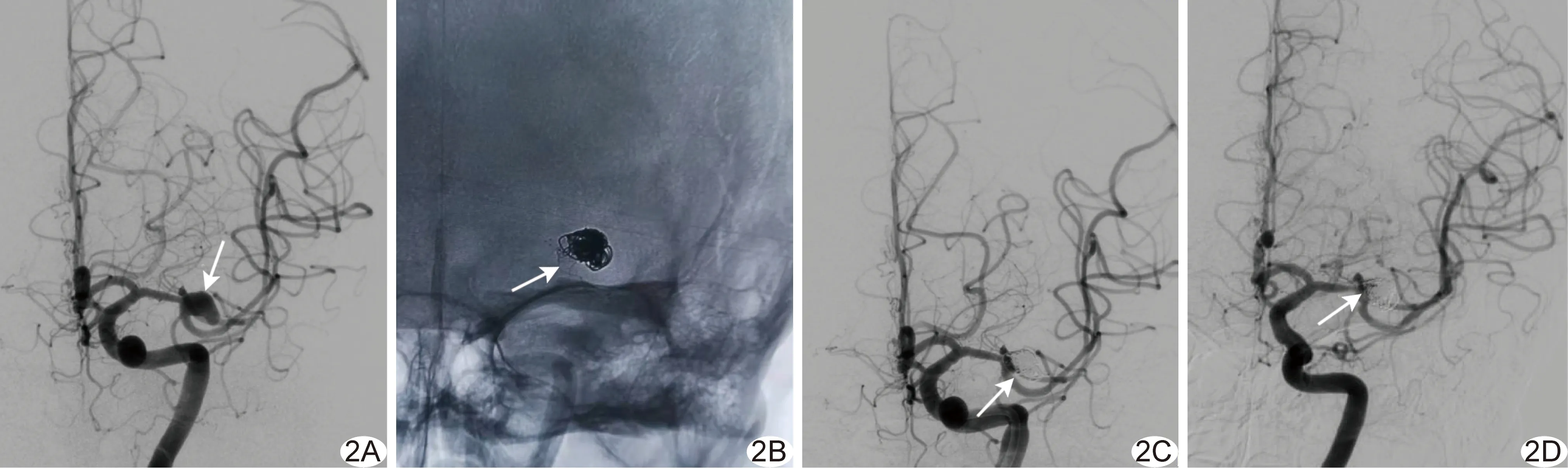
图2 患者女,52岁,左侧大脑中动脉分叉部破裂动脉瘤(累及多干型) A.术前DSA示动脉瘤(箭)累及大脑中动脉上、下干; B.以LVIS支架辅助栓塞动脉瘤,采用“灯笼技术”在瘤颈处推挤支架(箭),加强瘤颈处填塞并保护大脑中动脉上干; C.术后DSA示动脉瘤Ⅱ级栓塞(箭),瘤颈少量残留; D.术后7个月复查动脉瘤Ⅱ级栓塞(箭),瘤颈残留未增加,大脑中动脉分支通畅
图3 患者男,68岁,左侧大脑中动脉分叉部破裂动脉瘤(累及多干型) A.术前DSA示大脑中动脉双上干,动脉瘤(箭)累及双上干及下干; B、C.术中于下干植入Solitaire支架(箭,B),穿过网眼以半释放技术释放LVIS支架,辅助弹簧圈栓塞动脉瘤(箭,C); D.术后即刻DSA示动脉瘤完全栓塞(箭),大脑中动脉各分支血管通畅; E.术后12天患者自行停服抗血小板药物,2天后出现偏瘫,复查DSA见大脑中动脉上干闭塞(箭); F.经动脉溶栓后,大脑中动脉上干分支之一(箭)恢复通畅

图4 患者女,48岁,左侧大脑中动脉分叉部未破裂动脉瘤(偏侧型) A.术前DSA示动脉瘤(箭)累及大脑中动脉下干; B.术中以1枚Enterprise 2支架辅助栓塞(箭); C.术后即刻DSA示动脉瘤Ⅰ级栓塞(箭),大脑中动脉各分支血管通畅; D.术后6个月复查,动脉瘤Ⅰ级栓塞(箭)
大脑中动脉分叉部形态学表现存在一定特征,如M1段主干直径较小、上下干夹角较大,均与动脉瘤发生有关[10]。对经典型大脑中动脉分叉部动脉瘤多以单纯弹簧圈栓塞。本组41个偏侧型及24个累及多干型宽颈动脉瘤,均需以支架辅助栓塞;基于分叉部血管解剖特点,对35个以LVIS支架辅助栓塞。LVIS支架为全程可视的编织支架,顺应性及贴壁性较好,利于在血管转折成角较锐处打开,可为血管内皮生长提供物理支撑[11]。LEO支架的金属覆盖率相对较高,具有血流导向作用。LVIS、LEO支架多适用于管径2.0~4.5 mm的血管,对1.5~2.0 mm血管可选择LVIS Jr支架。Enterprise 2是新一代雕刻支架,支撑性更佳,顺应性及贴壁性较前代支架更好,可在管径1.5 mm及以上的血管中打开,尤其适用于载瘤动脉存在狭窄时。本组共对12个动脉瘤采用Enterprise 2支架辅助栓塞,亦取得良好效果。
对于累及多干型动脉瘤,术中需保护多干血管,可采用“灯笼技术”推挤LVIS支架,以保护近瘤颈处其他分支血管,也可采用Y型支架。Solitaire支架金属覆盖率低,网孔较大,微导丝、微导管易穿过。本组对2例累及多干型均以Solitaire+LVIS Y型支架辅助治疗,支架释放过程挤压可能改变动脉瘤腔内微导管头端位置,填入弹簧圈可对动脉瘤壁形成一定保护作用,故应先向动脉瘤内部分填入弹簧圈,再施行支架半释放。对于大型宽颈动脉瘤,须先填入部分弹簧圈以作支撑,防止支架短缩甚至掉入动脉瘤中,并应尽量选择较长的支架。此外,半释放技术还有利于调整支架本身及栓塞动脉瘤微导管头端。
LINK等[12]对大脑中动脉动脉瘤行血管内治疗,虽然血栓栓塞事件发生率达19%,但总死亡率仅2%,表明血管内治疗用于复杂动脉瘤安全、有效,但需警惕血栓形成,必要时应采取相应溶栓治疗措施。向动脉瘤内填塞弹簧圈时,选圈不宜过大,以免压迫支架、导致支架打开不充分;行多角度观察,对危险结构如子囊及假性动脉瘤等进行致密填塞;使支架贴壁良好、围手术期给予剂量及疗程充足的抗血小板治疗有助于预防缺血事件。对于累及多干型,需警惕复杂的支架辅助栓塞操作技术及多支架导致缺血性事件。本组首次完全栓塞(即Raymond Ⅰ级)率76.92%(50/65);主要并发症包括出血性和缺血性并发症,2例术中再次破裂出血的动脉瘤体积均较小(最大径2.79、2.35 mm),术中即刻处理后形成致密栓塞;4例术中支架内血栓形成,及时发现并予以处理后未影响预后;3例动脉瘤破裂术后再出血,可能为未完全致密栓塞危险结构而在持续使用替罗非班后再次出血;1例术后25个月支架远端血管慢性闭塞,由于侧支循环代偿良好而无临床症状;末次随访总体预后良好率达85.96%。
医师应基于个体化原则对大脑中动脉分叉部宽颈动脉瘤采取不同治疗方式,如对>20 mm动脉瘤,因占位效应及费用问题等,建议选择手术治疗;若累及多干型动脉瘤分支血管发自瘤体,或动脉瘤破裂出血致较大血肿,则不宜采取血管内治疗。以支架辅助栓塞治疗大脑中动脉分叉部宽颈动脉瘤时,应在1.5 mm以上管径血管内释放支架。本组动脉瘤最大径2.4~16.8 mm,于管径1.7~3.0 mm 血管释放支架。
综上,支架辅助弹簧圈栓塞技术治疗大脑中动脉宽颈动脉瘤安全、有效。但本研究样本量小、随访时间有限,有待进一步观察。