腹直肌鞘-髂筋膜阻滞复合喉罩通气全麻用于三孔腹腔镜阑尾切除术的麻醉效果观察
傅志海 曲轶涛 江巍 马丽君 林梅媛 陈林辉
急性阑尾炎是普外科常见的疾病,腹腔镜下阑尾切除术(Laparoscopic appendectomy,LA)是目前治疗急性阑尾炎的主要方法,具有创伤小、恢复快、切口感染少等优点[1]。但有研究表明,LA仍存在一定程度的疼痛刺激[2,3]。腹横肌平面阻滞和腹直肌鞘阻滞等区域阻滞可降低LA的神经应激反应,减轻疼痛,减少止痛药物的使用,促进康复[4~6]。有关腹直肌鞘-髂筋膜阻滞联合神经阻滞在LA中的应用报道较少,本研究目的是了解腹直肌鞘-髂筋膜阻滞复合喉罩通气全麻用于LA的麻醉效果,为LA采用腹直肌鞘-髂筋膜阻滞复合喉罩通气全麻的临床麻醉方案提供参考依据。
1 材料与方法
1.1 研究对象 选择我院2020年9月~2021年9月拟在喉罩通气全麻下行传统三孔LA患者60例。纳入标准:①ASAⅠ~Ⅱ级;②年龄18~65岁;③腹痛时间<6h。排除标准:①盐酸罗哌卡因过敏者;②腹部皮肤感染者;③高血压者;④凝血功能障碍者;⑤肥胖者(BMI>28kg/m2)。根据抽取信封法分为喉罩通气全麻组(G组)与腹直肌鞘-髂筋膜阻滞复合喉罩通气全麻组(R组)。经我院医学伦理委员会批准,患者或家属签署知情同意书。
1.2 麻醉方法及数据收集 所有符合条件的患者术前需要禁脂肪、肉类固体食物8h,牛奶淀粉类固体食物6h,清饮料2h。使用美国通用公司的Advance麻醉机及监护设备,监测脑电双频指数(Bispectral index,BIS)、心电图(Electrocardiogram,ECG)、心率(Heart rate,HR)、无创血压(Noninvasive blood pressure,NIBP)、脉氧饱和度(Oxygen saturation,SpO2)。局部麻醉药(局麻药):0.3%盐酸罗哌卡因(瑞典AstraZeneca公司,产品批号:NBBN)。两组患者的喉罩置入和超声引导下神经阻滞均由一名副主任医师完成,由不知情的麻醉医师进行术后随访和数据统计。
G组患者在咪达唑仑0.01mg/kg(江苏恩华药业股份有限公司,批号:HD201101),舒芬太尼0.2μg/kg(宜昌人福药业,批号:11A10051),丙泊酚2mg/kg(北京费森尤斯卡比医药有限公司,批号:16QG1756),盐酸罗库溴铵0.6mg/kg(华北制药有限公司,批号:146210701)诱导下,喉罩和口腔采用奥布卡因凝胶润滑后再喉罩置入,同时置入胃管防止反流误吸。麻醉诱导完成后采用(瑞芬太尼和丙泊酚静脉泵注)单纯静脉全麻维持麻醉,保持一定麻醉深度的BIS值(数值:40~60)。R组患者采用G组同样的诱导方案,在喉罩置入后,采用美国通用公司的移动式彩超LOGIQe定位,选择线阵超声探头,调整频率为6~13MHz,在耻骨联合上方2cm偏左处和脐孔下方1cm偏左处扫描,采集腹直肌前鞘、腹直肌、腹直肌后鞘的超声图像[7],采用外周神经丛刺激针(德国贝朗梅尔松根公司,REF:4892108CN),由外侧向内侧进针(平面内进针技术)。依次在耻骨联合上方2cm偏左处和脐孔下方1cm偏左处,外周神经丛刺激针突破腹直肌后鞘分别注射0.3%盐酸罗哌卡因10ml(总容量20ml),腹直肌鞘阻滞超声图像见图1。然后扫描右侧腹股沟韧带上方,采集髂前上棘(山坡征)和髂筋膜的超声图像[8],外周神经丛刺激针突破髂筋膜注射0.3%盐酸罗哌卡因30ml,髂筋膜阻滞超声图像见图2。R组患者神经阻滞完成后采用同G组一样的麻醉维持方案。两组患者手术完成后送麻醉恢复室,待患者清醒后,根据VAS评分评估术后疼痛程度,当VAS评分>3时使用舒芬太尼5~10μg。
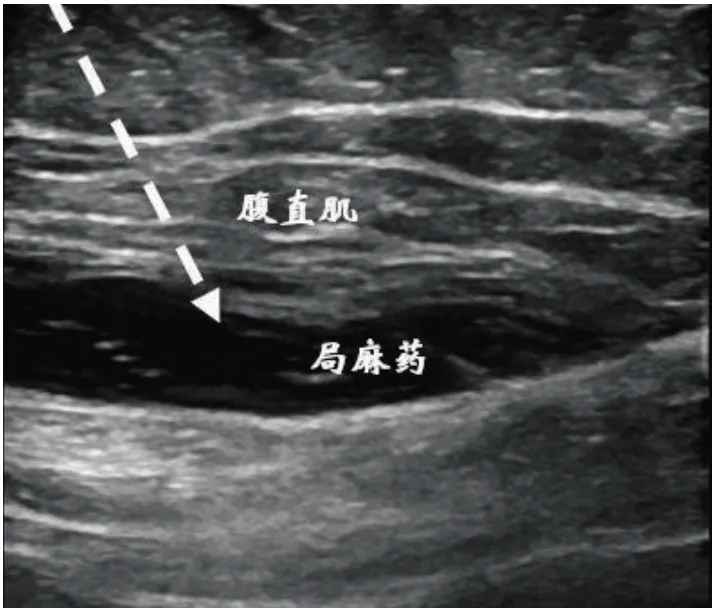
图1 R组腹直肌鞘阻滞超声示意图

图2 R组髂筋膜阻滞超声示意图
1.3 观察指标 ①两组患者全麻维持药物(丙泊酚和瑞芬太尼)的用量。②在麻醉恢复室清醒后,患者根据VAS评分评估术后疼痛程度,并记录患者在麻醉恢复室内舒芬太尼的用量。③术后24h的麻醉镇痛满意度:由患者按满意、一般及不满意进行评估。
1.4 统计学方法 根据预实验,确定样本量60例,建立数据库,对计量资料使用SPSS 23.0进行正态、偏态分布检测,计量资料用均数±标准差(±s)表示,采用t检验。率的比较采用χ2检验或Fisher's确切概率法,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者一般资料比较 两组患者均完成手术,手术时间等一般情况比较差异无统计学意义(P>0.05),见表1。
表1 两组患者一般资料比较(±s)

表1 两组患者一般资料比较(±s)
注:*用确切概率法进行组间比较
组别 男/女年龄(岁)体重(kg)身高(cm)手术时间(min)G组 19/11 39±13 52±15 161±15 47±13 R组 16/14 37±11 55±13 163±14 49±12 t/χ2 0.562 0.646 0.829 0.432 P 1.000* 0.435 0.713 0.916 0.521
2.2 两组麻醉药物用量比较 R组瑞芬太尼用量(276±62)μg,丙泊酚用量(266±58)mg,G组瑞芬太尼用量(634±74)μg,丙泊酚用量(498±68)mg,R组麻醉药物用量均少于G组(t=-11.534、-12.231,P<0.05)。
2.3 两组VAS评分比较 R组麻醉恢复室内的VAS评分为0,舒芬太尼用量为0,G组麻醉恢复室内的VAS评分为(2.8±0.5)分,舒芬太尼用量(7.6±2.5)μg,R组VAS评分及舒芬太尼用量低于G组(t=-4.256、-5.259,P<0.05)。
2.4 两组麻醉镇痛满意度比较 R组术后24h麻醉镇痛满意率高于G组,P<0.05,见表2。
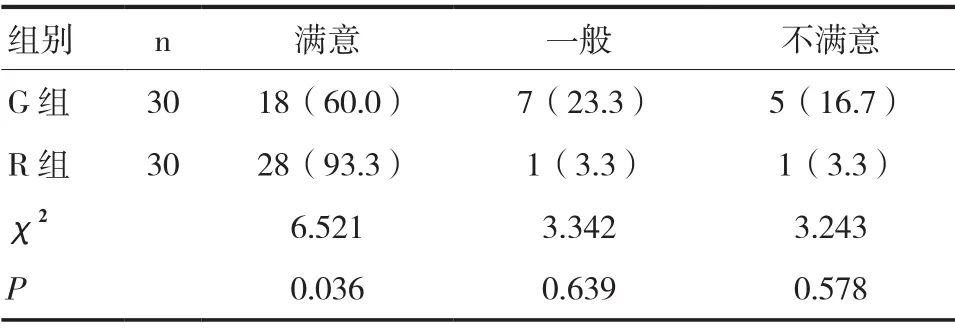
表2 两组术后24h麻醉镇痛满意度比较[n(%)]
3 讨论
喉罩通气全麻是传统三孔LA所常用的麻醉方法,与气管内插管麻醉相比,喉罩为声门上的通气工具,具有对患者气道刺激小、无需专门的喉镜即可徒手操作等优点[9],是目前“舒适化医疗”常用的全麻通气方法。近年来,随着超声引导技术在基层医院麻醉科的推广使用,在喉罩通气全麻的基础上联合神经阻滞已成主流[10]。本麻醉方案是在喉罩通气全麻的基础上,再进行髂筋膜和腹直肌鞘的联合阻滞,阻止疼痛反射,从而实现“舒适化医疗”。患者即可在无意识的前提下进行神经阻滞,避免穿刺时的疼痛和恐惧。本研究中超声引导腹直肌鞘阻滞位于耻骨联合上2cm偏左处和脐孔下1cm偏左处,是以腹直肌前鞘、腹直肌、腹直肌后鞘为超声标志。本研究中超声引导髂筋膜阻滞位于腹股沟韧带上方,是以呈山坡征的髂前上棘、旋髂深动脉、髂筋膜为超声标志[8],同时动态监测穿刺针的位置和局部麻醉药的流向,以上都是神经阻滞复合喉罩通气全麻的超声解剖基础。
本研究方案中喉罩通气全麻采用单纯静脉全麻,麻醉深度采用BIS系统监测,以降低外部因素的影响,保证两组患者麻醉药物剂量的准确性[11]。本研究发现R组患者在全麻过程中镇静、镇痛药物的用量少于G组,表明腹直肌鞘-髂筋膜阻滞用于传统三孔LA的麻醉与镇痛是有效的。传统三孔LA打孔位置分别位于耻骨联合上2cm偏左处,脐孔下1cm偏左处和平脐线与右锁骨中线交接处。腹直肌鞘阻滞可以阻断耻骨联合上方和脐孔下方处的疼痛传导,而髂筋膜阻滞可以阻断平脐线与右锁骨中线交接处的疼痛传导,最终降低全麻药物的用量。腹直肌鞘阻滞和髂筋膜阻滞中局麻药的使用剂量一直存在争议,Yamada等[12]测定腹股沟韧带上髂筋膜阻滞中局麻药的半数有效容量,50%有效容量和95%有效容量分别是15.01ml和26.99ml。有研究[13,14]认为腹直肌鞘阻滞中使用10~20ml局麻药有效。参考以上研究,本研究腹直肌鞘阻滞使用0.3%盐酸罗哌卡因20ml,髂筋膜阻滞使用0.3%盐酸罗哌卡因30ml,而能否减少神经阻滞中局麻药的容量,有待探讨。
本研究发现R组患者在恢复室内的VAS评分和舒芬太尼用量低于G组,可能与腹直肌鞘-髂筋膜阻滞的作用时间较长有关。传统三孔LA的三个孔口位于下腹部左侧,主要涉及髂腹下神经、髂腹沟神经、各脊神经的前支。山坡征髂筋膜阻滞超声影像图发现,多数的髂腹下神经和髂腹沟神经接近髂筋膜的位置,故其能够阻断髂腹下神经和髂腹沟神经的传导,同时腹直肌鞘阻滞可以阻断各脊神经的前支。一般情况下,超声引导下联合神经阻滞中局麻药的作用时间比全麻镇痛药物的作用时间长。全麻复合神经阻滞有利于术中及术后镇痛,不需要大剂量阿片类等镇痛药物。因阿片类等镇痛药具有恶心、呕吐等副作用[15],可能导致G组患者出现麻醉镇痛满意度较低的情况。
综上所述,与喉罩通气全麻相比,腹直肌鞘-髂筋膜阻滞复合喉罩通气全麻可以降低患者LA术中麻醉药物的用量,减少术后恢复室内镇痛药物的使用,从而提高麻醉镇痛满意率。

