PD-1抑制剂联合新辅助放化疗治疗微卫星稳定/错配修复正常的局部进展期直肠癌的短期效果
李腾宇,黑志军,连玉贵,段小飞,李国宾,孙振强,王贵宪,袁维堂
郑州大学第一附属医院结直肠肛门外科 郑州 450052
结直肠癌是世界范围内第三大常见的恶性肿瘤,其发病率在我国逐年升高。我国中低位直肠癌在结直肠癌中的占比较高。微卫星不稳定性(microsatellite instability,MSI)是指某个微卫星位点由于重复单元的插入或缺失而出现新的微卫星等位基因的现象,其发生原因多是由于基因错配修复缺陷导致的。12%~15%的散发性直肠癌显示出高度MSI[1]。
免疫检查点抑制剂是恶性肿瘤治疗的里程碑式药物,程序性细胞死亡-1(programmed death-1,PD-1)抑制剂是一种免疫反应的负性调节因子,其主要作用是抑制过度的免疫反应,从而保护正常细胞免受免疫系统的破坏,它对多种恶性肿瘤的治疗效果显著,如黑色素瘤、肺癌、膀胱癌等[2]。PD-1抑制剂在高度MSI的结直肠癌的治疗中也显示出了不错的效果,但绝大多数结直肠癌患者为微卫星稳定(microsatalite stability,MSS),无法从PD-1抑制剂的治疗中获益[3-4]。本研究旨在探讨PD-1抑制剂联合新辅助放化疗对MSS/错配修复正常(proficient mismatch repair,pMMR)的局部进展期直肠癌患者的治疗效果。
1 临床资料
1.1 一般资料回顾性分析郑州大学第一附属医院结直肠肛门外科2021年2月至2021年11月收治的局部进展期直肠癌患者20例的临床资料。纳入标准:①病理学确诊为直肠腺癌,免疫组化或者PCR检测结果显示MSS或pMMR。②肿瘤距肛缘距离≤10 cm。③MRI评估T3以上分期,或T2合并淋巴结转移。④治疗前无明确肝、肺等远处转移。⑤首诊患者,无盆腔手术史、化疗史及免疫抑制剂应用史。患者中男7例,女13例,年龄32~67(中位年龄53)岁。影像学T分期:T2 2例,T3 16例,T4 2例。影像学N分期:N0 6例,N1 7例,N2 7例。治疗前血清癌胚抗原(carcinoembryonic antigen,CEA)水平增高12例,正常8例。
1.2 治疗方法所有患者在化疗前接受5 Gy×5 d的短程放疗,序贯应用XELOX化疗方案(奥沙利铂130 mg/m2,静脉滴注,第1天;卡培他滨1 000 mg/m2,口服,每日2次,第1~14天;每3周1个疗程),同时联合应用PD-1抑制剂卡瑞利珠单抗(200 mg,静脉滴注,第1天)或信迪利单抗(200 mg,静脉滴注,第1天)治疗至少3个疗程。
1.3 疗效评价治疗至少3个周期后,接受胸部及全腹部增强CT、盆腔及上腹部增强MRI评估治疗效果。由两名医师各自独立通过盆腔增强MRI、血清CEA水平等指标评估治疗效果,若有不同意见,联合第3名医师共同讨论决定。通过直肠指检、肠镜、影像学检查及血清CEA水平综合判断疗效。疾病进展:原发灶最大径之和增加≥20%,或出现新病灶。疾病稳定:原发灶最大径之和缩小未达缓解,或增大未达进展。部分缓解:原发灶最大径之和减少≥30%,至少维持4周。完全缓解:直肠指诊未触及明确肿物,肠镜未见明确肿瘤残留,MRI未见残存肿瘤,血清CEA水平正常。
1.4 结果12例治疗前升高的患者治疗后9例降至正常。20例中,4例(20%)疾病稳定,14例(70%)达到部分缓解,2例(10%)完全缓解(图1)。截至2021年12月,已有11例患者接受手术治疗,均为R0切除,未见吻合口瘘、狭窄、出血等相关手术并发症。术后病理示肿瘤退缩(tumor regression grading,TRG)分级0级3例、1级5例、2级3例。
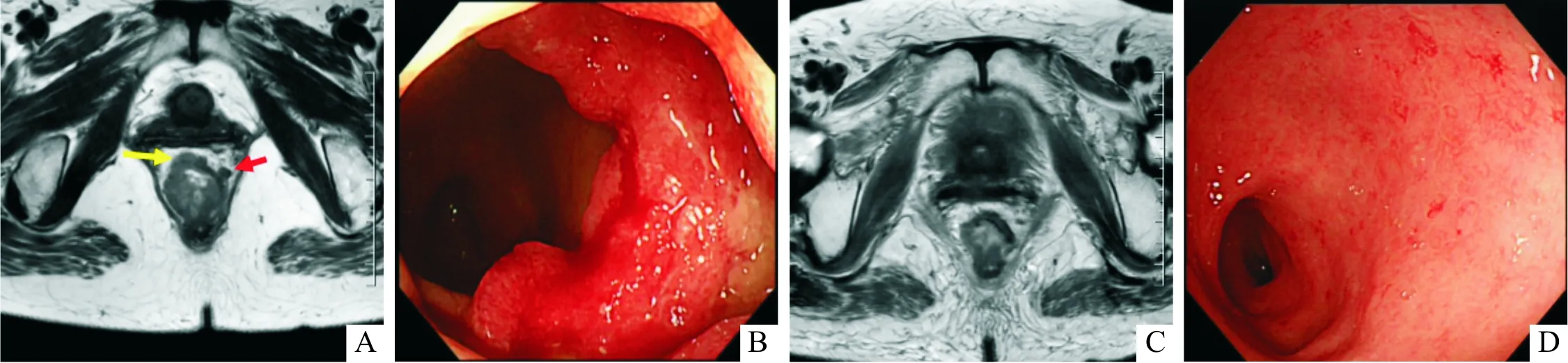
A:治疗前,MRI横断位示肿瘤侵犯直肠系膜(黄色箭头)及可疑的淋巴结转移(红色箭头);B:治疗前,肠镜可见肿块明显;C:治疗后,MRI示肿瘤退缩明显,淋巴结消失;D:治疗后,肠镜示放射性直肠炎
2 讨论
由于解剖结构复杂,直肠癌手术难度大、并发症发生率高、局部复发率高,同时对生活质量影响较大。虽然外科手术是直肠癌治疗的主要手段,但新辅助治疗在整个治疗中起着重要作用,尤其是对局部晚期病例[5]。直肠癌新辅助放化疗副作用较小,不仅可以提高肿瘤切除率和保肛率,而且可以减小肿瘤大小,降低复发风险,提高R0切除率[1]。与术前化疗相比,传统的新辅助放化疗方案术后病理学完全缓解率大约为15%[6]。术前放化疗可进一步降低局部复发率和分期[1]。
对癌细胞和免疫系统之间复杂关系的深入了解促进了肿瘤免疫治疗的发展。免疫检查点抑制剂的问世,极大地改变了肿瘤的治疗策略[7]。直肠癌在基因和分子水平上具有高度异质性,少部分直肠癌因错配修复基因缺陷,导致高度MSI。高度MSI肿瘤中的高肿瘤突变负荷和新抗原负荷有利于免疫效应细胞的浸润,并且这些肿瘤中的抗肿瘤免疫反应比较强烈,所以PD-1抑制剂有明显的治疗效果,遗憾的是大多数直肠癌的微卫星状态为MSS,因此直肠癌的免疫治疗效果并不明显[8-9]。
最新的研究[10]发现放疗与免疫治疗具有协同作用。①肿瘤细胞经放疗诱发死亡后释放肿瘤抗原和免疫激活信号,促进特异性T细胞抗肿瘤应答。②放疗改变了肿瘤免疫微环境,使肿瘤细胞的免疫逃逸受到抑制,促进免疫细胞对肿瘤细胞的杀伤作用。Peng等[11]的研究显示,应用新辅助放疗后,直肠癌组织中PD-1表达增加,且相对于长程放疗,短程放疗后PD-1表达增加更明显。因此我们在短程放疗后,采用XELOX联合PD-1抑制剂卡瑞利珠单抗或信迪利单抗治疗MSS/pMMR的局部进展期直肠癌。本研究为回顾性分析,初步显示了短程放疗后,PD-1抑制剂联合化疗对于MSS/pMMR直肠癌患者的疗效,拓宽了免疫治疗在直肠癌的新辅助治疗中的应用,为后续大样本的随机对照研究奠定了基础。

