有创-无创序贯机械通气治疗ICU 重症肺炎合并呼吸衰竭的效果观察
黄艳辉
广州市白云区妇幼保健院机场路院区,广东 广州510410
重症肺炎多呈急性发病且危重,大部分是因病原体入侵肺实质,于肺实质中过量生长,以此诱发肺泡腔内渗出物而导致,以肺部啰音、心率加快等为主要病理学特征,严重者易合并呼吸衰竭,需予以机械通气治疗,以便快速纠正机体缺氧状态[1-2]。针对于此,临床多采用传统有创通气治疗重症肺炎合并呼吸衰竭,通过建立人工气道确保通气的稳定性,帮助患者呼吸,可在一定程度上改善其呼吸困难症状,但该治疗方式需长时间通气,易引起呼吸机相关性肺炎等并发症,致使患者对呼吸机依赖性上升,导致脱机困难,不利于快速恢复[3-4]。有创-无创序贯机械通气是待患者临床表现出现好转且达到脱机标准之前,以无创通气取代有创通气,缩短患者脱机时间,利于预后[5]。鉴于此,本研究分析该通气手段在ICU 重症肺炎合并呼吸衰竭患者中的效果,报告如下。
1 资料与方法
1.1 一般资料 回顾性分析我院2016 年10 月至2019 年10 月诊治的87 例ICU 重症肺炎合并呼吸衰竭患者病历有关资料,行有创机械通气的43 例为对照组,行有创-无创序贯机械通气的44 例为观察组。对照组女性18 例,男性25 例;年龄48~76 岁,平均年龄(59.84±3.06)岁。观察组女性17 例,男性27 例;年龄49~75 岁,平均年龄(59.76±3.12)岁。两组一般资料对比差异无统计学意义(P>0.05)。
1.2 入选标准 纳入标准:符合《中国成人社区获得性肺炎诊断和治疗指南(2016 年版)》有关诊断[6];主要标准:需行机械通气;脓毒症休克经积极液体复苏后仍需血管活性药物治疗。次要标准:呼吸频率≥30次/min;氧合指数≤250mmHg(1mmHg=0.133kPa);多肺叶浸润;收缩压<90mmHg 需积极地液体复苏;自愿签订知情同意书。排除标准:有使用无创通气的各项禁忌证,如口面部有创伤,痰多或呕吐存在误吸风险;血流动力学不稳定者;严重意识障碍者;肺水肿和间质性肺病患者。
1.3 方法 在患者入院后,予气管插管呼吸机辅助通气的同时,予以经验性抗感染治疗,并给予化痰营养支持以预防各类并发症,同时加强气道管理,等病原学结果出来,根据结果调整抗生素,随后均行机械通气治疗。对照组行传统有创通气治疗:经气管插管后采用压力调控通气,起初进行辅助/控制通气模式,随后过度到压力支持通气(pressure support ventilalion,PSV)模式,当患者PSV 维持于10cmH2O 水平以下且能够自主咳痰后拔管撤机。观察组行有创-无创序贯机械通气治疗,在行气管插管机械通气后,选择同步间歇通气指令(SIMV)+PSV+呼气末正压(PEEP)通气模式,当肺部感染控制窗出现时即可拔除气管插管并采用BiPAP 通气模式继续行无创呼吸机辅助通气治疗,待患者病情有所改善时下调压力,直至脱离使用呼吸机。
1.4 观察指标 ①呼吸频率(RR)、心率(HR)和血气指标:于治疗前后,密切监测并记录患者RR 和HR 频率,同时采用血气分析仪检测患者的二氧化碳分压(PaCO2)、氧气分压(PaO2)水平。②机械通气总时间、有创通气、ICU 住院和总住院时间:统计两组机械通气总时间、有创通气、ICU 住院和总住院时间。③炎性因子水平:采集患者清晨空腹5mL 静脉血,离心处理后检测IL-4、IL-6、IL-10 与TNF-α 水平。④心损伤指标:抽患者晨起空腹5mL 外周静脉血,离心处理后运用酶联免疫吸附法对患者的血心钠肽(ANP)、N 末端B 型利钠肽原(NT-proBNP)与心肌肌钙蛋白I(cTnI)水平进行检测。
1.5 统计学方法 选用SPSS 22.0 软件分析数据,计数资料采用χ2检验;计量资料采用t 检验;P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者RR、HR 与血气指标对比 治疗后,两组RR、HR、PaCO2水平均降低,PaO2水平均上升,且观察组RR、HR、PaCO2水平低于对照组,PaO2水平高于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组患者RR、HR 与血气指标对比(±s)
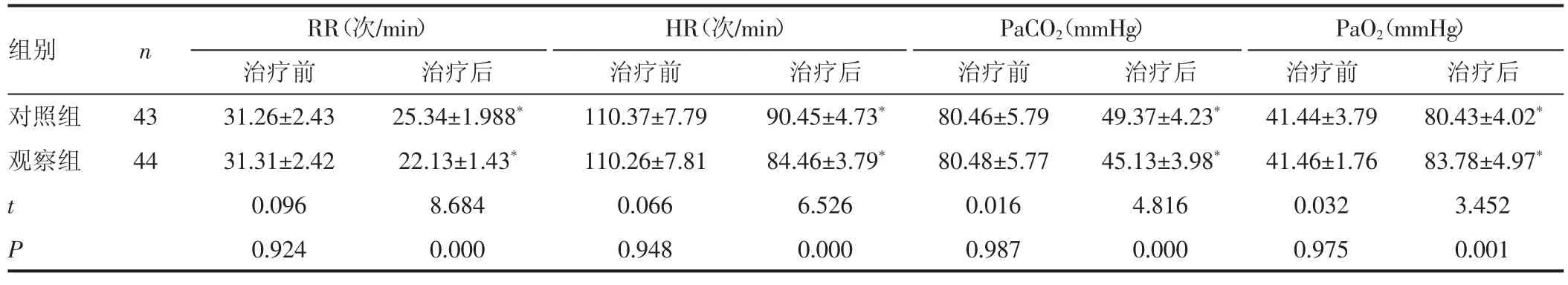
表1 两组患者RR、HR 与血气指标对比(±s)
注:组内治疗前后比较,*P<0.05
?
2.2 两组患者临床相关指标对比 观察组机械通气总时间、有创通气时间、ICU 住院时间和总住院时间均短于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者临床相关指标对比(d,±s)
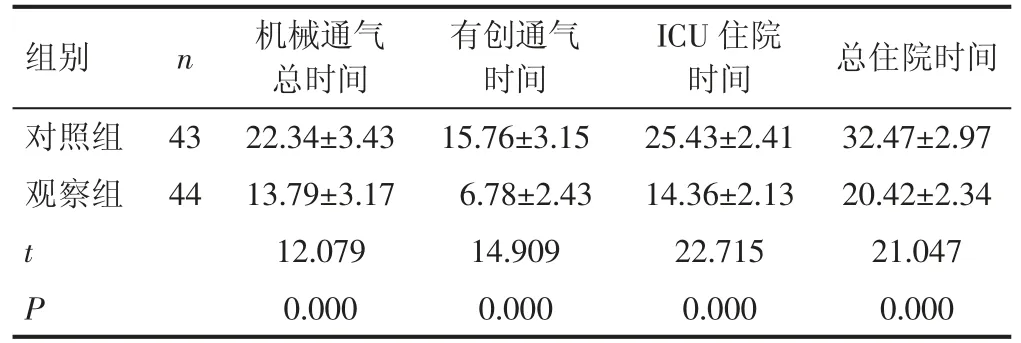
表2 两组患者临床相关指标对比(d,±s)
?
2.3 两组患者炎性因子水平对比 观察组各项炎性因子水平均低于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组患者炎性因子水平对比(±s)

表3 两组患者炎性因子水平对比(±s)
?
2.4 两组心损伤指标对比 观察组各项心损伤指标水平均低于对照组,差异有统计学意义(P<0.05)。见表4。
3 讨论
机械通气是临床治疗重症肺炎合并呼吸衰竭患者的经典有效方式,有创通气治疗能够有效引流痰液,利于感染控制,从而改善患者呼吸功能不良与呼吸肌疲劳,促进其恢复[7]。然而随着通气时间延长,易引发多种并发症,进一步损害肺功能,造成病情恶化以及呼吸机依赖。无创机械通气经由口鼻面罩与患者相互连接,对人体的正常呼吸通路不构成任何损害,能够于患者吸气之时给予高水平的气道正压,有助于克服气道内阻力,在提高通气量时可显著缓解呼吸肌疲劳[8-9]。但ICU 重症肺炎合并呼吸衰竭患者大多呼吸道分泌物多,气道阻塞严重,于此阶段给予无创通气处理,难以解决呼吸道引流不畅问题,故临床多考虑有创-无创序贯机械通气治疗。
表4 两组心损伤指标对比(±s)

表4 两组心损伤指标对比(±s)
?
本研究结果显示,与对照组相比,观察组RR、HR、PaCO2、炎性因子与心损伤指标水平较低,PaO2水平较高,机械通气总时间、有创通气时间、ICU 住院时间和总住院时间较短,提示有创-无创序贯机械通气可纠正ICU 重症肺炎合并呼吸衰竭患者缺氧状态,促进其通气功能恢复。有创通气易损伤呼吸道黏膜,增加炎症反应和再感染风险。有创-无创序贯机械通气则可优劣互补,能够保证通气稳定性,清除气道分泌物,明显改善患者RR 和HR,缓和全身急性状态,改善其血气指标。同时,该方式可把握无创通气切入点,准确判断早期拔管时机,有利于缩短机械通气时间,改善患者预后[10-11]。IL-4、IL-6、IL-10 与TNF-α 水平是反映炎症反应的重要指标,该水平上升时,表明患者炎症反应较重。经治疗,患者炎性因子水平均降低,主要在于有创-无创序贯机械通气能够及时清除患者气道分泌物,解除气道阻塞,降低其炎性因子水平,缓解炎症反应。ANP 是反应心房压力及血容量的急性改变指标、NT-proBNP 是评估心功能的指标,而cTnI 是心肌损伤标志物,经有创-无创序贯机械通气治疗后,患者上述水平显著降低,表明该治疗方式对患者心功能损伤较轻[12]。
综上所述,有创-无创序贯机械通气能够纠正ICU重症肺炎合并呼吸衰竭患者缺氧状态,缩短其机械通气和住院时间,可减轻其炎症反应和心损伤,安全可靠。

