龈沟液sCD40L、sCXCL-16和PCT水平预测2型糖尿病发生慢性牙周炎的临床价值
周莉萍
上海市虹口区江湾医院口腔科,上海 200081
牙周炎是牙周疾病中较为常见的类型,90%患者为慢性牙周炎,并且随着年龄的增长其发病率呈上升的趋势。慢性牙周炎是由于微生物在牙周定植、入侵和繁殖,损伤宿主牙周组织,引起免疫反应,甚至引起全身性的炎性反应。慢性牙周炎是糖尿病的常见并发症,2型糖尿病(T2DM)患者发生慢性牙周炎的风险是无糖尿病患者的3倍以上[1]。慢性牙周炎是宿主的免疫应答反应,炎症细胞释放一系列的炎症介质和细胞因子是疾病进展的主要原因,早期诊断对于该病的治疗和改善预后具有重要的临床价值。CD40是主要表达于单核细胞和树突状细胞等炎症细胞上的辅助信号分子,而可溶性CD40配体(sCD40L)在T细胞和抗原呈递细胞的激活中具有重要作用,是一种促炎因子[2]。可溶性CXC趋化因子配体16(sCXCL-16)是CXCL-16的可溶分子,参与了机体免疫应答过程和炎性反应[3]。降钙素原(PCT)是反映炎性反应的敏感指标,与炎症性疾病密切相关[4]。sCD40L、sCXCL-16和PCT均为炎症相关的指标,是否参与了T2DM合并慢性牙周炎的发展,仍需要进一步研究。本研究通过分析T2DM疑似慢性牙周炎患者龈沟液中sCD40L、sCXCL-16和PCT水平,观察3项指标在T2DM患者发生慢性牙周炎中的诊断价值,现报道如下。
1 资料与方法
1.1一般资料 选择2019年1月至2020年12月在本院就诊的T2DM疑似慢性牙周炎患者162例为研究对象,其中男85例,女77例;年龄25~79岁,平均(63.97±5.72)岁;体质量指数(BMI)为(23.73±4.28)kg/m2。根据慢性牙周炎的诊断标准将T2DM疑似慢性牙周炎患者分为T2DM合并慢性牙周炎组(97例)和单纯T2DM组(65例)。选择同期本院体检健康者45例纳入健康对照组,其中男26例,女19例;年龄26~79岁,平均(64.73±5.27)岁;BMI为(23.63±3.97)kg/m2。所有研究对象均签署知情同意书,本研究经本院医学伦理委员会审核通过。
1.1.1纳入与排除标准 纳入标准:慢性牙周炎患者均符合慢性牙周炎的诊断标准[5];T2DM符合T2DM诊断标准;非慢性牙周炎患者牙周组织健康;空腔存牙不低于20颗;近3个月内未使用过抗菌药物;1年内未接受过牙周治疗。排除标准:侵袭性慢性牙周炎;长期使用激素、免疫抑制剂和抗菌药物;合并牙神经异常、电解质紊乱和恶性肿瘤;心、肝、肾功能不全;孕妇和哺乳期女性;存在智力障碍和精神障碍。
1.1.2T2DM诊断标准及严重程度分组、慢性牙周炎诊断标准 T2DM诊断标准:任意时间的血糖≥11.1 mmol/L,或者空腹血糖≥7.0 mmol/L,或者葡萄糖耐量试验2 h血糖≥11.1 mmol/L,且重复一次即可确诊。同时排除1型糖尿病和其他特殊类型的糖尿病。根据2018年美国糖尿病协会[6]相关标准判断糖尿病控制程度:糖化血红蛋白(HbA1c)<7.0%为控制良好,HbA1c 7.0%~9.0%为控制不良,HbA1c>9.0%为高风险。根据1999年牙周疾病分类标准[7]诊断慢性牙周炎:患者除第3磨牙外至少有4颗磨牙;至少有1颗探诊深度(PD)≥1 mm,至少有3个象限内出现牙周附着丧失(AL)≥1 mm;X线片在多个位点显示有牙槽骨吸收(ABL);患者全身健康。每颗牙齿按照颊侧和舌侧的正中、近中和远中6个点位,测定牙龈指数(GI)、AL、PD和ABL。根据检测指标将慢性牙周炎患者分为轻度、中度、重度,轻度:GI>1,PD<4 mm,AL为1~2 mm,牙骨松动不明显,ABL不超过根长的1/3;中度:GI>1,PD为4~6 mm,AL为3~4 mm,牙骨多处松动,根分叉明显,ABL为根长的1/3~1/2;重度:GI>1,PD>6 mm,AL>4 mm,牙骨轻度松动,ABL>根长的1/2。
1.2龈沟液指标检测 在采集龈沟液前将牙龈上牙菌斑和牙石去除,在最深的单根牙近中颊侧采集龈沟液,每例患者采集3份,放置于0.5 mL的无菌EP管中。取150 μL龈沟液,以3 000 r/min离心10 min,将上清液放置在消毒的EP管中。采用酶联免疫吸附试验测定龈沟液sCD40L、sCXCL-16和PCT水平,所有试剂盒采用R&D公司产品,严格按照试剂盒说明书操作。
1.3观察指标 比较健康对照组、单纯T2DM组、T2DM合并慢性牙周炎组龈沟液sCD40L、sCXCL-16和PCT水平;比较不同糖尿病控制程度及不同慢性牙周炎严重程度T2DM合并慢性牙周炎患者的龈沟液sCD40L、sCXCL-16和PCT水平;分析龈沟液sCD40L、sCXCL-16和PCT水平在T2DM患者发生慢性牙周炎中的诊断效能。
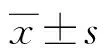
2 结 果
2.1各组龈沟液3项指标水平比较 T2DM合并慢性牙周炎组龈沟液sCD40L、sCXCL-16和PCT水平明显高于单纯T2DM组和健康对照组,差异有统计学意义(P<0.05)。单纯T2DM组和健康对照组sCD40L、sCXCL-16和PCT水平比较,差异无统计学意义(P>0.05)。见表1。
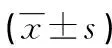
表1 各组龈沟液3项指标水平比较
2.2不同糖尿病控制程度T2DM合并慢性牙周炎患者3项指标水平比较 控制良好T2DM合并慢性牙周炎患者龈沟液sCD40L、sCXCL-16和PCT水平明显低于控制不良和高风险T2DM合并慢性牙周炎患者,差异有统计学意义(P<0.05)。控制不良T2DM合并慢性牙周炎患者龈沟液sCD40L、sCXCL-16和PCT水平明显低于高风险T2DM合并慢性牙周炎患者,差异有统计学意义(P<0.05)。见表2。
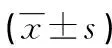
表2 不同糖尿病控制程度T2DM合并慢性牙周炎患者3项指标水平比较
2.3不同慢性牙周炎严重程度T2DM合并慢性牙周炎患者3项指标水平比较 重度T2DM合并慢性牙周炎患者龈沟液sCD40L、sCXCL-16和PCT水平明显高于中度和轻度T2DM合并慢性牙周炎患者,差异有统计学意义(P<0.05)。中度T2DM合并慢性牙周炎患者龈沟液sCD40L、sCXCL-16和PCT水平明显高于轻度T2DM合并慢性牙周炎患者,差异有统计学意义(P<0.05)。见表3。
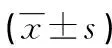
表3 不同慢性牙周炎严重程度T2DM合并慢性牙周炎患者3项指标水平比较
2.4T2DM患者发生慢性牙周炎的影响因素分析 根据T2DM患者是否发生慢性牙周炎进行二元Logistic回归分析,发现龈沟液sCD40L、sCXCL-16和PCT水平是T2DM患者发生慢性牙周炎的独立影响因素(P<0.05)。见表4。
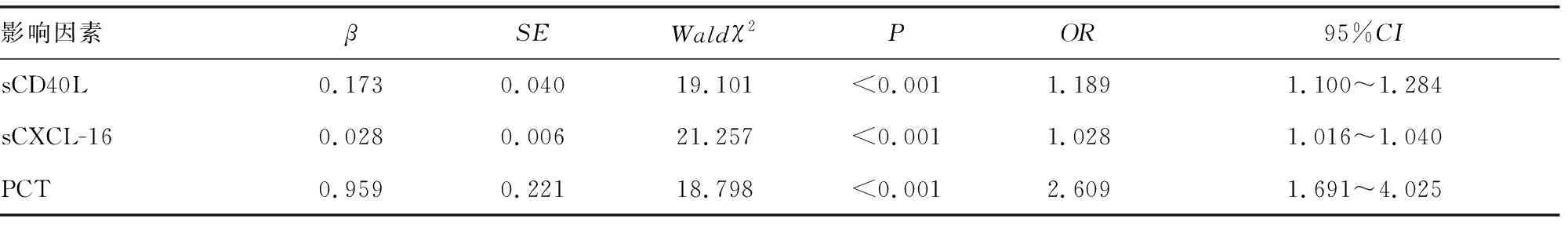
表4 T2DM患者发生慢性牙周炎的影响因素分析
2.5龈沟液sCD40L、sCXCL-16和PCT水平对T2DM患者发生慢性牙周炎的诊断效能 根据T2DM患者是否发生慢性牙周炎进行二元Logistic回归分析,得到方程:Y=0.17×XsCD40L+0.03×XsCXCL-16+0.96×XPCT-15.34,联合检测的灵敏度为87.6%,特异度为92.3%,曲线下面积(AUC)为0.964,联合检测的AUC明显高于sCD40L(Z=5.051,P<0.05)、sCXCL-16(Z=4.652,P<0.05)和PCT(Z=3.846,P<0.05)单项指标检测,而各单项指标检测的AUC比较,差异无统计学意义(P>0.05)。见表5、图1。
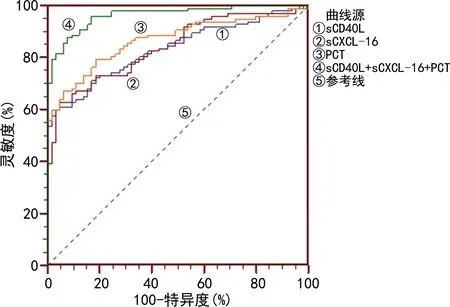
图1 3项指标预测T2DM患者发生慢性牙周炎的ROC曲线分析

表5 3项指标在T2DM患者发生慢性牙周炎中的诊断效能
2.6T2DM合并慢性牙周炎患者龈沟液sCD40L、sCXCL-16和PCT水平之间的关系 T2DM合并慢性牙周炎患者龈沟液sCD40L水平与sCXCL-16(r=0.632,P<0.05)和PCT(r=0.628,P<0.05)水平呈正相关,而sCXCL-16水平与PCT水平呈正相关(r=0.724,P<0.05)。
3 讨 论
糖尿病可以导致患者多种脏器受累,引起各种并发症,致残率和致死率仅低于心脑血管疾病和癌症。慢性牙周炎由多种细菌混合感染导致,造成牙周组织持续性和慢性损伤[8]。慢性牙周炎与糖尿病关系十分密切,糖尿病人群中慢性牙周炎的发病率和严重程度明显高于普通人群,糖尿病患者发生慢性牙周炎的概率高达59.6%,并且糖尿病病程越长,年龄越大,发生慢性牙周炎的风险越大,对患者牙周组织损伤程度越严重,病变进展越快,疗效越差[9]。慢性牙周炎会促进机体炎症介质释放,加重胰岛素抵抗和阻碍糖尿病病情的控制。两种疾病具有双向的关系,如果糖尿病得到良好控制,发生慢性牙周炎的风险降低,严重程度明显减轻,反之,慢性牙周炎得到有效控制,可以降低胰岛素用量和口服降糖药的用量,改善糖尿病的代谢水平,从而提高治疗糖尿病的疗效[10]。慢性牙周炎发病率呈逐年升高的趋势,临床上慢性牙周炎会导致远期牙周组织破坏和牙齿脱落的风险增加。慢性牙周炎发病比较隐匿,早期症状不明显,诊断较为困难,口腔内镜检查直观,但难以及时发现微小牙周病变。龈沟液是牙周组织渗入龈沟内的液体,可反映牙周组织的代谢水平,近年来从龈沟内寻找出能够评价慢性牙周炎的生物学指标成为研究热点。
本研究发现,T2DM合并慢性牙周炎组的龈沟液sCD40L水平明显高于单纯T2DM组,且随着糖尿病控制程度加强,其水平明显降低,而随着慢性牙周炎严重程度升高而升高,说明龈沟液sCD40L水平是判断慢性牙周炎疾病严重程度的重要指标,与文献[11]报道的结果类似。现已知CD40主要由单核巨噬细胞、少数成纤维细胞和树突状细胞等炎症细胞表达,而CD40L主要由激活的T细胞和自然杀伤(NK)细胞等表达,并产生多种细胞因子,导致白细胞浸润到血管外,引起周围组织损伤及功能障碍[12]。CD40L分子主要由细胞内区、跨膜区和胞质外区组成,其胞质外区具有214个氨基酸形成的可溶性蛋白质,即sCD40L[13]。近年来研究发现,CD40、CD40L共同的刺激分子通路在多种免疫性疾病的发病过程中具有重要作用[14]。现已知糖代谢异常能够增加血小板表面胶原受体糖蛋白Ⅵ的表达,促进血小板的活化,从而引起血小板分泌和sCD40L释放明显增加,血糖得到良好控制后,sCD40L释放可以减少9成以上[15]。本研究发现,龈沟液sCD40L>35.03 pg/mL预测T2DM患者发生慢性牙周炎的灵敏度为59.8%,特异度为96.9%,AUC为0.831,说明龈沟液sCD40L水平对T2DM患者发生慢性牙周炎具有较高的诊断价值。
本研究发现,T2DM合并慢性牙周炎组龈沟液sCXCL-16 水平明显高于单纯T2DM组,并且随着糖尿病控制程度的加强,龈沟液sCXCL-16水平出现明显降低,而随着慢性牙周炎严重程度升高,龈沟液sCXCL-16水平出现明显升高,与文献[16]报道的结果类似。CXCL-16是一种趋化因子,最早在动脉粥样硬化损伤部位的巨噬细胞中被发现,是一种膜蛋白,CXCL-16的胞外部分被金属蛋白酶切断后,形成sCXCL-16,通过激活表达CXCL-16的T细胞,形成多种生物学效应,同时sCXCL-16是炎症形成的重要标志物[17]。现已知单纯T2DM组、T2DM合并慢性牙周炎组血清sCXCL-16水平明显高于健康对照组,考虑高血糖可以引起机体sCXCL-16水平升高[18]。本研究显示龈沟液sCXCL-16>285.43 pg/mL时,其预测T2DM患者发生慢性牙周炎的灵敏度为62.9%,特异度为95.4%,AUC为0.840,说明sCXCL-16对T2DM患者发生慢性牙周炎具有较高的诊断价值,同时也可以看出其灵敏度不高,但特异度较高,故需要联合其他指标检测进一步提高灵敏度。
本研究结果显示,T2DM合并慢性牙周炎组龈沟液PCT水平明显高于单纯T2DM组和健康对照组,并且发现龈沟液PCT水平随着糖尿病控制程度加强而降低,而随着慢性牙周炎严重程度升高而升高,说明慢性牙周炎患者机体的PCT水平升高,并且与T2DM控制程度和慢性牙周炎严重程度关系密切,与文献[19]报道的结果一致。PCT是炎症性疾病的早期诊断指标,现有研究显示革兰阴性菌感染患者血清PCT水平明显高于革兰阳性菌感染患者,而龈下菌斑主要为革兰阴性菌感染引起,所以血清PCT出现相应变化[20-21]。PCT在健康人体中水平较低,而人体发生感染后内毒素对PCT的分解具有明显抑制作用,大量的PCT释放,导致血清或者体液中PCT水平明显升高[22]。龈沟液PCT>3.65 ng/mL时,其预测T2DM患者发生慢性牙周炎的灵敏度为79.4%,特异度为81.5%,AUC为0.867。本研究还显示,联合检测龈沟液sCD40L、sCXCL-16和PCT水平能够明显提高预测T2DM患者发生慢性牙周炎的效能,说明各项指标之间具有某种互补性。相关分析发现,sCD40L、sCXCL-16和PCT水平之间具有正相关关系,且3项指标均与炎症有关,是否存在其他内在联系需要进一步研究。
综上所述,龈沟液sCD40L、sCXCL-16和PCT水平与疾病严重程度有关,在预测T2DM患者发生慢性牙周炎方面具有较高的价值,且3项指标联合检测有助于提高诊断效能。

