自拟明目汤结合西药治疗原发性闭角型青光眼视神经损害临床观察
屈 林
青光眼是眼科的常见病,是不可逆的致盲性眼病,其致盲率仅次于白内障。近年来,全球范围内青光眼患者逐渐增加,在中国,以原发性闭角型青光眼(PACG)最为常见[1,2]。青光眼的特征性损害表现为视神经的萎缩和视野缺损,主要病理基础是视网膜的神经节细胞和轴突变性、萎缩。在青光眼的治疗中以降低眼压为主要目标,多数患者在眼压得到控制后视功能不再进一步恶化,但是也有少数患者即使眼压稳定,视功能依然受到进一步损害[3]。还有许多因素参与到青光眼的视神经损害过程中,最终导致了视神经病变和视野改变。目前关于PACG的视神经损害机制主要有机械学说、血管学说、自身免疫学说,机制十分复杂,尚无统一定论。近年来随着医学技术的快速发展,视野检查、光学相干断层扫描技术、多普勒血流显像检查等技术的应用为眼科医师提供了准确可靠的信息,指导临床医师观察青光眼的形态学、功能学改变,及早探查到视神经损害。西医学在青光眼的视神经保护治疗上主要采取改善眼底血液灌注、降低眼压等措施治疗,对视神经起到一定保护作用[4]。近年来,临床上发现中医药对视神经损害也有较好的保护作用,中西医结合疗法也成为多系统疾病的又一重要治疗新方向。郑州市第二人民医院对患者应用自拟明目汤联合西药治疗取得了满意效果,促进了视神经功能改善,现报道如下。
1 资料与方法
1.1 一般资料120例研究对象来源于郑州市第二人民医院眼科2018年1月—2020年3月诊治的原发性闭角型青光眼患者,将筛选后的患者以最短随机数字表法分组:对照组中有60例,其中男29例,女31例;年龄34~72岁,平均(46.5±10.2)岁;病程最短8个月,最长8年,平均(3.87±1.02)年;视神经损害分期:早期38例,中期22例。观察组60例,其中男30例,女30例;年龄30~74岁,平均(46.8±10.4)岁;病程最短10个月,最长9年,平均(3.95±1.05)年;视神经损害分期:早期36例,中期24例。2组的一般资料比较,差异无统计学意义,P>0.05,有可比性。
1.2 纳入与排除标准纳入标准:①符合原发性闭角型青光眼的诊断标准,均为双眼发病,且经手术或联合药物等基础治疗控制了眼压水平,眼压<21 mm Hg(1 mm Hg≈0.133 kPa)。②经视野检查伴有早中期的视野缺损。排除标准:①既往有内眼手术史者。②继发性青光眼、先天性青光眼患者。③伴有视网膜病变或是其他病变引起的视神经损害者。④合并高血压病、糖尿病、冠心病等其他疾病者。⑤不能配合完成OCT、视野等检查者。
1.3 方法对照组患者给予常规西药治疗,口服甲钴胺片0.5 mg/次,每日3次;并应用布林佐胺滴眼液滴眼,降低眼压,每次1滴,每日2次。观察组在对照组的治疗基础上给予中药自拟明目汤治疗,组方:桃仁、嫩姜和红花各9 g,赤芍、川芎各3 g,红枣7个,麝香0.15 g,老葱3根。每剂药煎汁200 ml,分成早晚2次,饭后温服,每日1剂。2组均连续治疗4周。
1.4 观察指标①治疗效果的判断。显效:治疗4周后患者的眼压正常,眼部充血症状消失,视力提高2行以上,视野扩大30%以上。有效:眼压正常,充血症状基本消失,视力提高1~2行,视野扩大15%~30%。无效:未达到上述标准者。②视野检查:治疗前后分别采用Humphrey-750i视野分析仪进行静态阈值的视野检查,测量中心视野平均光敏度,进行视野缺损程度的检查。③视神经功能:治疗前后采用视网膜电图检测患者的图形视觉诱发电位(P-VEP),记录P-VEP振幅和P-VEP潜伏期。④眼压:治疗前后应用非接触式的眼压计测量眼压,测量眼压3次,然后取平均值。⑤视力:采用国际标准视力表,记录治疗前后的最佳矫正视力。
1.5 统计学方法使用SPSS 22.0软件检验数据,计数资料比较采用χ2检验,计量资料比较采用t检验。P<0.05为差异有统计学意义。
2 结果
2.1 治疗总有效率治疗4周后2组总有效率比较,差异有统计学意义,P<0.05。见表1。

表1 2组青光眼视神经损害患者总有效率比较 (眼,%)
2.2 视野检查结果观察组治疗后的平均光敏度明显高于对照组,且视野缺损程度低于对照组,P<0.05。见表2。
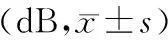
表2 2组青光眼视神经损害患者相关视野检查指标比较
2.3 眼压观察组患者治疗后的眼压明显低于对照组,P<0.05。见表3。

表3 2组青光眼视神经损害患者眼压比较
2.4 视神经功能指标观察组患者治疗后的P-VEP振幅高于对照组,且P-VEP潜伏期低于对照组,P<0.05。见表4。

表4 2组青光眼视神经损害患者视神经功能指标比较
2.5 最佳矫正视力治疗4周后,2组患者的最佳矫正视力均有明显提高,但是观察组明显高于对照组,P<0.05。见表5。
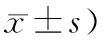
表5 2组青光眼视神经损害患者最佳矫正视力比较 (眼,
3 讨论
青光眼是眼科的常见病,是损害视功能,主要与眼压升高有关的临床症候群即眼球内的压力超过眼球内部组织,尤其是超过了视神经所能承受的极限值,从而引起视神经萎缩和视野缺损的一种眼病。临床上认为青光眼主要是因周边虹膜堵塞小梁网,或是与小梁网发生永久性粘连、房水外流阻塞而引起眼压升高的疾病。
原发性闭角型青光眼是严重的致盲疾病之一,其致盲的病理机制较多,也有较多学说,如机械学说、免疫学说、视网膜神经节细胞凋亡学说等。例如:特征性视网膜神经节细胞(RGC)的进行性凋亡,导致青光眼视神经的凹陷性萎缩、视野缺损等结局,导致患者视神经的损害[5]。降低眼压治疗是青光眼的主要治疗措施之一,也是已被循证医学肯定的控制视神经损害的重要措施之一。但是临床研究发现,虽然大部分PACG患者的眼压得到有效控制后,视功能不再进一步恶化,但是依然有一部分患者的视功能依然在恶化,无法完全阻止视神经功能的损害。由此可以肯定,病理性的高眼压并不是引起视神经损害的唯一危险因素,近视眼、合并代谢性疾病、心血管疾病以及眼内血液循环障碍、氧化应激反应、神经营养因子剥夺等因素都是导致RGC细胞损伤变性的因素。因此越来越多学者开始关注阻止RGC的进一步凋亡以及挽救尚未完全坏死的RGC细胞来弥补单纯性降低眼压治疗的不足,改善患者的视神经功能[6]。近年来,临床上从改善眼底血液供应等方面来保护眼视神经取得一定成果,通过扩张血管、改善视网膜和脉络膜血液供应的药物来改善视乳头筛板区血液供应,延缓视功能损害,改善患者的视力,提高生活质量。
目前针对PACG患者的视神经损害的临床治疗中主要有口服,肌肉注射途径主要有鼠神经生长因子以及玻璃体腔内注射等措施,通过改善血液供应、营养神经等途径减缓或阻止、甚至挽救视神经细胞的损害,虽然能取得一定成效,一定程度上缓解患者的视神经萎缩现象,改善视力,但是患者的用药耐受性、有效性存在差异,许多患者在停药后视神经损害易反复。因此,探寻更为安全有效的治疗措施是临床研究的重点课题之一。中医学认为青光眼属于瞳神疾病,可归属到“五风内障”的范畴中,认为此病是由五风和七情所致,七情内伤易导致肝气郁结不能疏泄,郁而化火、火动致阳亢,阳亢则风从内生,风火相煽,上冲巅顶,导致眼部气血瘀滞、脉道受阻,致青光眼的发病[7,8]。此病病位主要在肝,涉及到脾肾,多数为虚实夹杂证,在治疗中宜以疏肝解郁、活血化瘀、理气通络、补益肝肾为主[9]。中医学认为眼与人体的五脏六腑、气血津液有密切的联系,青光眼是七情所犯导致的肝气郁结、郁气不得疏泄,无以助血行,导致眼部气血瘀滞、脉道阻塞,或阴虚阳亢导致气机失常、气血失和、脉络不利,目中玄府阻塞,神水瘀积而成。其病机主要为眼内气血瘀滞、玄府闭塞、神水瘀积、精气不能上荣于目[10]。此次研究中观察组患者在西药治疗的基础上应用自拟明目汤治疗,方中的麝香具有通窍、活血通经之效;川芎、赤芍能活血行气、化瘀止痛;桃仁、红花具有活血化瘀、通经活络之效;嫩姜与老葱配合,行血活络;红枣能补益气血、保护肝脏。诸药合用共奏活血通窍、通经活络之效,切中病机,有助于促进患者诸症得消。在PACG患者的视神经损害治疗中有助于改善眼底的血流动力学,改善眼底动脉的血液供应,挽救RGC细胞,阻止视神经损害过程,促进视力的改善。现代药理学研究发现:麝香、川芎等药物具有软化血管、改善局部微循环的作用,在PACG患者中应用能改善神水瘀堵现象,提高神经细胞的兴奋性,改善视神经功能。方中的赤芍、红花等药具有抗血小板聚集、抑制血栓形成的作用,有助于改善眼部血管的血液流动,改善血液灌注。经自拟明目汤和西药治疗后,药物通过某些机制改善特定区域血管的自身调节能力,改善局部分支的血流速度,促进视神经功能的改善。研究结果显示:相较于单纯应用西药治疗的对照组,观察组患者的治疗总有效率更高,且治疗后的眼压低于对照组,视野检查指标(平均光敏度、视野缺损程度)、视神经功能指标(P-VEP潜伏期、P-VEP振幅)均优于对照组,且观察组的最佳矫正视力高于对照组,P<0.05;进一步证实中药自拟明目汤与西药的联合应用能进一步降低眼压,控制视神经损害的进展,改善视神经功能,减少视野缺损,促进患者视力改善。
综上所述,自拟明目汤联合西药治疗原发性闭角型青光眼患者疗效肯定,有助于阻止视神经损害进展,促进眼压降低和视野缺损的改善,改善患者的视力,值得推广应用。

